OBSTETRICĂ ŞI GINECOLOGIE
|
|
|
- Ashlie Hodge
- 6 years ago
- Views:
Transcription
1 OBSTETRICĂ ŞI GINECOLOGIE UTILIZAREA MARCHERILOR BIOCHIMICI ÎN PROGNOZAREA PREECLAMPSIEI RECURENTE: REVISTA LITERATURII Olga Cerneţchi*, Stelian Hodorogea**, Oleg Potacevschi*** *Catedra Obstetrică şi Ginecologie FECMF USMF Nicolae Testemiţanu, ** Catedra Obstetrică şi Ginecologie USMF Nicolae Testemiţanu, ***Centrul Perinatologic al Spitalului Clinic Municipal Nr1 Summary Use of biochemical markers in prognosis of recurrent preeclampsia: review of literature This article presents literature review on the use of biometrical and biochemical markers in the screening of preeclampsia in early stages of pregnancy. Many different potential markers for prognosis of preeclampsia have been studied during last decade. Unfortunately, the predictive value of these markers for prognosis of preeclampsia is low and these methods can not be proposed as routine tests for everyday clinical practice. High quality, large scale multi-center trials should be planned in order to assess the predictive value of different markers and finally propose the best marker combination for a routine use in clinical settings. Rezumat Acest articol prezintă datele recente de literatură privind utilizarea marcherilor biofizici şi biochimici din primul trimestru în prognozarea preeclampsiei. Deși există multipli marcheri care ar putea fi folosiţi în diagnosticul şi prognozarea instalării preeclampsiei, datele existente sunt inconsistente şi insuficiente pentru a recomanda utilizarea lor în practica clinică cotidiană. Astfel, sunt necesare studii clinice suplimentare de înaltă calitate şi suficient de largi, pentru a determina valoarea predictivă a diferitor marcheri a preeclampsiei înainte de a fi propuşi pentru activitatea clinică de rutină. Actualitatea Preeclampsia, una din cele mai frecvente şi severe complicaţii ale sarcinii, continuă să rămână o cauză majoră a mortalităţii materne şi perinatale. Până la momentul actual nu există metode eficiente de tratament a acestei maladii şi unica opţiune de conduită este naşterea şi eliminarea placentei atunci când există riscuri semnificative pentru viaţa mamei sau a fătului. Din aceste considerente, una din rezervele promiţătoare de a micşora incidenţa şi consecinţele preeclampsiei asupra mamei şi nou-născutului este implementarea în practica obstetricală a unor strategii eficiente de identificare a femeilor cu risc, în special în termene precoce de gestaţie. Identificarea precoce a sarcinii cu risc înalt de dezvoltare a preeclamsiei poate facilita elaborarea unor noi strategii de supraveghere antenatală sau de profilaxie, prin aceasta ameliorând pronosticul matern şi perinatal. Este bine cunoscut faptul că, unul din factorii principali de risc a preeclampsiei este existenţa acestei maladii în sarcina precedentă. Astfel, s-a determinat că, riscul de reapariţie a maladiei (aşa numita preclampsie recurentă) este substanţial mărit şi variază de la 14% la femeile care au avut preeclampsie în o sarcină până la 32% la femeile cu preeclampsie în două sarcini consecutive. În anumite grupe de femei (cele cu trombofilii sau istoric de preeclampsie precoce, 5
2 apărută în trimestrul II de sarcină), riscul preeclampsiei recurente poate ajunge până la 65%. [3, 5, 15, 16] In ultimele decenii, în scopul prognozării riscului de dezvoltare a preeclampsiei au fost propuşi un şir întreg de marcheri biofizici şi biochimici. [12, 14, 25, 38, 47, 57] Aceşti marcheri au fost aleşi luând în consideraţie procesele patofiziologice care sunt asociate cu preeclampsia, aşa ca disfuncţia placentară şi endotelială, activarea coagulării şi răspunsul inflamator sistemic, procese care se dezvoltă mult mai devreme decât manifestările clinice ale acestei maladii. Obiectivele Scopul acestui reviu este de a prezenta datele recente de literatură privind eficacitatea marcherilor biochimici şi a velocimetriei Doppler a arterei uterine din primul trimestru în prognozare preeclampsiei. Material și metode Utilizând o serie de cuvinte cheie (biochemical markers, prognosis, preeclampsia, recurrent preeclampsia, Doppler velocimetry ș.a.), am cercetat bazele electronice de date (Medline, Elsevir) pentru a găsi publicaţiile consacrate evaluării eficacităţii marcherilor biochimici şi a velocităţii Doppler în prognozarea preeclampsiei. Rezultate Marcherii biofizici: Ulrasonografia Doppler este o metodă frecvent utilizată pentru evaluarea circulaţiei sanguine în artera uterină în timpul sarcinii.[8] Dereglarea velocităţii Doppler în artera uterină (indicele pulsatil mărit) în primul şi al doilea trimestru al sarcinii au fost propuse ca teste screening pentru prognozarea preeclampsiei, cât şi altor complicaţii ale procesului de gestaţie.[9, 11, 27, 28, 56] Eficacitatea ultrasonografiei Doppler în determinarea riscului preeclampsiei a fost testată atât separat, cât şi în combinaţie cu un şir de marcheri biochimici.[11, 28, 57] S-a determinat că, în sarcinile asociate cu valori patologice a velocităţii Doppler în arterele uterine în trimestrul doi de gestaţie riscul de dezvoltare a preeclampsiei este de 6 ori mai mare comparative cu populaţia generală. Totuşi, conform mai multor autori [11, 27, 38], sensibilitatea velocităţii Doppler în prezicerea preeclampsiei este relativ mică, variind între 20 și 60%, cu o valoare predictivă pozitivă de 6-40%. Chien şi coaut. au evaluat 27 de studii clinice consacrate acestei probleme și au ajuns la concluzia că ultrasonografia Doppler separat are o valoare limitată ca test de screening al preeclampsiei.[11] În rezultat, mai mulţi autori au sugerat de a combina velocimetria Doppler cu marcherii biochimici obţinuţi în trimestrul întâi sau doi al sarcinii pentru a îmbunătăţi precizia prognozării preeclampsiei. [13, 19, 25, 29, 38, 41, 47] Factori angiogeni: Un şir întreg de publicaţii au sugerat că în preeclampsie se produce un dezechilibru substanţial în nivelul plasmatic al mai multor factori angiogeni circulanţi.[23, 24, 32, 36, 39, 54] Astfel, s-a confirmat că atât înainte, cât ţi după dezvoltarea preeclampsiei are loc o diminuare substanţială a conţinutului plasmatic a factorului de creştere placentar (placental growth factor (PlGF)) în paralel cu mărirea nivelului endoglobinei și a tirozin kinazei (sflt)- 1.[50, 51] Mai mult ca atât, s-a constatat că magnitudinea dezechilibrului dintre nivelurile plasmatice ale sflt-1 şi PlGF (sflt-1:plgf ratio) corelează cu formele severe şi precoce ale preeclampsiei. Un reviu sistematic a 10 studii clinice ce au analizat sflt-1 şi 14 studii clinice consacrate evaluării PlGF în prognozarea preeclampsiei, a arătat că mărirea în trimestrul III al sarcinii a nivelului sflt-1 şi diminuarea conţinutului PlGF sunt asociate cu preeclampsia, în special cu formele severe ale acestei maladii.[56] Totuşi, se face concluzia că dovezile existente sunt insuficiente pentru a recomanda aceste teste pentru screening-ul preeclampsiei din cauza 6
3 heterogenităţii aceste studii (privind termenul de gestaţie, metodele de laborator utilizate, populaţia inclusă şi modul de prezentare a rezultatelor), cât şi a faptului că modificarea nivelului acestor marcheri biochimici se produce la termene tardive ale sarcinii. ADAM12 (disintegrina and metalloproteasa 12) este o proteină membranară din familia ADAM, un grup de proteine implicate în procesul de interacţiune intercelulară în fertilizare, proliferare a muşchilor şi neurogeneză. [55] O alterare pronunţată a concentraţiei plasmatice a ADAM12 a fost determinată în mai multe complicaţii ale procesului de gestaţie.[10, 30, 45] Câteva studii au demonstrat că nivelul plasmatic al ADAM12 este scăzut semnificativ în sarcinile cu feţi cu trisomie 21 şi trisomie 18.[20, 46] De asemenea, a fost arătat că concentraţia ADAM12 scade şi la femeile cu alte aneuploidii şi în sarcinile complicate cu feţi cu masă mică la naştere.[22, 45] Prima asociere a nivelului plasmatic al ADAM12 cu preeclampsia a fost demonstrată de Laigaard și coaut. în un studiu în care au fost incluse 160 de femei cu preeclampsie și 324 de gravide sănătoase ce au servit ca grup de control.[21] Concentraţia plasmatică aadam12 în primul trimestru a fost semnificativ mai mică la femeile care ulterior au dezvoltat preeclampsie. Aceste rezultate au fost confirmate de Spencer şi coaut. în 2008.[44] Alte studii, însă, nu au reușit să confirme aceste date promiţătoare, ajungând la concluzia că determinarea nivelului ADAM12 nu este eficientă în prezicerea preeclampsiei, a masei mici la naştere ori a naşterii premature. [38, 57] Pentraxina 3 (PTX3, tumor necrosis factor stimulated gene 14) aparţine grupei de proteine în care este inclusă şi bine cunoscuta proteina C-reactivă (PCR). [1, 31] Ca şi PCR, PTC3 este produsă în cantităţi mari de diferite ţesuturi ale corpului ca răspuns la stimulii proinflamatori. În timpul sarcinii, PTX3 este secretată de epiteliul amniotic, mezoderma corionică, vilozităţile terminale ale trofoblastului și stroma perivasculară a placentei. Cetin și coaut. și Rovere-Querini şi coaut. au demonstrat că nivelul PTX3 creşte semnificativ la femeile la care sarcina se complică cu preeclampsie și retenţie de creştere intrauterină a fătului (RCIUF).[6, 35] Până la momentul actual nu au fost efectuate studii privind valoarea diagnostică a combinaţiei PTX3 cu alţi marcheri biochimici sau biofizici. [38] Endoglina (Eng) este un co-receptor implicat în tranformarea factorului de creştere (TGF)-β1 şi TGF-β3 care este prezent în cantităţi mari pe membranele celulare ale endoteliului vascular şi al sinciţiotrofoblastului, fiind implicată în angiogeneză și reglarea tonusului vascular. [53] O formă circulantă a endoglobinei (seng), care constă din partea extracelulară a moleculei, a fost identificată atât în sarcina normală, cât şi la femeile cu preeclampsie.[33, 52] Nivelul Eng solubile este substanţial mai înalt la femeile preeclamptice comparativ cu cele din sarcina normală, şi concentraţia acestui marcher creşte proporţional cu severitatea maladiei, fiind cea mai înaltă în preeclampsia complicată cu sindromul HELLP.[49, 52] Mai mult ca atât, un studiu pilot a sugerat că seng poate fi utilă în diferenţierea preeclampsiei de alte stări hipertensive asociate sarcinii, aşa ca hipertensiunea gestaţională sau cronică. [58] Ceia ce este mai important, mărirea semnificativă a nivelului plasmatic al seng se produce cu 9-11 săptămâni înainte de apariţia simptomelor clinice a preeclampsiei și este mai pronunţată în preeclampsia complicată cu RCIUF.[18] Totuşi, mai mulţi autori consideră că sunt necesare mai multe studii largi pentru a determina nivelurile discriminante ale seng în diagnosticul preeclampsiei, înainte de a recomanda utilizarea acestui marcher în practica clinică cotidiană. [33, 46, 59]. Există multiple cercetări a eficacităţii altor marcheri biochimici în prognozarea preeclampsiei, cele mai multe fiind concentrate asupra evaluării Inhibinei A, Activinei A, și P- Selectinei.[2, 12, 14, 19, 48, 57] Datele existente, însă, sunt insuficiente sau inconcludente 7
4 pentru a recomanda aceste metode ca teste de rutină de screening a preeclampsiei sau a altor complicaţii a sarcinii. Doi dintre marcherii care, în viitorul apropiat, ar putea fi introduşi în practica clinică pentru a pronostica dezvoltarea atât a preeclampsiei, cât şi a altor complicaţii ale procesului de gestaţie, sunt proteina placentară 13 (PP-13) şi proteina plasmatică asociată sarcinii A (PAPP-A). Proteina placentară 13 (PP-13, galectin-13) pentru prima dată a fost izolată în 1983 by Bohn și coaut. PP-13 este o proteină relativ mică, alcătuită din doar 139 de aminoacizi.[4] Nivelul plasmatic al PP-13 creşte încet pe parcursul sarcinii fiziologice. Niveluri foarte scăzute ale PP-13 au fost determinate în primul trimestru în serul femeilor gravide la care sarcina ulterior s-a complicat cu RCIUF şi preeclampsie.[12, 14, 34, 37] Totodată, valori înalte ale concentraţiei PP-13 s-au depistat în al doilea şi al treilea trimestru al sarcinii la femeile cu preeclampsie, RCIU şi naştere prematură.[7] Un alt studiu a ajuns la concluzia că nivelul plasmatic al PP-13 din primul trimestru poate servi ca un marcher sensibil şi potrivit pentru diagnosticul preeclampsiei precoce, instalate în sarcina prematură, dar nu este util pentru screening-ul preeclampsiei tardive, din sarcina matură.[17] Determinarea concomitentă a nivelului PP-13 în primul trimestru şi a indicelui pulsatil (PI) în artera uterină, a permis de a mări substanţial valoarea predictivă de diagnostic a preeclampsiei.[13, 14, 25] Folosind această combinaţie de teste, Spencer K. și coaut. (2007) a ajuns la o rată de detectare a preeclampsiei de 90% la un nivel de 6% de valori fals pozitive.[41] Tot odată, trebuie de menţionat că, combinaţia PP-3 cu PI în artera uterină îşi pierde valoarea pronostică atunci când măsurările sunt efectuate în trimestrul doi al sarcinii, la termene de săptămâni de gestaţie. Actualmente, setul diagnostic comercial pentru determinarea PP-13 în primul trimestru pentru screening-ul preeclampsiei este produs de Diagnostic Technologies, Haifa, Israel. Acest test a fosr deja aprobat în Uniunea Europeană şi va fi aprobat în viitorul apropiat in SUA. Proteina plasmatică asociată sarcinii - A (PAPP-A (pregnancy-associated plasma protein A, pappalysin 1, insulin-like growth factor binding protein-4 protease, EC ) este o glicoproteină produsă de placentă, care se determină în sângele femeii gravide de la debutul sarcinii cu creşterea concentraţiei odată cu avansarea termenului de gestaţie. PAPP-A funcţionează ca o proteină reglatorie în sistemul de factori de creştere insulin-like, care are o importanţă majoră în procesul de formare a placentei şi de creştere a fătului. Actualmente, există multiple dovezi că nivelurile scăzute ale PAPP-A in primul trimestru al sarcinii sunt asociate cu un şir întreg de complicaţii ale procesului de gestaţie aşa ca naşterea prematura, RCIUF, preeclampsie și sarcina oprită in evoluţie.[12, 14, 42, 43] Ca şi în cazul PP-13, valoarea predictivă a PAPP-A creşte substanţial dacă ea este utilizată în combinaţie cu alţi marcheri biochimici sau cu velocimetria Doppler a arterei uterine din primul sau al doilea trimestru al sarcinii. Vasta majoritate a studiilor efectuate s-au focusat asupra determinării eficacităţii indicelui pulsatil în trimestrul doi al sarcinii în combinaţie cu diferiţi marcheri biochimici.[13, 26, 47, 48] Un reviu sistematic recent (Giguère Y. și coaut., 2011) a determinat, că în lipsa factorilor de risc, combinaţiile care includ PP-13. PAPP-A, ADAM12, activina A ori inhibina A determinate în primul trimestru şi indicele pulsatil în artera uterină din al doilea trimestru au o sensibilitate între 60-80% şi specificitate mai mare de 80% în prognozarea preeclampsiei.[13] Mult mai eficientă ar fi posibilitatea aprecierii riscului înalt de dezvoltarea a preeclampsiei nu în trimestrul doi, dar în primul. [19, 29] Aceasta pentru a avea timp suficient de a administra tratament profilactic (mini-doze de aspirină sau supliment de calciu) sau de a implementa alte măsuri potenţial efective de prevenire a preeclampsiei. Din aceste considerente, în scopul determinării riscului de dezvoltare a preeclampsiei, inclusiv a celei recurente, pare 8
5 promiţătoare evaluarea combinată a PAPP-A și a indicelui pulsatil în artera uterină in primul trimestru al sarcinii. Una din cauze este că PAPP-A e pe largă utilizată in calitate de marcher serologic al aberaţiilor cromozomiale în practica clinică. PAPP-A este o parte componentă a screening-ul de rutina a sindromului Down intre 11 si 13/6 săptămâni de gestaţie, implementat în programul de asistenţă antenatală in multe ţari industrial dezvoltate (SUA, Germania, Marea Britanie). La momentul actual, însă, sunt necesare studii prospective largi, care ar aprecia eficacitatea diagnostică a determinării combinaţiei PAPP-A şi a indicelui pulsatil în artera uterină în primul trimestru al sarcinii în prognozarea preeclampsiei. Discuţii şi concluzii La momentul actual sunt descrişi şi pe larg studiaţi un şir întreg de marcheri biofizici şi biochimici asociaţi cu dezvoltarea preeclamsiei. Datele existente privind eficacitatea acestor metode în prezicerea preeclamspiei sunt contradictorii şi inconsistente şi, de aceia, nici una din metodele descrise mai sus nu este recomandată pentru implementarea în practica clinică cotidiană. Tot odată, pare promiţătoare utilizarea combinată a velocimetriei Doppler cu marcherii biochimici pentru a mări precizia prognozării dezvoltării preeclampsiei atât în populaţia generală, cât şi, în special, la femeile din grupele de risc. Datele preliminare a mai multor studii recente au confirmat această presupunere, arătând ca combinarea testelor de diagnostic măreşte substanţial valoarea predictivă. Majoritatea cercetărilor au fost consacrate evaluării eficacităţii testelor efectuate în trimestrul doi al sarcinii. Mult mai eficientă din punct de vedere practic ar fi fost posibilitatea determinării riscului înalt de dezvoltarea a preeclampsiei in primul trimestru de gestaţie, pentru a avea suficient timp de a implementa măsuri de profilaxie şi tratament. Cele mai cu perspectivă metode, la momentul actual, se consideră determinarea concomitentă a indicelui pulsatil în arterele uterine şi a PP-13 sau PAPP-A în trimestrul întâi al sarcinii. Sunt, însă, necesare studii clinice suplimentare de înaltă calitate şi suficient de largi, pentru a determina valoarea predictivă a acestor teste în trimestrul I al sarcinii şi, pentru a evalua oportunitatea implementării lor în practica clinică cotidiană. Bibliografie 1. Alles VV, Bottazzi B, Peri G, Golay J, Introna M, Mantovani A. Inducible expression of PTX3, a new member of the pentraxin family, in human mononuclear phagocytes. Blood. 1994;84: Aquilina J, Thompson O, Thilaganathan B, Harrington K. Improved early prediction of preeclampsia by combining second-trimester maternal serum inhibin-a and uterine artery Doppler. Ultrasound Obstet Gynecol 2001;17: Barton JR, Sibai BM. Prediction and prevention of recurrent preeclampsia. Obstet Gynecol Aug;112(2 Pt 1): Bohn H, Kraus W, Winckler W. Purification and characterization of two new soluble placental tissue proteins (PP13 and PP17) Oncodev Biol Med. 1983;4: Brown MA, Mackenzie C, Dunsmuir W, Roberts L, Ikin K, Matthews J, Mangos G, Davis G. Can we predict recurrence of pre-eclampsia or gestational hypertension? BJOG Aug;114(8): Cetin I, Cozzi V, Pasqualini F, Nebuloni M, Garlanda C, Vago L, Pardi G, Mantovani A. Elevated maternal levels of the long pentraxin 3 (PTX3) in preeclampsia and intrauterine growth restriction. Am J Obstet Gynecol. 2006;194: Chafetz I, Kuhnreich I, Sammer M, Tal Y, Gibor Y, Meiri H, et al. First-trimester placental protein 13 screening for preeclampsia and intrauterine growth restriction. Am J Obstet Gynecol 2007;197:35.e1 7. 9
6 8. Chien PF, Arnott N, Gordon A, Owen P, Khan KS. How useful is uterine artery Doppler flow velocimetry in the prediction of preeclampsia, intrauterine growth retardation and prenatal death? An overview. BJOG 2000;107: Cnossen JS, Morris RK, ter Riet G, Mol BW, van der Post JA, Coomarasamy A, et al. Use of uterine artery Doppler ultrasonography to predict pre-eclampsia and intrauterine growth restriction: a systematic review and bivariable meta-analysis. CMAJ Mar 11;178(6): Cowans NJ, Spencer K. First-trimester ADAM12 and PAPP-A as markers for intrauterine fetal growth restriction through their roles in the insulin-like growth factor system. Prenat Diagn. 2007;27: Chien PF, Arnott N, Gordon A, Owen P, Khan KS. How useful is uterine artery Doppler flow velocimetry in the prediction of pre-eclampsia, intrauterine growth retardation and perinatal death? An overview. BJOG Feb;107(2): Gagnon A, Wilson RD, Audibert F, Allen VM, Blight C, Brock JA, Désilets VA, et al.n Obstetrical complications associated with abnormal maternal serum markers analytes. J Obstet Gynaecol Can Oct;30(10): Giguère Y, Charland M, Bujold E, Bernard N, Grenier S, Rousseau F, Lafond J, et al. Combining biochemical and ultrasonographic markers in predicting preeclampsia: a systematic review. Am J Obstet Gynecol Oct;203(4):383; Giguère Y, Charland M, Bujold E, Bernard N, Grenier S, Rousseau F, et al. Combining biochemical and ultrasonographic markers in predicting preeclampsia: a systematic review. Ann Biol Clin (Paris) May-Jun;69(3): Hernández-Díaz S, Toh S, Cnattingius S. Risk of pre-eclampsia in first and subsequent pregnancies: prospective cohort study. BMJ Jun 18;338:b Herraiz I, Arbués J, Camaño I, Gómez-Montes E, Grañeras A, Galindo A. Application of a first-trimester prediction model for pre-eclampsia based on uterine arteries and maternal history in high-risk pregnancies. Obstet Gynecol Surv Apr;66(4): Huppertz B, Sammar M, Chefetz I, Neumaier-Wagner P, Bartz C, Meiri H. Longitudinal determination of serum placental protein 13 during development of preeclampsia. Fetal Diagn Ther. 2008;24: Jeyabalan A, McGonigal S, Gilmour C, Hubel CA, Rajakumar A. Circulating and placental endoglobin concentrations in pregnancies complicated by intrauterine growth restriction and preeclampsia. Placenta. 2008;29: Kuc S, Wortelboer EJ, van Rijn BB, Franx A, Visser GH, Schielen PC. Evaluation of 7 serum biomarkers and uterine artery Doppler ultrasound for first-trimester prediction of preeclampsia: a systematic review. Ann Biol Clin (Paris) May-Jun;69(3): Laigaard J, Christiansen M, Frohlich C, Pedersen BN, Ottesen B, Wewer UM. The level of ADAM12-S in maternal serum is an early first-trimester marker of fetal trisomy 18. Prenat Diagn. 2005;25: Laigaard J, Sorensen T, Placing S, Holck P, Frohlich C, Wojdemann KR, Sundberg K, Shalmi AC, Tabor A, Norgaard-Pedersen B, Ottesen B, Christiansen M, Wewer UM. Reduction of the disintegrin and metalloprotease ADAM12 in preeclampsia. Obstet Gynecol. 2005;106: Laigaard J, Spencer K, Christiansen M, Cowans NJ, Larsen SO, Pedersen BN, Wewer UM. ADAM 12 as a first-trimester maternal serum marker in screening for Down syndrome. Prenat Diagn. 2006;26: Levine RJ, Maynard SE, Qian C, Lim KH, England LJ, Yu KF, et al. Circulating angiogenic factors and the risk of preeclampsia. N Engl J Med 2004;350:
7 24. Moore Simas TA, Crawford SL, Solitro MJ, Frost SC, Meyer BA, Maynard SE. Angiogenic factors for the prediction of preeclampsia in high-risk women. Am J Obstet Gynecol 2007;197:244.e Nicolaides KH, Bindra R, Turan OM, Chefetz I, Sammar M, Meiri H, Tal J, Cuckle HS. A novel approach to first-trimester screening for early pre-eclampsia combining serum PP-13 and Doppler ultrasound. Ultrasound Obstet Gynecol. 2006;27: Odibo AO, Zhong Y, Goetzinger KR, Odibo L, Bick JL, Bower CR, Nelson DM. Firsttrimester placental protein 13, PAPP-A, uterine artery Doppler and maternal characteristics in the prediction of pre-eclampsia. Placenta Aug;32(8): Papageorghiou AT, Leslie K. Uterine artery Doppler in the prediction of adverse pregnancy outcome. Curr Opin Obstet Gynecol 2007;19: Pilalis A, Souka AP, Antsaklis P, Basayiannis K, Benardis P, Haidopoulos D, et al. Screening for pre-eclampsia and small for gestational age fetuses at the weeks scan by uterine artery Dopplers. Acta Obstet Gynecol Scand 2007;86: Pilalis A, Souka AP, Antsaklis P, Daskalakis G, Papantoniou N, Mesogitis S, Antsaklis A. Screening for pre-eclampsia and fetal growth restriction by uterine artery Doppler and PAPP-A at weeks' gestation. Ultrasound Obstet Gynecol Feb;29(2): Poon LC, Chelemen T, Granvillano O, Pandeva I, Nicolaides KH. First-trimester maternal serum a disintegrin and metalloprotease 12 (ADAM12) and adverse pregnancy outcome. Obstet Gynecol. 2008;112: Popovici RM, Krause MS, Jauckus J, Germeyer A, Brum IS, Garlanda C, Strowitzki T, von WM. The long pentraxin PTX3 in human endometrium: regulation by steroids and trophoblast products. Endocrinology. 2008;149: Rana S, Karumanchi A, Levine RJ, Venkatesha S, Rauh-Hain JA, Tamez H, et al. Sequential changes in antiangiogenic factors in early pregnancy and risk of developing preeclampsia. Hypertension 2007;50: Robinson CJ, Johnson DD. Soluble endoglin as a second trimester marker for preeclampsia. Am J Obstet Gynecol 2007;197:174.e Romero R, Kusanovic JP, Than NG, Erez O, Gotsch F, Espinoza J, Edwin S, Chefetz I, Gomez R, Nien JK, Sammar M, Pineles B, Hassan SS, Meiri H, Tal Y, Kuhnreich I, Papp Z, Cuckle HS. First-trimester maternal serum PP13 in the risk assessment for preeclampsia. Am J Obstet Gynecol. 2008;199((2)): Rovere-Querini P, Antonacci S, Dell'Antonio G, Angeli A, Almirante G, Cin ED, Valsecchi L, Lanzani C, Sabbadini MG, Doglioni C, Manfredi AA, Castiglioni MT. Plasma and tissue expression of the long pentraxin 3 during normal pregnancy and preeclampsia. Obstet Gynecol. 2006;108: Salahuddin S, Lee Y, Vadnais M, Sachs BP, Karumanchi SA, Lim KH. Diagnostic utility of soluble fms-like tyrosine kinase 1 and soluble endoglin in hypertensive diseases of pregnancy. Am J Obstet Gynecol. 2007;197: Sekizawa A, Purwosunu Y, Yoshimura S, Nakamura M, Shimizu H, Okai T, Rizzo N, Farina A. PP13 mrna expression in trophoblasts from preeclamptic placentas. Reprod Sci. 2009;16: Sibai B, Dekker G, Kupferminc M. Pre-eclampsia. Lancet 2005;365: Smith GC, Crossley JA, Aitken DA, Jenkins N, Lyall F, Cameron AD, et al. Circulating angiogenic factors in early pregnancy and the risk of preeclampsia, intrauterine growth restriction, spontaneous preterm birth, and stillbirth. Obstet Gynecol 2007;109: Spencer K, Cowans NJ, Chefetz I, Tal J, Kuhnreich I, Meiri H. Second- trimester uterine artery Doppler pulsatility index and maternal serum PP13 as markers of pre-eclampsia. Prenat Diagn. 2007;27:
8 41. Spencer K, Cowans NJ, Chefetz I, Tal J, Meiri H. First trimester maternal serum PP-13, PAPP-A and second-trimester uterine artery Doppler pulsatility index as markers of preeclampsia. Ultrasound Obstet Gynecol. 2007;29: Spencer K, Cowans NJ, Molina F, Kagan KO, Nicolaides KH. First trimester ultrasound and biochemical markers of aneuploidy and the prediction of preterm or early preterm delivery. Ultrasound Obstet Gynecol. 2008;31: Spencer K, Cowans NJ, Nicolaides KH. Low levels of maternal serum PAPP-A in the first trimester and the risk of preeclampsia. Prenat Diagn. 2008;28: Spencer K, Cowans NJ, Stamatopoulou A. ADAM12s in maternal serum as a potential marker of preeclampsia. Prenat Diagn. 2008;28: Spencer K, Cowans NJ, Stamatopoulou A. Maternal serum ADAM12s as a marker of rare aneuploidies in the first or second trimester of pregnancy. Prenat Diagn. 2007;27: Spencer K, Cowans NJ. ADAM12 as a marker of trisomy 18 in the first and second trimester of pregnancy. J Matern Fetal Neonatal Med. 2007;20: Spencer K, Yu CK, Cowans NJ, Otigbah C, Nicolaides KH. Prediction of pregnancy complications by first-trimester maternal serum PAPP-A and free beta-hcg and with second-trimester uterine artery Doppler. Prenat Diagn Oct;25(10): Spencer K, Yu CK, Savvidou M, Papageorghiou AT, Nicolaides KH. Prediction of preeclampsia by uterine artery Doppler ultrasonography and maternal serum pregnancyassociated plasma protein-a, free beta-human chorionic gonadotropin, activin A and inhibin A at to weeks' gestation. Ultrasound Obstet Gynecol Jun;27(6): Stepan H, Geipel A, Schwarz F, Kramer T, Wessel N, Faber R. Circulatory soluble endoglin and its predictive value for preeclampsia in second-trimester pregnancies with abnormal uterine perfusion. Am J Obstet Gynecol. 2008;198: Unal ER, Robinson CJ, Johnson DD, Chang EY. Second trimester angiogenic factors as biomarkers for future-onset preeclampsia. Am J Obstet Gynecol 2007;197:211.e Vatten LJ, Eskild A, Nilsen TI, Jeansson S, Jenum PA, Staff AC. Changes in circulating level of angiogenic factors from the first to second trimester as predictors of preeclampsia. Am J Obstet Gynecol 2007;196:239.e Venkatesha S, Toporsian M, Lam C, Hanai J, Mammoto T, Kim YM, Bdolah Y, Lim KH, Yuan HT, Libermann TA. Soluble endoglin contributes to the pathogenesis of preeclampsia. Nat Med. 2006;12: Visegrady B, Than NG, Kilar F, Sumegi B, Than GN, Bohn H. Homology modelling and molecular dynamics studies of human placental tissue protein 13 (galectin-13) Protein Eng. 2001;14: Widmer M, Villar J, Benigni A, Conde-Agudelo A, Karumanchi A, Lindheimer M. Mapping the theories of preeclampsia and the role of angiogenic factors: A systemic review. Obstet Gynecol 2007;109: Yang P, Baker KA, Hagg T. A disintegrin and metalloprotease 21 (ADAM21) is associated with neuro genesis and axonal growth in developing and adult rodent CNS. J Comp Neurol. 2005;490: Yu CK, Papageorghiou AT, Boli A, Cacho AM, Nicholaides KH. Screening for preeclampsia and fetal growth restriction in twin pregnancies at 23 weeks of gestation by transvaginal uterine artery Doppler ultrasound. Ultrasound Obstet Gynecol 2002;20: Yves Giguère Charland, Emmanuel Bujold, Nathalie Bernard, Sonya Grenier, Francǫis Rousseau, Julie Lafond, France Forest. Combining Biochemical and Ultrasonographic Markers in Predicting Preeclampsia: A Systematic Review. Clinical Chemistry. 2010;56(3):
9 58. Salahuddin S, Lee Y, Vadnais M, Sachs BP, Karumanchi SA, Lim KH. Diagnostic utility of soluble fms-like tyrosine kinase 1 and soluble endoglin in hypertensive diseases of pregnancy. Am J Obstet Gynecol. 2007;197: Romero R, Nien JK, Espinoza J, Todem D, Fu W, Chung H, Kusanovic JP, Gotsch F, Erez O, Mazaki-Tovi S, Gomez R, Edwin S, Chaiworapongsa T, Levine RJ, Karumanchi SA. A longitudinal study of angiogenic (placental growth factor) and anti-angiogenic (soluble endoglin and soluble vascular endothelial growth factor receptor-1) factors in normal pregnancy and patients destined to develop preeclampsia and deliver a small for gestational age neonate. J Matern Fetal Neonatal Med. 2008;21:9 23. TRAUMATISMELE OBSTETRICALE MATERNE ŞI REZOLVAREA LOR Taisia Eşanu, Olga Cerneţchi, Iurie Dondiuc, Tatiana Coban Catedra Obstetrică - Ginecologie FECMF USMF Nicolae Testemiţanu Summary Maternal obstetrical trauma and their resolution Obstetrical traumatism has remained until now a major issue in the medical practice, despite its performant achievements in modern obstetrics, most common being the perineotomies and episiotomies, followed by perineal tears. Uterus inversion, uterus rupture and hysterectomies in obstetrics remained during 10 years in the same proportions. Cases of vaginal hematoma and symphysis are quite rare. Today there are new opportunities in terms of reducing obstetric trauma modernizing health care in labor. Rezumat În pofida realizărilor performante în obstetrica contemporană traumatismul obstetrical a fost şi rămâne până în prezent o problemă majoră în medicina practică; cel mai frecvent întâlnindu-se perineo- şi epiziotomiile, urmate de rupturile de perineu. Inversia uterului, ruptura de uter şi histerectomiile pe parcursul ultimilor 10 ani au rămas în aceleaşi proporţii. Cazurile de hematoame vaginale şi simfizite sunt destul de rar întâlnite. Actualmente există noi oportunităţi la capitolul diminuării traumatismului obstetrical prin modernizarea metodelor de asistenţă medicală în travaliu. Actualitatea Traumatismul obstetrical matern reprezintă până în prezent o problemă importantă în medicina practică. În timpul sarcinilor sau naşterilor, care iniţial sunt apreciate fiziologice, la diferite etape (fie în sarcină, fie în perioada de dilatare a colului uterin, fie în perioada de expulsie a fătului, sau perioada de delivrenţă a placentei, sau lăuzia precoce) ele se pot complica cu careva din traumatismele obstetricale, în pofida succeselor semnificative ale obstetricii contemporane. Traumatismul obstetrical matern reprezintă într-un mod real o problemă majoră nu numai din punct de vedere medical, ci şi social, psihologic, demografic. La traumatismele obstetricale materne se referă: - Rupturi perineale şi vulvare; - Rupturi vaginale; - Rupturi ale colului uterin; - Hematoame vulvare, paravaginale şi perineale, retroperineale; - Rupturi ale uterului; 13
10 - Inversia uterului; - Leziuni ale simfizei pubiene; - Fistule postnatale (recto-vaginale, vezico-vaginale. Din cele mai frecvent întâlnite traumatisme obstetricale, care sunt semnalate în toate ţările lumii, fac parte ruptura vulvo- perineală (7-15% din cazuri). Rupturile, uneori, sunt provocate în cazul aplicării manoperelor obstetricale (ventuzei obstetricale, forcepsului obstetrical, extracţia pelviană, rotaţia internă cu extracţia mare a fătului etc.) Rupturile de perineu la rândul lor se clasifică în ruptura de gradul I, II, III şi IV, care includ şi lezarea sfincterului extern al anusului sau chiar şi peretele intestinului rect. Rupturile vulvo-perineale se rezolvă în lăuzia precoce prin suturarea lor pe straturi în conformitate cu structurile anatomice ale perineului. Chiar şi în cazul suturării imediate şi corecte a rupturilor, uneori apar complicaţii în perioada post-partum manifestate prin incontinenţă de urină, cistocel, rectocel, extensia marcată a vestibulului vaginal, care la rândul lor necesită intervenţii chirurgicale complexe, deseori repetate, efectuate nu mai devreme de 6 luni după naştere. Restabilirea completă se obţine prin colpoperineorafia anterioară şi posterioară, prin plastia peretelui anal. Rupturile vaginale se restabilesc în lăuzia precoce cu fire de catgut; suturarea necesită includerea tuturor straturilor şi fundul rupturii pentru a evita acumularea hematoamelor. Rupturile de col se restabilesc începând cu aplicarea primei suturi deasupra colţului de sus a rănii, adică în limitele ţesutului integru. Mai rar pot fi întâlnite hematoamele vulvare, paravaginale, perineale. În cazul acestor traumatisme obstetricale se recurge la deschiderea lor şi dacă nu se reuşeşte depistarea vasului, care sângerează, se aplică tamponada vaginuui şi rectului, utilizându-se meşa din tifon de 8-10 metri. Şi mai rare sunt traumatismele obstetricale ca ruptura uterină şi inversiunea uterului. Pe parcursul ultimilor 4-5 ani a crescut incidenţa inversiunii uterului. Anume această patologie se manifestă prin conduită activă a perioadei de delivrenţă a placentei, anume în cazurile de inserţie patologică a placentei (placenta acreta). Rezolvarea cazurilor are loc prin două căi: repunerea uterului sau în caz de nereuşită extirparea lui. Rupturile uterine variază de la 1/93 până la 1/11365 de naşteri (OMS), atestându-se o diferenţă semnificativă (o frecvenţă de ori mai mare între ţările slab dezvoltate şi cele dezvoltate). În România (spitalul Polizu) incidenţa rupturii uterine este de 1caz la 705 naşteri. În funcţie de momentul apariţiei rupturii uterine ele se împart în: 1. rupturi uterine în timpul sarcinii (rare) 2. rupturi uterine în timpul travaliului (frecvente) În cursul sarcinii rupturile uterine pot fi: a) spontane; b) provocate. Rupturile spontane sunt rezultatul unei cicatrice pe uter. Ele se observă, cu o relativă frecvenţă, în timpul unei incizii, după o operaţie cezariană, practicate pe corpul uterin (incizie corporală). Rupturile provocate, sunt rezultatul unor traumatisme violente, închise sau deschise. În cursul naşterii rupturile uterine pot fi de asemenea: a) spontane; b) provocate. Rupturile spontane sunt consecinţa unui obstacol ireductibil al dilataţiei: - bazin strâmtat (în 25-75% cazuri); - tumora praevia; - rigiditatea anatomică a colului; - prezentaţii vicioase ale fătului. Obstacolele ireductibile de natură mecanică conduc la ruptură uterină, justificând teoria mecanică (Bandl). Rupturile spontane în cursul naşterii pot fi consecinţa unei fragilităţi excesive a uterului, în următoarele circumstanţe: 14
11 - multiparitatea şi vârsta (35-40 de ani), care antrenează modificări în structurile componente ale uterului gravid, ducând la scăderea rezistenâţei acestora la solicitările de distensie şi contracţie; - interval mare între naşteri; - chiuretaje uterine multiple; - cicatricii după operaţie cezariană, prin patologia de cicatrizare uterină, dovedită de histerosalpingografii efectuate în intervalul dintre sarcini. Aceste modificări degenerative conduc şi ele la rupturi uterine şi, de aici, teoria histopatologică în etiopatogenia acestora. Astăzi se admite că modificările degenerative ale pereţilor uterini devin factori favorizanţi în ruptura uterină. Rupturile provocate în travaliu sunt consecinţa unor manevre obstetricale (aplicare de forceps, versiune internă a fătului, controlul manual al cavităţii uterine). Tabelul 1 Traumatismul obstetrical în IMSP SCM N1 ( ) Anul Număr. naşteril. Număr. operaţiilor cezariene c. abs. Histerectomia obstetricală Rupturi de pe rineu gr.iii-iv Perneo- şi epiziotomii Hematoame vaginale Rupturi de uter Simfizite % c. % c. % c. % c. % c. % c. % abs. abs. abs. abs. abs. abs ,5 7 0, , ,54 3 0,07 6 0, ,0 7 0, , ,94 2 0,04 6 0,13 2 0, ,6 10 0, , ,72 4 0,08 6 0,11 2 0, ,9 6 0, , ,74 3 0,05 6 0,11 2 0, ,0 12 0, , ,62 5 0, , ,9 16 0, , ,22 4 0, ,23 1 0, ,9 17 0, , ,27 7 0, ,22 1 0, ,6 9 0, , ,2 3 0,04 9 0,12 2 0, ,3 10 0, , ,9 7 0, ,12 5 0, ,7 15 0, , ,58 7 0, ,18 5 0,06 Rezolvarea cazurilor rupturilor de uter are loc printr-o intervenţie chirurgicală vastă extirparea uterului cu sau fără anexe; de cele mai dese ori nereuşindu-se de a salva fătul, iar uneori, chiar şi mama. Letalitatea în cazul rupturilor de uter este înaltă (25-60%), fapt atestat şi în literatura de specialitate din toate ţările lumii. Scopul Lucrarea are scopul determinării incidenţei traumatismelor obstetricale materne şi metodelor de rezolvare ale acestora în obstetrica contemporană de urgenţă. Materiale şi metode Pentru a îndeplini scopul lucrării au fost utilizate fişele de observaţie obstetricală din maternitatea ÎMSP SCM N1 (Chişinău) pe parcursul ultimilor 10 ani ( ) în care s-au semnalat diferite tipuri de traumatism obstetrical. Pentru unele precizări au fost utilizate materialele statistice din instituţie (anii ). 15
12 Rezultate şi discuţii După incidenţă menţionăm că s-au semnalat cel mai frecvent tipul de traumatism obstetrical perineo- şi epiziotomia (24,7%-11,5%); atestându-se o semnificativă diminuare pe parcursul ultimilor 5 ani. Diminuarea cazurilor de traumatism obstetrical provocat (perineo- şi epiziotomia) a fost substituită de sporul incidenţei cazurilor rupturilor de perineu de gradul III- IV de 9,23 ori (de la 0,64% la 5,9%). Rupturile de perineu s-au atestat în proporţii identice la primipare şi la multipare, în 78% cazuri de feţi macrosomi. Perineo- şi epiziotomia s-au realizat în majoritatea cazurilor din motive de hipoxie intrauterină a fătului, atât la multipare, cât şi la primipare, neluându-se în consideraţie vârsta parturientelor. Incidenţa cazurilor de hematoame vaginale timp de 10 ani a rămas constantă (sub o zecime de procent). În pofida creşterii în dinamică a numărului de naşteri (de la 4401 cazuri în 2002 la 8256 cazuri în 2011) numărul cazurilor de histerectomii obstetricale a rămas aproape constant (0,11-0,23%). Pe parcursul a 10 ani ( ) a sporit incidenţa operaţiilor cezariene (de la 12,5% în 2002 până la 15,7% în 2011). Tendinţa menţionată afectează mult funcţia reproductivă a multor femei. Mai rar sunt întâlnite traumatismele sistemului osos,în speţă, cazurile de simfizită, care nu depăşesc 0,06% din numărul total de naşteri. Simfizita a avut loc în 100% cazuri la parturientele cu feţi macrosomi şi giganţi. Conform vârstei parturientelor şi parităţii menţionăm că hematoamele vaginale s-au întâlnit, în exclusivitate, la primipare şi la cele cu vârsta după 28 ani. Pe când ruptura de uter s-a produs numai la multigeste, multipare, cu copii macrosomi la naşterile precedente, la diferite categorii de vârstă. Histerectomiile s-au semnalat tot la aşa categorie de femei (Tabelul 1). Concluzii şi recomandări 1. Problema traumatismului obstetrical rămâne în continuare una actuală în practica obstricieniginecologilor. 2. În ultimul timp a sporit incidenţa rupturilor de perineu din contul diminuării perineo- sau epizioctomiei. În aceste cazuri rămâne de ales alternativa între o rană tăiată se vindecă mai bine decât una ruptă şi ruptura de perineu propriu zisă 3. Sporeşte incidenţa operaţiilor cezariene, fapt ce denotă argumentarea responsabilităţii continue a obstetricienilor în diminuarea riscurilor pentru mamă şi făt la naştere per vias naturalis. 4. Incidenţa celorlalte tipuri de traumatism obstetrical a rămas constantă şi nu depinde de metodele de asistenţă obstetricală actuală. 5. În scopul ameliorării calităţii managementului parturientelor şi lăuzelor pentru diminuarea diverselor traumatisme obstetricale propunem respectarea protocoalelor clinice standardizate. Bibliografie 1. James D.K., Steer P.J., Weiner C.P., Gonik B. High risk pregnancy. Management options third ed. Ed Saunders Elsevier, Lansac J., Magnin G. Obstetrique. 5e edition. Ed. Masson, Luca Vasile, Moga Marius. Urgențe în obstetric. Ed. Universităţii Transilvania, Braşov, Mihu Dan, Costin Nicolae, Ciortea Răzvan. Algoritmi de diagnostic şi tratament în obstetricăginecologie Ed. Medicală Universitară Iuliu Haţieganu Cluj-Napoca, Turrentine John E. Clinical Protocols in Obstetrics and Gynecology-third edition. Ed. Informa 16
13 METODE NOI DE DIAGNOSTIC A INFECȚIEI HERPETICE LA GRAVIDE Silvia Agop, Olga Cernețchi, Zinaida Sârbu, Constantin Ostrofeț Catedra Obstetrică și Ginecologie FECMF Nicolae Testemițanu Summary New methods of diagnosing herpes infection in pregnant women At the moment we do not have any secure, fast and cheap methods of diagnosing HI (herpes Infection) during pregnancy. With the help of PCR (polymerase chain reaction) in assessing the viral DNA sequences we have a sensibility and distinctiveness up to 98.5%, but very frequently we obtain false negative results, because the viral response has a period of around 14 days. The immunological examination by measuring IgM, which are serving as markers in acute HI, very often when GH (genital herpes) reactivates they are synthesized or they are not serological detectable [2.4]. According to the specialized literature data the total IgG may be divided into IgGp (precocious) and IgGt (tardy). The IgGp serve as markers in the acute HI or in its reactivation [5, 8, 9]. Our purpose is to elucidate the most reliable methods for diagnosing the GH in pregnant women. The results of the study carried out on a group of 70 pregnant women showed that: RPL serological positive was found just in 12.9%, RPL in the cervical epithelium in 27.1%, IgM-24.3%, while 90.0% with positive IgGp. Based on the study done on pregnant women infected with genital herpes it was found that the most reliable method for diagnosing the acute HI or its reactivation is the immunoenzymatic method by using the ELISA equipment for IgGp determination estimated in 90.0%. Rezumat Până la moment în diagnosticul IH (infecție herpetică) la gravide nu există o metodă sigură, rapidă și eftină. Efectuarea RPL(reacția de polimerizare în lanț) pentru aprecierea fragmentelor de ADN viral are o sensibilitate și o specificitate de până la 98,5%, dar frecvent obținem rezultate fals negative, deoarece perioada de replicare virală durează în mediu 14 zile. Examenul imunologic prin determinarea IgM ce servesc ca marcheri a IH acute, des în HG (herpes genital) în reactivare nu se sintetizază sau serologic nu sunt detectabili [2,4]. Conform datelor literaturii de specialitate IgG totale pot fi divizate în IgGp (precoci) și IgGt (tardivi). IgGp servesc ca marcheri a IH acute sau în reactivare [5,8,9]. Ca scop ne-am propuis elucidarea celor mai veridice metode de diagnostic în IH la gravide. În rezultatul examenului de laborator efectuat la 70 de gravide am apreciat: RPL(reacția de polimerizare în lanț) serologic pozitiv doar în 12,9%, RPL din epiteliul cervical 27,1%, IgM -24,3%, pe când IgGp pozitivi în 90,0%. La gravidele cu herpes genital în baza studiului realizat s-a demonstrat că cea mai veridică metodă de diagnostic a IH acute sau în reactivare este metoda imunoenzimatică prin utilizarea truselor de tip ELISA cu determinarea IgGp estimate în 90,0%. Actualitatea IH la gravide provoacă pierderi recurente de sarcină, mortalitate și morbiditate perinatală la un nivel înalt. Pentru a lărgi posibilităţile de tratament a HG la gravide este nevoie de o diagnosticare rapidă şi exactă. În stabilirea diagnosticul herpesului genital se vor lua în considerare acuzele, anamnesticul maladiei, examenul obiectiv, suplimentat de examene de laborator. Tabloul clinic începe de obicei cu sindrom pseudogripal, limfoadenopatie inghinală, leucoree apoasă, la a 2-3 zi apar erupţii pe un fon hiperemiat şi edemat: papule, vezicule, pustule care ulceriază, apoi apar cruste, cicatrice şi zone hiperpigmentate [3,4]. Erupţiile durează în infecţia primară până la 3 săptămâni, iar în cea recurentă 1 săptămână [2,6]. Formele atipice se depistează în 30-60% cazuri, criteriile clinice sunt: prurit rebel şi senzaţie de tensiune în regiunea vulvei, leucoree apoasă, colpită granuloasă, pseudoerozia şi 17
14 leucoplachia colului uterin ce nu se supun tratamentului, mai rar se poate întâlni retenţia acută de urină (sindromul Enzemeister) în formele grave de HG [5,6]. Examenul de laborator în diagnosticul infecţiei herpetice cu HVS tip 1 şi 2 include: depistarea agentului cauzal (izolarea virusului în culturi de celule, ou embrionat, inoculare la animale de laborator), identificarea antigenului viral (reacţia de neutralizare, fixare a complimentului, hemaglutinare), determinarea anticorpilor antiherpetici (imunofluorescenţă) și aprecierea fragmentelor de ADN viral prin reacția de polimerizare în lanț [6,8]. Conform datelor literaturii de specialitate se consideră că, una din cele mai convingătoare metode pentru diagnosticul de laborator al infecţiilor virale este depistarea agenţilor infecţioşi vii, utilizând metodele microbiologice. Însă, efectuarea acesteia este dificilă şi în procesul de transportate se distrug o parte de microorganisme, rezultatele fiind frecvent fals negative [1,3]. Pentru evidenţierea şi evaluarea ADN-lui virusului herpetic se utilizează recţia de amplificare genică (PCR) şi tehnica de hibridizare, care au avantajul unei specificităţi şi sensiblităţi sporite (99,9%) faţă de tehnicile precedente, dar rămâne a fi costisitoare [4,6]. Primoinfecţia herpetică răspunde imun, prin apariţia IgM specifice şi la două săptămâni apariţia IgG [3,6]. În cazul recidivelor herpetice organismul, de regulă nu de fiecare dată reacţionează prin sinteza IgM. Uneori IgM se sintetizază în cantităţi efemeric de mici şi serologic nu pot fi depistate, pe când IgG sunt prezente în 100% cazuri [3,5]. În cazul unor boli virale ca HG pentru diagnostic, atât a infecţiilor primare, cât şi recidivante, există posibilitatea de a depista IgG pentru proteinele pretimpurii (nestructurale) [1,6,8]. Este cunoscut faptul că viruşii sunt paraziţi celulari obligatorii şi nu sunt capabili să se înmulţească individual. Ciclul lor vital se începe cu replicarea genomului, deasemenea viruşii impun celulele în care parazitează să lucreze pentru ei, să producă enzime necesare pentru replicarea şi asamblarea noilor particule virale complete, iar mai apoi şi proteine structurale necesare capsidei virale. În timpul formării copiilor genomului viral, până a începe asamblarea particulelor virale complete, organismul uman reacţionează la proteinele virale străine pentru el (pretimpurii, reglatoare, nestructurale, participante la replicarea ADN viral) prin producerea de IgG. Aceasta are loc la fiecare acutizare virală, în ziua a 3-5 după începutul dezvoltării procesului infecţios. Astfel de IgG pentru proteinele pretimpurii ale viruşilor circulă în sânge pînă la o lună după sfârşirea activităţii virale [3,7]. Calculând indicii cantitativi ai IgG pentru proteinele virale pretimpurii, se poate de judecat nu doar despre activitatea infecţiei virale, ci şi despre direcţia procesului reprimarea (de exemplu în rezultatul tratamentului reuşit) sau dezvoltarea ei. În timpul remisiei nu este activitate a ciclului viral şi a replicării genomului, de aceea IgG pentru proteinele pretimpurii nu se sintetizază [1,4]. În cadrul răspunsului imun al organismului faţă de dezvoltarea infecţiei virale herpetice ultimii Ac care se sintetizază sunt IgG înalt avide sau târzii. Ei apar după 2 săptămâni de la începutul procesului infecţios şi circulă în sânge luni sau chiar ani [2,3]. Scopul studiului aprecierea celei mai veridice metode de diagnostic a IH la gravide. Material și metode Studiul efectuat este de tip prospectiv pe un lot de 70 de gravide, în perioada anilor în cadrul IMSP SCM Nr. 1 și IMSP ICȘDOSM și C. În studiu au fost incluse gravide cu HG primar sau recidivant. Diagnosticul de IH s-a stabilit în baza culegerii datelor anamnestice, examenului obiectiv și testelor de laborator. Tabloul clinic începe de obicei cu apariția erupțiilor herpetice - la a 2-3 zi apar erupţii pe un fon hiperemiat şi edemat: papule, vezicule, pustule care ulceriază, apoi apar cruste, cicatrice şi zone hiperpigmentate [2,4]. Testele de laborator au fost efectuate în cadrul Laboratorului Imunologic și au inclus: RPL serologică și din epiteliul 18
15 canalului cervical, deasemenea determinarea IgM, IgGp și IgGt. Precucrarea statistică a datelor a fost efectuată în programul Microsoft Excel 2000, prin aprecierea testului de semnificație (t- Student) și pragului de semnificație (p). Rezultate și discuții Conform datelor literaturii de specialitate până la moment nu există în diagnosticul IH o metodă sigură, eficientă şi accesibilă. Medicul specialist stabileşte diagnosticul de herpes genital prin colectarea anamnezei, inspecţia vizuală a zonei genitale în cazul în care leziunea este tipică sau prin prelevarea unei probe din leziune, în cazul în care este atipică. Infecţia cu virusul Herpes Simplex este dificil de diagnosticat între episoadele de reactivare, când nu existaă nici un fel de leziuni [7,9]. Analiza datelor obţinute ce ţin de vârsta pacientelor în studiul dat a fost cuprinsă între 16 şi 42 ani, în mediu 27±1,2 ani, cu următoarea structură: până la 20 ani s-a apreciat în 11 (15,7%±2,15%) cazuri, ani 39 (45,7%±1,95%), ani 14 (20,0%±4,05%) cazuri, iar după 40 de ani 6 (8,6%±6,05%) cazuri (p > 0,05). Diagnosticul de laborator este folosit pentru confirmarea etiologiei patologiei apărute în formele atipice şi pentru diagnostic diferenţiat [3,5]. În studiul dat pentru stabilirea diagnosticului de HG s-au abordat următoarele etape: acuzele, examenul obiectiv pentru aprecierea erupţiilor caracteristice şi testele de laborator. Astfel, pacientele incluse în studiu acuzau la inspecţia OG erupţii herpetice caracteristice HG, în 100% cazuri, cu diversă localizare (vulvă, perineu, fese şi coapse). Menţionăm că a fost apreciat stadiul de replicare virală prin detectarea fragmentelor de ADN al HVS prin metoda molecular genetică, din aşa secrete biologice ca serul şi epiteliul din canalul cervical. Am obţinut următoarele rezultate: reacţii pozitive au fost apreciate serologic în 9(12,9±4,01%) cazuri și ADN din ţesutul epitelial al canalului cervical pozitiv în 19(27,1±5,31) cazuri, ( p>0,05). La aprecierea statutului imunologic din serul sangvin, prin metoda ELISA au fost constataţi Ac antiherpetici, ca rezultat am obținut IgM s-a estimat pozitiv doar în 17(24,3±5,13) cazuri. Având în vedere rezultatele obținute, PCR serologic pozitiv doar 12,9%, PCR din epiteliul canalului cervical pozitiv în 27,1%, la fel şi IgM pozitiv doar în 24,3%, ne-am propus să întroducem o metodă nouă de diagnostic al IH la gravide prin separarea IgG în precoci şi tardivi, deoarece IgG precoci sau pretimpurii se încep a sintetiza de la 3-5 zi a procesului infecţios şi se menţin în sânge până la 1 lună, atât cât durează procesul inflamator acut. Rezultatul examinării Tab.1 Metodele de diagnostic a IH la gravide utilizate în studiu Prezența erupțiilor Pozitiv ,0±0,0 Metode de diagnostic RPL RPL din serologic epiteliul cervical IgM IgGp Abs./% Abs./% Abs./% Abs./% Abs./% ,9±4,01 27,1±5,31 24,3±5,13 90,0±3,59 Negativ 0 0% 61 87,1±4, ,9±5, ,4±5, ,0±3,59 19
16 Astfel în rezultatul datelor obţinute am constatat că IgGp au fost detectaţi în 90,0% cazuri. Pe când IgGt au fost estimaţi în 3(8,6±4,74%) cazuri ( p>0,05) și servesc ca marcheri ai infecţiei herpetice subacute sau cronice. Prin urmare aprecierea în general a IgG anti herpetice este puţin informativ şi ne vorbeşte doar de o infectare cu HVS, divizarea IgG antiherpetice în IgG precoci şi tardivi, ne-au permis să apreciem stadiul infecţiei herpetice și să confirmăm necesitatea administrării tratamentului. Aşadar aprecierea rezultatele înalte de IgGp în 90,0% la gravidele cu IH, ne permit să constatăm forma de reactivare a infecţiei viral-herpetice şi să afirmăm necesitatea administrării tratamentului deoarece virusul se află încă în stare de replicare şi este sensibil la tratamentul antiviral. Concluzii 1. În rezultatul studiului efectuat am divizat IgG în IgGp (precoci) și IgGt (tardivi). 2. IgGp servesc ca marcheri a IH acute sau în reactivare deoarece se încep a sintetiza din a 3 zi a procesului inflamator viral și se mențin serologic până la o lună. 3. La gravidele cu herpes genital în baza studiului realizat s-a demonstrat că cea mai veridică metodă de diagnostic a IH este metoda imunoenzimatică prin utilizarea truselor de tip ELISA cu determinarea IgGp estimate în 90,0%. Bibliografie 1. Agop S. Opţiuni de diagnostic şi tratament în herpesul genital la gravide. Anale ştiinţifice. USMF Nicolae Testemiţanu. Probleme actuale ale sănătăţii mamei şi copilulii. Chişinău, 2009, vol. 5, p Burlacu A. Algoritmul de diagnostic și tactica conduitei gravidelor cu chlamidioză și herpes genital. În: Buletin de perinatologie. Chișinău, 2003, nr p. 3. Gavriliuc M., Casian M., Spânu C., Floca L. Infectarea sistemului nervos central prin virusul Herpes simplex: considerații diagnostice și terapeutice. În: Analele științifice ale USMF Nicolae Testemițanu. Chișinău p. 4. Орловская И. В. Диагностика внутриутробной герпес-вирусной инфекции с церебралъными нарушениями. Автореф дис. канд. мед. наук Ashley R. L. Laboratory techiques in the diagnosis of herpes simplex infection. Genitourin. Med vol p. 6. Brown Z.A., Wald A., Morrow R. Et al. Effect of serologic status and cesarean delivery on transmission rates of herpes simplex virus from mother to infant. JAMA vol p. 7. Enright A. M., Prober C. G. Neonatal herpes infection: diagnosis, treatment and prevention. Semin. Neonatal vol p. 8. Ilona LF., Pia O., Marianne F. et al. Detection of herpes simplex virus DNA in dried blood spots marking a retrospective diagnosis possible. J. Clin. Virol vol p. 9. Immergluck L.C., Domowicz M.S., Schwartz N.B. Viral and cellular requirements for entry of herpes simplex type 1 into primary neuronal cells. J. Gen. Virol vol p. 20
17 APRECIEREA UNUI MARCHER NOU A INFECȚIEI HERPETICE CONGENITALE PRIN DETERMINAREA LA EXAMENUL HISTOLOGIC A PLACENTEI A CELULELOR POLINUCLEATE UNNA Silvia Agop, Olga Cernețchi, Virgil Popovici Catedra Obstetrică și Ginecologie FECMF Nicolae Testemițanu Summary The assessing of a new marker in congenital herpes infection by determining the Unna polynuclear cells during placental examination It is very hard to diagnose the congenital herpes infection because till our days we do not have any methods which could help in differentiating the maternal Ac from the fetal ones, and the polymerase chain reaction for the viral DNA sequences is very expensive, inaccessible and it requires serological, urinal and Cerebrospinal fluid (CSF) frequent repetitions. This was a prospective study performed on a group of 140 placentas, divided into the 1st group of study with a number of 70 pregnant women who were infected with genital herpes during their gestation period, and the 2nd group which had a number of 70 healthy pregnant women. During this study there was carried a histological examination of the placenta and were found the Unna polynuclear cells, which are specific just for the Herpes simplex virus and they serve as markers in the congenital herpes infection. Rezumat Infecția herpetică congenitală este dificil de diagnosticat, deoarece până la moment nu există metode de a diferenția Ac materni de cei fetali, iar reacția de polimerizare în lanț pentru aprecierea fragmentelor de ADN viral este costisitoare, neaccesibilă și necesită repetări frecvente atât serologice, urinare și a lichidului cefalorahidian. Studiul efectuat a fost de tip prospectiv pe un lot de 140 de placente, divizat în lotul Ide studiu ce a cuprins 70 de gravide care au suportat herpes genital în timpul perioadei de gestație și lotul II de control alcătuit din 70 gravide sănătoase. În cadrul studiului s-a efectuat examenul histologic a placentei și s-au depistat celulele polinucleate Unna, specifice doar pentru virusul herpes simplex și servesc ca marcheri a infecției herpetice congenitale. Actualitatea Infecţia herpetică reprezintă o problemă acută a obstetricii şi perinatologiei, condiţionată de rolul VHS în infectarea fătului şi nou-născutului, care ulterior se manifestă prin probleme neurologice, somatice şi endocrine la noi născuţi, sugari şi copii de vârstă preşcolară [2]. Familia Herpetoviridae inclusiv VHS, ocupă locul doi după teratogenitate, pe primul fiind virusul rubeolei [2]. Rata transmiterii materno-fetale a HVS de la mama cu infecţie herpetică primară şi recurentă în sarcină este de 1,4-32% [1,2]. Procentul nou-născutilor cu Ac la HVS variază de la 40-90% în dependenţă de cantitatea Ac la mamă care trec bariera placentară. Cantitatea Ac se micşorează în primele luni după naştere, dar la vârsta de la 6 luni până la un an titrul scade brusc [1,3]. În majoritatea cazurilor, fătul este infectat în timpul viremiilor, prin pasajul transplacentar al HVS sau prin continuitate pe cale ascendentă de la secreţiile cervicale. Transmiterea maternofetală a HVS se poate produce pe tot parcursul perioadei de gestație. Peste 2-3 săptîmâni de la infectare va urma viremia fetală, apoi viruria şi viramnia. Consecinţe mai grave va avea infectarea în prima jumătate a sarcinei, cu implicarea sistemului nervos central al fătului, ceea ce se va manifesta prin retard mintal, tetraplegie spastică şi dereglări oftalmice [1,4]. Infectarea perinatală cu HVS se realizează în timpul naşterii prin secreţii cervicale şi postpartum prin laptele matern şi are consecinţe negative asupra dezvoltării neuropsihice 21
18 ulterioară a copiilor [4,6]. Infectarea fătului mai frecvent se înregistrează în infecţie herpetică genitală cronică cu evoluţie atipică şi asimptomatică [2,6]. Infecţia herpetică intrauterină după Cudaşov H. I. (1994), este una din cauzele ce duce la mortalitate şi morbiditate perinatală, invalidizare în rezultatul paraliziei cerebrale infantile şi epilepsiei. Datorită tropismului VHS faţă de ţesutul nervos, conform autorilor A.F. Puhner, V. I. Cozlova (2003), infectarea fătului se poate solda cu apariţia de: hidrocefalie, microcefalie, dilatare de ventricole şi atrofia substanţei cenuşii. Herpesul genital poate condiţiona întreruperea intempestivă a sarcinei, apariţia anomaliilor de dezvoltare şi decurge malign pe fonul stării de imunodeficit fiziologic a nou-născutului, achiziţionând forme severe a bolii ce au ca final decesul sau invalidizarea fătului [2,6]. Infecţia ascendentă din colul uterin se asociază cu reproducerea şi acumularea virusului în lichidul amniotic şi se manifestă prin polihidramnioză, retard de creştere intrauterină, sindrom edematic, prematuritate, însă afectarea fătului poartă un caracter mai slab pronunţat faţă de infectarea transplacentară [2,5]. Formele clinice a infecţiei herpetice la făt sunt: localizată tegumentară, se întâlneşte la noinăscuţi în 0,5%, localizată cu afectarea SNC care se manifestă prin - encefalită, ventriculomegalie, hidrocefalie, chisturi cerebrale, microcefalie, atrofia substanţei cenuşii, glioză, incidenţa este de 35%, letalitatea pe fon de tratament este 25%, cu tratament 15% şi diseminată manifestată prin sepsis letalitatea fără tratament este 90%, cu tratament 57% [2,3]. Diagnosticul clinic al infecţiei herpetice la copii impune colectarea minuţioasă a anamnesticului bolii şi evoluția sarcinei prin aprecierea frecvenței recidivelor herpetice, examenul de laborator a urinei, sângelui şi salivei copilului prin PCR şi IgM, în consiliu cu pediatrul, infecţionistul şi neurologul [6]. Cercetările histologice a placentelor colectate de la gravidele cu infecţie herpetică, au permis de a determina modificări inflamatorii ca: deciduita, placentita, amnionita şi vilozita [3,4]. În pofida informaţiilor prezentate anterior, precum că imunitatea maternă preexistentă (Ac antiherpetici) ar reduce substanţial transmiterea transplacentară şi severitatea infecţiei congenitale cu HVS la nou-născuţi nu a influenţat semnificativ consecinţele infecţiei neonatale [6]. În ultimii ani, unul dintre subiectele cele mai discutate în managementul infecţiei congenitale cu HVS este descoperirea unor marcheri (virusologici, imunologici sau imagistici) cu semnificaţie pronostică pentru evoluţia IH şi dezvoltarea sechelelor tardive. Acest lucru ar oferi o serie de avantaje, inclusiv consilierea corespunzătoare a mamei şi punerea în aplicare a unor intervenţii promte pentru copii cu risc major de handicap. Pacienţii ar putea fi, de asemenea, repartizați în funcţie de riscul de sechele neurologice, prioritizânduse tactica de tratament antiviral. Astfel, s-a constatat că unele modificări imunologice, calcinate intracerebrale şi ventriculomegalie care pot servi ca marcheri pronostici pentru sechele neurologice tardive. Scopul studiului depistarea în placentă prin intermediul examenului histologic, a celulelor polinucleate Unna specifice doar pentru HVS, ce vor servi ca marcher a infecției herpetice congenitale. Material și metode Studiul de tip prospectv a fost efectuat pe un lot de 140 de gravide, divizat în două loturi - I de studiu alcătuit din 70 de gravide ce au suportat infecție herpetică pe parcursul perioadei de gestație și lotul II de control a cuprins 70 de gravide sănătoase. După naștere sau colectat anexele fetale ce au fost supuse examenului histologic pentru aprecierea celulelor polinucleate Unna. Studiul s-a realizat în perioada anilor în cadrul IMSP ICȘDOM și C secția 22
19 morfopatologie. Precucrarea statistică a datelor a fost efectuată în programul Microsoft Excel 2000, prin aprecierea testului de semnificație (t-student) și pragului de semnificație (p). Rezultate și discuții Explorările histopatologice au pus în evidenţă o gamă largă de modificări din partea componentelor structural-funcţionale ale placentelor şi anexelor cu implicaţia acestora în divers raport. În cadrul examinărilor histopatologice uzuale modificări lezionale cu implicaţii a elementelor corionului vilar, spaţiilor interviloase, membranelor deciduale bazale şi parietale s- au depistat în ambele loturi, în lotul I în 12 (34,3±8,02%) cazuri, comparativ cu lotul II în 3(4,3±2,42%) cazuri (p<0,05). Analiza histologică a relevat modificări cu caracter inflamator în placentă în lotul I s-au estimt 10(28,6±5,67%) cazuri și lotul II în 5(14,3±5,92%) cazuri. După localizarea procesului inflamator în țesuturile placentei s-a apreciat deciduită bazală la 16,12±6,22% în sublotul I comparativ cu nici un caz în lotul II (p>0,05). Deciduita parietală a fost depistată în 19,1±6,64% în lotul I, comparativ cu lotul II unde nu a fost depistată (p>0,05). Frecvența velozitei și intervelozitei a fost estimată în 23,5±7,17% în lotul I comparativ cu 8,2±4,64% lotul II, ceea ce confirmă lezarea mai profundă pe cale hematogenă a corionului vilar, (p<0,05). De asemenea în cadrul cercetării histologice a fost apreciate procese inflamatorii celulare limfocitare estimate în lotul II în 5(14,3±5,92%) cazuri, comparativ cu 13(37,1±8,17%) cazuri în lotul I, aceste manifestări sunt caracteristice pentru un proces inflamator viral, (p<0,05, p<0,001). Printre cele mai frecvente modificări circulatorii constatate au fost pseudoinfarctele, care s- au apreciat în 20(28,6±5,40%) cazuri în lotul I, comparativ cu 3(4,3±2,42%) cazuri în lotul de control. Altă modificare circulatorie estimată a fost apoplexia zonală cu microdecolări precoce, ce a fost identificată în 19(54,3±8,42%) cazuri în lotul I și doar 1(1,4±1,40%) caz în lotul II. Deasemnea s-au depistat hemoragii și trombi interviloși în vase în 10(28,6±7,64%) cazuri în lotul I și 2(2,9±2,01%) cazuri în lotul II, (p<0,05). Modificări involutiv-distrofice manifestate prin calcinoză și fibroză micro-macrofocală zonală sau dispersă s-au estimat în 26(18,6±3,29%) cazuri din loturile studiate, din ele pentru lotul I corespund 20(51,9±8,45 cazuri, comparativ cu 6(17,1±6,36%) cazuri în lotul de control (p<0,001).. Fig.1. Endovasculite de origine virală în pars decidua bazalis. Proliferarea endoteliului, polimorfism nucleo-citoplasmatic tip- gigantocelular (celule Unna). Histopreparat. Coloraţie hematoxilin-eozină
20 Destul de frecvent s-au depistat diverse ectazii vasculare la nivelul corionului vilar, zone cu reducerea spaţiilor interviloare, persistarea unor grupuri de vilozităţi imature cu o ramificaţie asimetrică a corionului vilar estimate în 28(20,0±3,38%) cazuri, în lotul de studiu, comparativ cu 3(4,3±2,42%) cazuri în lotul de control, (p<0,01, p<0,001). Un moment testat în studiile microscopice a fost procesele proliferativ compensatorii manifestate histologic prin proliferarea sincițiului și angiomatoza capilară care s-a apreciat în 9(25,7±7,39%) în lotul I, (p>0,05) și nici un caz în lotul II de control, (p>0,05). Fig.2. Vilozită infiltrativ-productivă Infiltrat din limfocite, fibroblaste, polimorfism nucleo-citoplasmatic tip-gigantocelular (celule Unna) în zona subepitelială a vilozităţilor coriale. Fig.3. Intervileită, vileită cu neoformarea simplaştilor celulari polinucleari (celule Unna). Coloraţie hematoxilin-eozină
21 Un moment oportun al studiului efectuat a fost aprecierea polimorfismului celular a virusul herpetic. Polimorfismul celular necleo-citoplasmatic tip-gigantocelular este specific doar pentru IH. Acestea reprezintă așa numitele celule polinucleate, după autor Unna. Celulele Unna cel mai frecvent sunt depistate în endoteliocitele vaselor din pars decidua bazalis și reprezintă celule infectate cu HVS în diferite faze de replicare ele devin polinucleate. Infecția herpetică congenitală este extrem de dificil de diagnosticat deoarece până la moment nu există tehnici de a diferencia Ac materni de Ac fetali, iar PCR este costisitoare, necesită repetări frecvente deoarece perioada de replicare virală herpetică durează în mediu 10 zile și des sunt estimate rezultate fals negative. Aceste celule polinucleate Unna ne servesc ca criteriu în diagnosticul IH congenitale, estimând infectarea hematogenă cu HVS a anexelor fetale. În cadrul studiului celulele Unna au fost apreciate în 12(34,29±8,02%) cazuri în lotul I comparativ cu nici un caz în lotul de control (p<0,001). Ulterior vor fi prezentate imaginile examenului histologic a placentei ce relatează modificările inflamatorii, involutiv-distrofice, proliferativ-compensatorii și circulatorii, deasemenea celulele polinucleate Unna, marcher de diagnostic a IH congenitale. Concluzii 1. Examenul complex morfopatologic aplicat a stabilit frecvenţa majoră a leziunilor de origine inflamatore şi discirculatorii de divers grad de activitate cu implicaţii considerabile ale componentelor structural-arhitectoniale şi funcţionale ale placentelor ce pledează destul de semnificativ pentru coexistenţa acestora în caz de IH la mamă. 2. Studiul histologic complex ne-a permis să apreciem celulele polinucleate Unna, specifice doar pentru IH și ne servesc ca marcher a IH congenitale. Bibliografie 1. Ashley R. L. Laboratory techiques in the diagnosis of herpes simplex infection. Genitourin. Med vol p. 2. Henderson J.L., Weiner C.P. Congenital infection. Curr. Opin. Obstet, Gynecol vol. 7, nr p. 3. Hutto C., Arvin A., Jacobs R. et al. Intrauterine herpes simplex virus infections. J. Pediatr vol p. 4. Hyde S. R., Giacoia G. P. Congenital herpes infection ; placental and umbilical cord findings. Obstet. and Gynec nr p. 5. Spânu C., Bârcă L., Rusu G. Opțiuni de diagnostic și tratament în infecția herpetică. În: Buletinul Academiei de Științe a Moldovei. Chișinău, 2005, nr p. 6. Орловская И. В. Диагностика внутриутробной герпес-вирусной инфекции с церебралъными нарушениями. Автореф дис. канд. мед. наук
22 COMPLICAŢIILE PUERPERALE ÎN CARDRUL INSTITUŢIEI MEDICO-SANITARE PUBLICE SPITALUL CLINIC MUNICIPAL NR. 1 ÎN ANUL 2011 Valentin Friptu, Elena Mecineanu, Olesea Rotaru, Diana Andruşca Catedra Obstetrică şi Ginecologie USMF Nicolae Testemiţanu Summary Puerperal complications in medical public health institution clinical municipal hospital no. 1 in 2011 The postpartum period (typically the first six weeks after delivery) may underscore physical and emotional health issues in new mothers. Common medical complications during this period include persistent postpartum bleeding, endometritis, urinary incontinence, and thyroid disorders etc. Postpartum endometritis occurs after 1 to 3 percent of vaginal deliveries; chorioamnionitis and prolonged rupture of membranes increase the risk. A Cochrane metaanalysis found a 7 percent risk of endometritis after elective cesarean section. In nonelective cesarean deliveries, the average endometritis rate was 19 percent in women who received intraoperative antibiotics and 30 percent in women who did not. Postpartum endometritis is one of th more frequent puerperal infections. Rezumat Perioada postpartum (de obicei, în primele şase săptămâni după naştere) poate determina apariţia unor modificări de sănătate la tinerele mame, atît fizice cît şi emotionale. Complicaţiile caracteristice acestei perioade includ endometrita postpartum, incontinenţa urinară şi tulburări tiroidiene etc. Endometrita postpartum se înregistrează în 1 3% din naşterile per vias naturalis; chorioamniotita şi ruperea prelungită a membranelor cres riscul apariţiei endometritei. O metaanaliza Cochrane a constatat un risc de 7 % din endometrita după cezariană electivă. În naşterile prin operatie cezariana nonelective, rata medie de endometrita a fost de 19 % din femeile care au primit antibiotice intraoperator şi 30 % la femeile care nu au administrat antibiotice. Endometrita postpartum este una dintre cele mai frecvente infecţii puerperale. Actualitate Afecţiunile puerperale purulento-septice constituie una din problemele actuale ale obstetricii şi ginecologiei contemporane, deoarece în aproximativ o pătrime din cazuri se înregistrează o evoluţie severă a procesului dat însoţit de complicaţii septice cu o posibilă generalizare a procesului pînă la o invalidizarea şi decesul pacientei. Conform datelor literaturii de specialitate endometrita puerperală are o incidenţă de 2,6-7%. Decesului matern este cea mai severă complicaţie a infecţiilor septico-purulente şi conform rezultatelor studiilor efectuate atât de savanţii autohtoni cât şi cei străini survine după sepsisul puerperal în 58,8% cazuri, şoc infecţio-toxic în 26,6% cazuri şi peritonita difuză - 14,6% cazuri. Conform datelor OMS (anul 2003), în ţările în curs de dezvoltare infecţiile materne şi perinatale sunt cauza principală a morbidităţii şi mortalităţii. În majoritatea acestor ţări resursele pentru ocrotirea sănătăţii mamei şi a copilului sunt foarte limitate şi, luând în consideraţie situaţia economică precară, problema în cauză rămâne nesoluţionată. Definiţia clasică a infecţiei puerperale, care se păstrează încă pentru aprecierea complicaţiei septice în puerperium, atât în USA, cât şi în Europa este "apariţia în lehuzie a febrei peste 38 după primele 24 ore de la naştere, în primele 10 zile, şi care se menţine minim 48 ore". Una din cele mai frecvente forme a patologiei puerperal-septice este endometrita postpartum. Frecvenţa ei după naşterea per vias naturalis constituie 2-5%, după operaţia 26
23 cezariană 10-20%. Operaţia cezariană măreşte riscul infecţiei puerperale de 7 ori şi peste 50% din cazuri evoluează febril când intervenţia se face în travaliu cu membrane rupte. Incidenţa infecţiei puerperale se situează între 5-25% când naşterea are loc peste 24 de ore de la ruperea membranelor şi există o legătură directă între numărul de tacte vaginale şi riscul infecţiei puerperale. Scopul studiului a fost aprecierea factorilor de risc şi influenţa lor în dezvoltarea complicaţiilor puerperal-septice. Materiale şi metode Pentru realizarea scopului s-a efectuat un studiu retrospectiv a fişelor medicale de observaţie clinică în cadrul IMSP SCM1 secţia ginecologie septică pe anul Criteriile de includere în studiu: manifestări clinice (febră C, dureri în regiunea hipogastrică, eliminări patologice din vagin) lăuzie după naştere sau operaţie cezariană până la 42 zi după naştere; Studiului au fost supuse 104 paciente care au născut în cardul secţiilor obstetricale a IMSP SCM Nr. 1. Au fost evaluate datele generale (vârsta, locul de trai), anamnesticul obstetricalginecologic (paritatea, evoluţia sarcinii actuale), datele din fişa de observaţie obstetricală (particularităţile naşterii actuale, intervenţiile pentru finisarea naşterii pe căi naturale, evoluţia perioadei de lăuzie precoce etc). Rezultatele Vârsta pacientelor incluse în studiu varia între 15 şi 47 ani, constituind în medie 27±3,6 ani (tablul 1). Tabelul 1 Structura pacientelor în funcţie de vîrstă (%) Vîrsta (ani) < > 41 Total Nr. cazuri % 4, ,5 3,8 1,9 100 S-a constatat, că cota cea mai mare - 76% - revine pentru grupul de vîrstă de ani. Din sectorul rural au fost 24 femei, ceea ce constituie 24,1% din cazuri şi din mediu urban - 79 femei, ceea ce constituie 75,9% din cazuri. Astfel, s-a constatat o incidenţă mai mare a patologii la femeile care provin din localităţile urbane, comparativ cu cele din localităţile rurale. În structura parităţii s-a observat că primipare erau 81,7% din cazuri (85 femei), secundipare 13,5% din cazuri (14 femei) şi multipare, respectiv 4,8% din cazuri (5 femei). Structura patologiei extragenitale, particularităţile evoluţiei naşterii la pacintele incluse în studiu, totalul cazurilor au fost separate în dependenţă pe secţia obstetricală în care au născut pacientele. Structura patologiei extragenitale este reprezentată în tabelul 2. 27
24 Structura patologiei extragenitale Patologia asociată Obstetricală I Obstetricală II Obstetricală III Posesor CMV, HSV 2 1,9% ,9% Bronşita cronică ,9% Obezitate 1 0,9% 1 0,9% 1 0,9% Pielonefrită cronică 3 2,8% 1 0,9% 2 1,9% Polichistoză ovariană ,9% Miopie forte 1 0,9% ,9% Miom uterin 1 0,9% Endocervicoză 1 0,9% DZ 1 0,9% Hiperplazia gl. tiroide 1 0,9% Colpită 1 0,9% Tabelul 2 Analiza rezultatelor obţinute a constatat că pacientele au avut în antecedente următoarele patologii obstetricale, reprezentate în tabelul 3. Tabelul 3 Anamneza obstetricală complicată la pacientele incluse în studiu AOC Obstetricală I Obstetricală II Obstetricală III Avort medical 15 14,4 1 0,9% 11 10,5 Avort spontan 7 6,7% ,9% Sarcina stagnată 2 1,9% Sterilitate 2 1,9% ,9% Operaţie cezariană în anamneză 2 1,9% 1 0,9% - - Bazin clinic strîmtat ,9% Dces antenatal ,9% Particularităţile evoluţiei naşterii la pacientele incluse în studiu sunt prezentate în tabelul 4. Tabelul 4 Particularităţile evoluţiei naşterii la pacientele cu complicaţii puerperal-septice Complicaţiile evoluţiei naşterii Obstetricală I Obstetricală II Obstetricală III Insuficienţa forţelor de contracţii 2 1,9% 1 0,9% 2 1,9% RPPA 7 6,7% 4 3,8% 4 3,8% Perioada alichidinaă prelungită ,9% 1 0,9% Polihidroamnios 3 2,8% 1 0,9% - - Oligoamnios 1 0,9% HTA 2 1,9% ,9% RDIU 2 1,9% - - Hipoxia acută a fătului ,8% Făt macrosom 2 1,9% ,7% Defect placentar 2 1,9% 1 0,9% - - Aplicarea ventuzei ,8% Control instrumental al cavi uteri 2 1,9% 1 0,9% - - Prolabarea cordonului 1 0,9%
25 Repartizarea cazurilor în raport cu modalitatea finisării naşterii a conturat următorul tableu (tableul 5): Tabelul 5 Modalitatea de finisare a naşterii Modalitatea de naştere Obstetricală I Obstetricală II Obstetricală III Per vias naturalis 34 32,7% 18 17,3% 37 35,6% Operaţie cezariană 8 7,7% 1 0,9% 6 5.8% Complicaţiile postnatale Tabelul 6 Complicaţii postnatale Obstetricală I Obstetricală II Obstetricală III EP pe fon hematometră 17 16,3% 8 7,7% 17 16,3% EP pe fon de resturi 8 7,7% 4 3,8% 8 7,7% EP simplă 6 5,7% 2 1,9% 10 9,6% Metroendometrită pe fon hematometră 1 0,9% ,8% Metroendometrită pe fon de resturi 1 0,9% ,8% Simfizite 4 3,8% EP pe fon lohiometră ,9% OC Supurarea plăgii 2 1,9% ,9% Hematom al plăgii p/o 2 1,9% EP 4 3,8% 1 0,9% 2 1,9% Flegmon al plăgii p/o ,9% Hematom subaponeurotic ,9% Dehiscenţa suturilor ,8% Lactostază ,9% Examenul ultrasonografic, efectuat în 100% cazuri, constată micşorarea tonusului musculaturii uterine, mărirea cavităţii uterului, prezenţa ţesutului decidual, membranelor, chiagurilor sangvine sau prezenţa de gaz în cavitatea uterină. conform rezultatelor primite endometritele puerperale se dezvoltă pe fon de: pe fon de hematometră, pe fon de resturi de ţesut placentar şi endometrita simplă (tabelul 6). În 10,5% din cazuri (11 femei) procesul a avansat până la metroendometrită. Simfizita s-a estimat în 3,8% din cazuri (4 femei). În 3,8% din cazuri (4 femei) s-a stabilit dehiscenţa suturilor pe perineu. Mastita s-a înregistrat cu o rată de 0,9% din cazuri (1 femeie). După operaţie cezariană s-au înregistrat următoarele complicaţii infecţioase postnatale: supurarea plăgii postoperatorii 2,8% din cazuri (3 femei), flegmonul plăgii postoperatorii în 0,9% din cazuri (1 femeie), hematomul plăgii postoperatorii în 2,8% din cazuri (3 femei), în restul cazurilor 5,8 % din cazuri (6 femei) s-au înregistrat endometrita postpartum pe fon de hematometră. La toate 104 pacinte internate în secţia de ginecologie septică cu complicaţii puerperal septice au fost prelevate probe din vagin pentru examenul bacteriologic. În 34,6% s-a observat Enterococcus (faecalis, hemoliticus), după care urmează în descreştere E.Colli în 25,9%, Str.epidermidis în 25%, Staph. aureus în 12,5%, Kl.pneumoniae în 10,5%, Corinebacterium vaginalis 6,7%, Candida şi Lactb. ambele în 2,8%, altele în 0,9%. 29
26 Aşadar, după cum reiese, în toate cazurile agenţii patogeni responsabili pentru apariţia complicaţiilor puerperal-septice au fost microbi saprofiţi sau condiţionat patogeni. Conduita tuturor pacientelor cu complicaţii puerperal-septice a prevăzut administrarea tratamentului antibacterial complex (pe fon de sistare temporare a alăptării la sân), în cazuri mai avansate în asociere cu terapie de detoxicare. În dependenţă de patologia propriu-zisă tratamentul era suplinit cu terapie locală: în cazul endometritei de fon de rămăşiţe de ţesut placentar s-a recurs la chiuretajul cavităţii uterine, în caz de hematometră dilatarea canalului cervical cu administrarea de uterotonice şi, în toate cazurile de endometrită drenarea cavităţii uterine pentru evacuarea pasivă a conţinutului uterin. La pacientele cu supurarea plăgii pe perineu sau a plăgii postoperatorii după operaţie cezariană tratamentul prevedea şi tratamentul local al suturilor. La grupul de paciente incluse în studiu, tratamentul include:terapia antibacteriană la început empirică, bazată pe etiologia polimicrobiană apoi în dependenţă de germinii depistaţi bacteriologic, în combinaţie cu un preparat utilizat în infecţia anaerobă Metrogil sau Metronidazol 500 mgde 2-3 ori în zi i v. Terapia de dezintoxicare (infuzie 1500 ml) administrarea de ocitocice, antibiotice, AINS, regim igieno-dietetic. Tratamentul complex administrat a ameliorat starea pacientelor în primele ore în aproximativ 90% cazuri. Toate pacientele au fost externate la domiciliul la 9-10 zile după tratament de staţionar. Deces matern nu s-a înregistrat, îar la 1 paciente din cauza generalizării şi dezvoltării stării septice s-a efectuat amputaţia totală a uterului. Este important de evidenţiat că cu cît mai precoce se stabileşte diagnosticul cu atît mai favorabil este prognosticul pentru sănătatea reproducerii femeii. Concluzie 1. Factorii de risc de bază pentru formarea complicaţiilor puerperal-septice sunt insuficienţa forţelor de contracţie (4,8%), RPPA (14,4%), făt macrosom (8,6%), intervenţiile intrauterine (6,7%). 2. Operaţia cezariană este mai frecvent asociată cu riscul de endometrită decât naşterea per vias naturalis. Bibliografie 1. Carter, K. Codell; Carter, Barbara R. (February 1, 2005). Childbed fever. A scientific biography of Ignaz Semmelweis. Transaction Publishers. ISBN p Gwyneth Lewis (ed.). Saving Mothers Lives: Reviewing maternal deaths to make motherhood safer The Seventh Report of the Confidential Enquiries into Maternal Deaths in the United Kingdom. CEMACH. pp. 97. ISBN e53955bec07b/saving-mothers--lives _full.aspx. 3. Schrag S, Gorwitz R, Fultz-Butts K, Schuchat A (2002). "Prevention of perinatal group B streptococcal disease. Revised guidelines from CDC". MMWR Recomm Rep 51 (RR 11): PMID
27 SINDROMUL PREMENSTRUAL ŞI SINDROMUL DE MENOPAUZĂ: PATOLOGII CU EVOLUŢIE CONSECUTIVĂ ŞI VERIGI PATOGENICE COMUNE Valentin Friptu, Liliana Profire, Ina Mazur Catedra de Obstetrică şi Ginecologie, USMF N.Testemiţanu Summary Premenstrual Syndrome and Climacteric Syndrome: pathologies with subsequent evolution and common pathogenic links The aim of this study was to elucidate clinic features and evolution of premenstrual syndrome (PMS) and symptoms of menopause. In this study participated 165 women in peri- and postmenopause. As a result of the investigation it was established, that menopause symptoms are related to premenstrual syndrome and it becomes worse with the age and with falling of the hormonal level. Proper management of PMS and appropriate treatment can prevent the development of menopause symptoms. Rezumat Scopul acestui studiu a fost de a elucida particularităţile clinice şi evoluţia sindromului premenstrual şi sindromului de menopauză. În studiu au participat 165 femei în peri- şi postmenopauză. În studiu dat a fost stabilit, că simptomele de menopauză au legătură cu simptomele premenstruale şi se agravează treptat din cauza declinului hormonal. Astfel, conduita corectă a pacientelor cu SPM moderat/sever şi administrarea tratamentului potrivit poate preveni dezvoltarea sindromului de menopauză. Actualitatea Sindroamele ginecologice neuroendocrine (premenstrual şi de menopauză) au o patogeneză comună: dereglarea sistemului hipotalamus-hipofiză-ovare, în acelaşi timp, fiecare dintre sindroamele susnumite se caracterizează prin predominarea unui anumit grup de simptome, gradul de intensitate al acestora poate varia considerabil [1]. Sindromul premenstrual (SPM) este unul dintre sindroamele neuroendocrine cel mai des întâlnite, în patogeneza lui fiind implicate fluctuaţiile ciclice hormonale şi interacţiunea steroizilor ovarieni cu neurotransmiţători cerebrali la nivel de sistem neuroendocrin [2,7]. Până la 75-95% femei de vârstă reproductivă manifestă simptome neuropsihice şi/sau somatice legate de menstruaţie, 24-32% fac forme moderate sau severe [3]. Sindromul premenstrual se manifestă prin simptome neuropsihice (iritabilitate, agresivitate, anxietate, depresie etc) şi somatice (balonare şi dureri abdomenale, dureri şi tensiune în glandele mamare, migrenă, creşterea poftei de mâncare, edeme), care apar exclusiv în faza luteală a ciclului menstrual şi se rezolvă odată cu începutul menstruaţiei [5]. Literatura de specialitate determină un număr de factori care favorizează dezvoltarea simptomelor premenstruale moderat/ severe: locuinţa în oraşe mari sau centre administrativ-industriale, lucrul care poartă caracter intelectual sau la calculator, suprasolicitarea la serviciu, factorul de stress (acut sau cronic), dismenoreea, naşteri sau avorturi complicate, deprinderi de stil de viaţă (fumat şi alcool, cafea) [3]. Sindromul de menopauză este determinat de restructurarea hormonală a organismului feminin şi dereglări ulterioare ale procesului de adaptare în sistemul neuroendocrin. Frecvenţa sindromului de menopauză variază între 26-65%. Sindromul de menopauză este caracterizat printr-un număr variat de simptome, bufeuri de căldură, dereglări de somn, cefalee/migrenă, mastalgie, dureri în regiunea inimii, indispoziţie, depresie, scăderea memoriei etc, care se dezvoltă în perioada de perimenopauză în 36% şi odată cu sistarea fincţiei menstruale 35% femei [5,6,7]. Sindromul de menopauză apare mai des la femeile cu un fond premorbid nefavorabil: avorturi şi naşteri complicate în antecedente, tulburăti de ciclu menstrual, stress 31
28 (acut sau cronic), deprinderi de stil de viaţă (alcool, fumat, cafea), ginecopatii endocrinemetabolice şi inflamatorii complicate [4]. În ultimele decenii problema SPM prezintă interes sporit ştiinţific şi clinic, deoarece, frecvenţa SPM are tendinţă de creştere, de asemenea, aproximaiv 1/3 de cazuri se transformă în sindrom de menopauză cu evoluţie modert/severâ sau atipică [2,5,6,7]. Obiectivele lucrării de a confirma sau infirma prezenţa corelaţiei clinice între sindromul premenstrual şi sindromul de menopauză. Material şi metode Studiu present s-a desfăşurat în perioada Noiembrie 2011 Mai 2012 în serviciu ginecologic de ambulator, în care au luat parte 165 femei în peri- şi postmenopauză cu sindrom de menopauză. În studiu au fost incluse femei cu vârsta cuprinsă între ani, fiind în perioada de peri- sau postmenopauză naturală. Diagnosticul sindromului de menopauză a fost stabilit în baza numărului bufeurilor de căldură şi Indecelui Kuperman [1]. Cu scop de a determina profilul manifestărilor clinice şi caracteristicile medico-sociale a participantelor au fost folosite fişele medicale de ambulator şi un chestionar individual complex şi multidirecţional: vârsta, statutul social, studii, date anamnestice (patologii suportate genitale şi extragenitale), funcţia menstruală (menarha, menopauza), carcaterul ciclului menstrual, simptomele legate de menstruaţie suportate anterior (iritabilitate, agresivitate, anxietate, dereglări de somn, cefalee, tensiune şi durere în glandele mamare, dureri abdomenale şi pelvine, greţuri, şi vomă, etc) şi funcţia reproductivă, manifestările clinice (numărul bufeurilor de căldură, transpiraţii nocturne, dereglări de somn, iritabilitate, depresie, cefalee, cardialgii etc); examenul clinic a inclus examenul general şi ginecologic şi USG organelor genitale şi al glandei tiroide (la necessitate). Prelucrarea statistică a rezultatelor studiului a fost efectuată prin utilizarea programelor Statistica 7.0 (Statsoft Inc). Prelucrarea statistică ne-a permis calcularea ratelor, valorilor medii, indicatorilor de proporţie. Cu scopul determinării diferenţei dintre valorile madii s-a utilizat testul t şi testele neparametrice. Statistic semnificative erau considetare diferenţile când p<0,05. Rezultate Din numărul total de paciente cu sindrom de menopauză de gravitate diversă (n-165) la 63 (38%) paciente a fost constatat SPM înainte de debutul perioadei de perimenopauză, acestea au compus grupul de bază; altele 102 (62%) paciente nu au confirmat prezenţa simptomelor premenstruale moderat/severe (PMS) înainte de debutul perioadei de perimenopauză, acestea au compus grupul de control. Vârsta medie la pacientele din grupul de bază este 49,3±1,75 ani comparativ cu grupul de control 51,8±2,2 ani (>0,05). Indicele masei corpului (IMC) în grupul de bază fiind 27,9±1,95, iar în grupul de control 33,4±1,98 (<0,05). În structura patologiilor ginecologice suportate de către pacientele din ambele grupuri poziţia principală o ocupă patologiile inflamatorii pelvine: la 22 (36% ±2,83) de femei din grupul de bază şi 35 (33,65% ±2,94) în grupul de control (>0,05); miom uterin în grupul de bază 14 (22,95% ±2,51) şi în grupul de control 21 (20,2% ±2,27) cu diferenţă nesemnificativă p >0,05; mastopatia 9 (14,75% ±2,1) şi 14 (13,46% ±2,32) p >0,05, totodată, aceste patologii nu acţionează dezvoltatea simptomelor premenstruale sau simptomelor de menopauză, aceasta corespunde datelor publicate în literatura de specialitate [4]. Dintre patologiile somatice asociate (Fig.1) în grupul de bază predomină patologiile endocrine (29,4%): patologia glandei tiroide 8 (13,1%) şi diabet zaharat 10 (16,4%); urmate de hipertensiunea arterială 16 (26,2%), obezitate gr. II şi III 15 (24,6%), patologia tractului urinar (pielonefrită, nefrolitiază) 13 (21,3%) şi traume craniocerebrale 7 (11,5%). În grupul de control structura patologiilor somatice suportate diferă de grupul de bază, astfel, patologia dominantă fiind hipertensiunea arterială 51 (49%), urmată de obezitatea de gr.ii şi II 44 32
29 (42,3%), patologia tractului urinar (pielonefrita, nefrolitiaza) 24 (23%), patologia glandei tiroide 5 (4,8%) şi diabet zaharat 4 (3,8%), traume craniocerebrale 4 (3,8%). Analiza funcţiei menstruale în perioada fertilă nu a demonstrat diferenţe semnificative: vârsta de menarhă nu a depăşit limitele de ani (în ambele gupuri) şi corespunde normei în populaţie. La 95,5% dintre participantele în studiu ciclu mestrual a fost regulat. Totodată, pacientele din grupul de bază au indicat prezenţa simptomelor premenstruale (iritabilitate, nervozitate, agresivitate, anxietate, scăderea capacităţii de concentrare, dreglări de somn, indispoziţie, cefalee, vârtij, mastalgie, dureri pelvine, dureri abdomenale, dureri precordiale, dureri articulare, greţuri, vomă) cu intensitate de grad moderat/sever. Debutul simptomelor menţionate a coincis cu naştere sau avort complicat (operaţie cezariană, hemoragie, prematuritate, preeclampsie, endometrită), debutul perioadei de perimenopauză sau fără menţionarea unui eveniment; durata perioadei simptomatice fiind mai mică de 5 ani în 15 (24,6%) cazuri, 5-10 ani 20 (32,8%) şi >10 ani în 26 (42,6%) cazuri grupul de bază grupul de control Figura 1. Structura patologiilor somatice asociate (%). În studiu prezent am constatat că simptomele climacterice mereu apar în perioada de perimenopauză, dar durata patologiei (sau perioada simptomatică) se poate extinde până la ani [4]. În baza datelor obţinute s-a determinat că în grupul de bază simptomele neuro-psihice (depresie, anxietate, iritabilitate) şi vegeto-vasculare (bufeuri de căldură şi transpiraţii nocturne, cefalee, vârtij, dureri cardiace şi articulare) de menopauză urmează simptomele premenstruale, de asemenea, intensitatea simptomelor de menopauză corelează cu intensitatea simptomelor premenstruale, carcateristica profilului simptomatic este prezentată în Tabelul 1. 33
30 Tabelul 1 Caracteristica prifilului simptomatic de menopuază (bufeuri de căldură, depresie, anxietate) Grupul de bază n-61 Grupul de control n-104 abs % abs % Diferenţa p Perioada simptomatică * <5 ani 5-10 ani >10 ani Bufeuri de căldură/ transpiraţii nocturne <10 ori/zi ori/zi >20 ori/zi Simptomele de menopauză grad uşor grad moderat grad sever ,5±2,32 24,6±2,55 4,9±1,21 24,6±2,81 68,8±2,89 6,6±1,46 27,85±2,66 62,3±2,95 9,85±2, ,4±2,2 9,6±1,78 1,0±1,32 52,9±2,97 41,3±2,99 5,8±1,21 47,1±2,99 45,3±2,94 7,7±1,67 * - perioada de la debutul simptomelor de menopauză (bufeuri de căldură, depresie, anxietate etc ). <0,001 <0,001 <0,01 <0,001 <0,001 >0,05 <0,001 <0,01 >0,05 Concluzii În cadrul cercetării actuale am constatat că severitatea sindromului de menopauză este influenţată de prezenţa sindromului premenstrual în perioada reproductivă în 38% cazuri, pe lângă patologia somatică asociată şi antecedentele obstetricale. SPM moderat/sever în perioada de perimenopauză nu se ameliorează dar declanşează dezvoltarea sindromului de menopauză. În caz când pe fundal de SPM se dezvoltă sindrom de menopauză, ultimul evoluează mai sever şi cu o durată mai îndelungată şi necesitâ administarea tratamentului hormonal de substituţie. Totalizând rezultatele obţinute putem formula concluzia că conduita corectă a pacientelor cu SPM moderat/sever şi administrarea tratamentului potrivit poate preveni dezvoltarea sindromului de menopauză. Studiu dat este limitat în anumite aspecte, deoarece, nu sunt studii referitor la corelaţia în evoluţia SPM şi sindromului de menopauză, cu toate că în literatura de specialitate sunt expuse opinii referitor la corelaţia clinică şi verigi patogenice comune între aceste două sindroame. De asemenea, datele referitor la simptomele premenstruale suportate anterior nu pot fi considerate cu certitudine precise (sunt obţinute din amintirea pacientei dar nu din observaţia prospectivă). Totodată, luând în consideraie aspectele susnumite rezultatele obţinute pot fi considerate utile în practica medicală, cu toate că necesită cercetare prospectivă în continuare. Bibliografie 1. Ştemberg M, Gladun E, Rotaru M, Friptu V, Moşin V, Corolcova N. Ginecologie neoperatorie. Chişinău, Торчинов А., Барденштейн Л., Полухова Е., Фириченко В. Предменструальный синдром (вопросы патогенеза, клинической картины и лечения). Гинекологическая Эндокринология, Т.2, 12, Duenas J.L., Lete I., Bermejo R., Arbat A., Perez-Campos E., Martinez-Salmean J., Serrano I., Doval J.L., Coll C. Prevalence of premenstrual syndrome and premenstrual dyspforic disorder in a reprezentative cohort of Spanish women of fertile age. Euro J of Obs&Gyn and Reprod Biology, 2011, 156, p
31 4. MS Hunter, A Gentry-Maharaj, A Ryan,b M Burnell, A Lanceley, L Fraser, I Jacobs, U Menon. Prevalence, frequency and problem rating of hot flushes persist in older postmenopausal women: impact of age, body mass index, hysterectomy, hormone therapy use, lifestyle and mood in a cross-sectional cohort study of British women aged BJOG An International Journal of Obstetrics and Gynaecology. 5. Ismail Hassan, Khaled MK Ismail, S O Brien. PMS in the perimenopause. J of Brit Menopause Society, Dec 2004, Studd John, The treatment of depression in women by oestrogens. London, PMS and Menopause Clinic, Studd John. Women, hormones and depression. London, PMS and Menopause Clinic, PROFILAXIA PRIMARĂ A CANCERULUI DE COL UTERIN. BARIERE DE IMPLEMENTARE A VACCINĂRII CU CERVARIX ÎN REPUBLICA MOLDOVA Nadejda Codreanu, Doina Gangur (Coordonator ştiinţific Codreanu Nadejda, doctor în medicină, conferenţiar universitar) Catedra Ginecologie și Obstetrică USMF Nicolae Testemiţanu Summary Primary prophylaxis of cervical cancer The impediments in the implementation of the vaccination with Cervarix in Republic of Moldova Cervical cancer is one of the leading causes of cancer among women all over the world. The primary underlying cause of cervical cancer is persistent infection with human papillomavirus. Cervarix is a vaccine designed to prevent infection from papillomaviruses types 16 and 18, that cause about 70% of cervical cancer cases. The aim of our study was to evaluate the implementation of the vaccination with Cervarix in the Republic of Moldova. The study included 331 women at a mean age of 26 +/- 0,7 years. It was established that the vaccination with Cervarix is at a very low level due to the high cost of this procedure and the absence of a national health programme. Rezumat Cancerul de col uterin reprezintă una din cauzele principale de îmbolnavire cu cancer printre femei. Cauza principală a cancerului cervical este infecția persistentă cu papilomavirus. Cervarix este un vaccin creat pentru a preveni infecția cu tipurile 16 și 18 de papilomavirus, care cauzează circa 70% din toate cazurile de cancer cervical. Scopul studiului este de a evalua implementarea vaccinării cu Cervarix pe teritoriul Republicii Moldova. Studiul a inclus un număr de 331 de femei cu vîrsta medie de 26 +/- 0,7 ani. S-a stabilit că vaccinarea cu Cervarix este la un nivel foarte scăzut, acesta fiind cauzat de costul înalt al acestei procedure de vaccinare și de lipsa unui program național. Actualitatea Cancerul de col uterin reprezintă o problemă actuală şi de o importanţă considerabilă, deoarece ocupă locul doi ca frecvenţă mondială în structura morbidităţii şi mortalităţii prin tumori maligne ale organelor genitale la femei, cedînd locul doar cancerului glandei mamare, astfel, supunînd unor riscuri majore femeile de vîrstă reproductivă.[2,4] Anual, sunt înregistrate între şi de cazuri noi de cancer de col uterin, ceea ce constituie între 13 şi 15.3% 35
32 dintre toate neoformaţiunile maligne la femei, ratele de incidenţă raportate în ţările în curs de dezvoltare fiind cu mult mai mari decât cele din ţările dezvoltate.[4,5,7] În Republica Moldova, se înregistrează anual circa 330 de cazuri de cancer de col uterin, dintre care circa 190 se termină cu deces, ceea ce constituie 7,4%. De asemenea, este de menţionat şi faptul că se atestă o întinerire a cancerului cervical, astfel încît în perioada vîrsta medie a pacientelor diagnosticate a constituit 51,2 ani, pe cînd în anul ,5 ani.[4] Stabilirea relaţiei de cauzalitate dintre papilomavirusul uman şi cancerul de col uterin [1,2] a dus la iniţierea programelor de profilaxie primară prin descoperirea şi implementarea formulelor vaccinale. Cervarix este primul vaccin obţinut în anul 1991 [2,3] şi înregistrat în Republica Moldova în anul 2008, care este indicat pentru prevenirea cancerului cervical, a neoplaziilor cervicale intraepiteliale şi leziunilor precanceroase cauzate de papilomavirusul uman, şi anume de tipurile 16 şi 18. [6] Scopul lucrării a fost evaluarea implementării vaccinării populaţiei feminine cu Cervarix şi succesele obţinute în Republica Moldova. Materiale și metode Studiul a totalizat un număr de 331 de persoane de sex feminin cu vîrsta cuprinsă între 12 şi 57 de ani, ce au fost vaccinate cu Cervarix în perioada în cadrul centrelor private Immuno-plus din oraşele Bălţi şi Chişinău,.[7] Din totalul de 331 de persoane, doar 221 (67%) din acestea au fost anterior consultate ambulator de către medici ginecologi sau oncologi cu realizarea unei anamneze detaliate, şi anume a antecedentelor alergologice, neurologice, şievidențierea altor patologii acute sau cronice în perioada de acutizare, precum şi excluderea sarcinii, atît la momentul începerii programului de vaccinare, cît şi pe parcursul acestuia. Datele necesare au fost colectate din fişele de observaţie a persoanelor vaccinate şi din baza de date a centrelor private Immuno-plus, precum şi din chestionarul de studiu elaborat. Datele obţinute au fost prelucrate prin intermediul programelor de analiză statistice. Rezultatele și discuții Studiul dat indică cum că în Republica Moldova în perioada sau vaccinat în cadrul centrelor private Immuno-plus un număr de 331 de femei, majoritatea fiind din mediul urban 293, totalizînd 88,51%. Tabelul 1 Distribuţia teritorială a pacientelor incluse în studiu Sex Rural Urban Femei (N:331) 11,48% (N:38) 88,51% (N:293) Total (N:331) 11,48% (N:38) 88,51% (N:293) Din anul 1998, de cînd vaccinarea cu Cervarix a fost disponibilă în Republica Moldova, s-a observat că în regiunea de centru a ţării s-au vaccinat cele mai multe femei, şi anume 238 (71,9%), în timp ce regiunea nordică totalizează un număr de doar 25 de persoane (7,55%). Tendinţa crescută a vaccinării cu Cervarix în raioanele centrale ale Republicii Moldova se explică prin gradul mai înalt de urbanizare şi industrializare a regiunii date comparativ cu celelalte regiuni ale ţării. Nivelul scăzut al vaccinării cu Cervarix în regiunea de sud a ţării este 36
33 dat de caracterul preponderent rural al regiunii cu accent agricol, precum şi de nivelul scăzut al asistenţei medicale şi al asigurării cu medici Fig.1 Distribuția regională a pacientelor incluse în studiu 0 Se observă o tendinţă pozitivă de creştere a numărului de persoane vaccinate, asfel că în anul 2008 s-au vaccinat doar 36 de femei, în timp Nordce anul Centru 2010 totalizează Sud un număr de 119 femei. Tendinţa cea mai semnificativă de creştere se observă în anul 2009, cînd faţă de anul 2008 numărul de persoane vaccinate a crescut cu 18%. De asemenea, se observă variabilitatea semnificativă a datelor cu o inconstanţă a creşterii în primele 9 luni ale anului 2011, care totalizează doar 82 de persoane, ceea ce constituie 24,77%. Tabelul 2 Distribuţia în funcţie de anul vaccinării Caracteristica Femei Total Anul ,87% (N:36) 10,87% (N:36) Anul ,87% (N:94) 28,87% (N:94) Anul ,95% (N:119) 35,95% (N:119) Anul ,77% (N:82) 24,77% (N:82) Contingentul de vaccinare cu Cervarix cuprinde persoane de sex feminin cu vîrsta medie de 26+/-0.7 ani, limita de jos fiind de 12 ani, iar maximală de 57 de ani. Dintre pacientele vaccinate pe teritoriul ţării noastre observăm o prevalenţă ridicată de 44,1% anume în grupul de vîrstă ani, în timp ce în grupul ani au fost supuse procedurii date doar 42,9%. În conformitate cu statutul civil populaţia feminină este în majoritatea cazurilor căsătorită 56%, ceea ce susţine imaginea negativă creată de procesul de vaccinare din Republica Moldova, susţinînd argumentarea, cum că procesul de vaccinare este necesar de realizat la fetiţele virgine. [7] Ponderea femeilor necasătorite este de doar 23%, ceea ce realizează un număr de 76 de persoane dintr-un total de
34 23% 14% 63% Medici Mass/media Rudele/cunoştinţele Fig. 2 Distribuţia populaţiei feminine în conformitate cu sursele de informare primordiale în legătură cu profilaxia primară a cancerului de col uterin Un impact important în vaccinarea cu Cervarix o reprezintă informarea. Sursele de informare primordiale cu privire la existenţa profilaxiei primare împotriva cancerului de col uterin, şi în mod particular a Cervarixului, sunt reprezentate în proporţie de doar 63% de către medici ginecologi sau oncologi, celelalte 37% revenind mass-mediei şi rudelor apropiate sau cunoştinţelor, ceea ce denotă o lipsă de încrederea a populaţiei în asistenţa medicală existentă şi o necesitate de a crea programe de informare pentru introducerea vaccinării cu Cervarix în masă. Conform datelor oferite de cercetătorii Donders G.G., Bellen G., şi alţii, în Belgia, [7] sursa principală de informare cu privire la vaccinarea împotriva cancerului de col uterin este mass media constituind 76% din cei chestionaţi. Fig. 3 Ponderea acceptabilităţii costului în rîndul femeilor vaccinate Majoritatea femeilor, 90%, consideră costul acestei proceduri exagerat de mare, care constituie şi principala barieră în implementarea pe larg a vaccinării cu Cervarix pe teritoriul țării noastre,de asemenea fiind una din explicaţiile rezonabile al numărului mic de femei ce s-au vaccinat cu Cervarix. Micşorarea preţului acestei proceduri sau acoperirea acesteia de către Casa Naţională de Asigurări în Medicină sau alte programe naţionale standartizate de vaccinare contra cancerului de col uterin ar duce la mărirea considerabilă a numărului de femei ce ar beneficia de protecţie împotriva tipurilor 16 şi 18 al papilomavirusului uman, virus care participă în cancerogeneza colului uterin. [1,2] 38
35 Concluzii 1. Cancerul de col uterin reprezintă o importantă problemă de sănătate publică, Republica Moldova fiind printre locurile de vîrf atît la incidența, cît și la mortalitatea prin această patologie, dar, în pofida acestui fapt vaccinarea cu Cervarix rămîne a fi joasă. 2. Studiul a fost realizat pe un eşantion de 331 de femei cu vîrsta cuprinsă între 12 şi 57 de ani ce au fost vaccinate cu Cervarix în perioada Ponderea femeilor vaccinate în această perioadă s-a majorat constant, cele mai multe vaccinîndu-se în anul 2010.Majoritatea femeilor (44,1 %) ce au utilizat vaccinul Cervarix au între 26 ş 35 ani, şi sunt căsătorite (56%), ceea ce denotă despre informarea joasă în şcoli şi licee, cît şi despre absenţa unor programe naţionale, standartizate de vaccinare. 3. Sursa de infomare primordială în Republica Moldova despre cancerul de col uterin şi profilaxia acestuia prin vaccinarea cu Cervarix este medicul (ginecolog şi oncolog) în 63%. 4. Cea mai importantă barieră în implementarea pe larg a vaccinării cu Cervarix în Republica Moldova este costul înalt și inaccesibil al acestei proceduri. Bibliografie 1. Bosch F.X., Burchell A.N., Schifmann M. Epidemiology and natural history of human papillomavirus infection and type-specific implications in cervical neoplasia. // Vaccine, 2008, 26, p Bosch F.X., Lorinez A., Munoz N., Meijer C.J., Shah K.V. The causal relation between human papillomavirus and cervical cancer. // J. Clin. Pathol., 2002, 55, p Bratu M., Pricop F., Toma O., Crauciuc E., Crauciuc D. Epidemiological factors, risk factors and screening elements in the cervical neoplasia. // Genetica şi Biologie moleculară, 2010, XI, p Codreanu N.P., Friptu V.G., Strătilă M., Cernat V. Ghidul practic de profilaxie al cancerului de col uterin. // Chişinău, 2009, p Ferlay J., Bray F., Pisani D.M. Globocan 2002: Cancer incidence, mortality and prevalence worldwide. IARC Cancer Base, 2004, 5, p Franco E.L., Duarte-Franco E., Ferenczy A. Cervical cancer: epidemiology, prevention and role of human papillomavirus infection. Can. Med. Assoc. J., 2001, 164, p Guidance For The Introduction of HPV Vaccines in EU Countries. // Stockholm, January, 2008, 1, p.5-35 MANAGEMENTUL ENDOMETRIOZEI LA ADOLESCENTE Nadejda Codreanu, Igor Codreanu, Ecaterina Chiriac Catedra Ginecologie şi Obstetrică USMF Nicolae Testemiţanu Summary Endometriosis management in adolescents Endometriosis is a cause of chronic pelvic pain in adolescents. It is a syndrome that starts around the prepuberal age, with symptoms progressing in intensity throughout the years. The main symptoms are progressive dysmenorrhea, premestrual syndrome, changes in basal body temperature during menstruation and dyspareunia. The most used diagnostic methods are ultrasonography and laparoscopy. The goal of therapy is to minimize the pelvic pain. It is surgical and physical. 39
36 Rezumat Endometrioza este un sindrom care debutează în jurul vîrstei prepubertale, cu simptome care cresc în intensitate de-a lungul anilor, cele mai importante fiind dismenoreea progresivă, sindromul premenstrual, modificarea temperaturii bazale în timpul menstruaţiei şi dispareunia. Cele mai folosite metode de diagnostic sînt ecografia şi laparoscopia. Scopul tratamentului este de a diminua durerea pelvină. Tratamentul endometriozei este chirurgical şi medicamentos. Actualitatea Endometrioza este localizarea heterotipică a endometrului. Implanturile endometriale care conţin glande şi stromă au evoluţie ciclică, hormono-dependentă [3]. S-a constatat că heterotipia endometrială poate fi găsită oriunde în organismul femeii, cu o singură excepţie splina reprezintă singurul organ unde nu au fost evidenţiate, pînă în prezent, focare de endometrioză. Endometrioza este o afecţiune care evoluează în limitele unei tumori benigne, dar ca agresivitate evolutivă se poate încadra în sfera malignităţii. În plus, boala poate evolua cu infertilitate, chiar dacă pacienta este diagnosticată la timp şi beneficiază de un tratament corect [3,5]. Endometrioza reprezintă o afecţiune care afectează toate categoriile de vîrstă de la 10.5 ani pînă la 78 de ani, prezentînd, totuşi unele particularităţi clinico-evolutive la adolescente. Debutul se înregistrează de obicei la 3-4 ani de la menarhă [4]. Simptomatologia endometriozei a fost mult timp etichetată ca fiind centrată pe dismenoree, conform definiţiei, durere care apare în timpul menstruaţiei [6,7,8]. În realitate simptomatologia este mult mai complexă şi considerăm că este mai corect să analizăm durerea cronică pelvină, cu maxim de intensitate în perioada menstruaţiei. Durerea pelvină apare de obicei de la primul flux menstrual. Numeroase lucrări cu privire la durerea pelvină şi rezultatele laparoscopiilor efecuate la adolescente (Reese, Vercellini, grupo Emory, Kontoradvis, Chatman, Creatsas, Laufer & others), raportează o prevalenţă a endometriozei de la 32 la 73 %. Totuşi, procedurile invazive ar trebui evitate la adolescentele cu dismenoree severă dacă temperatura lor bazală, aşa-numitul Simptom Benjamin nu a fost depistat [3]. Endometrioza micşorează calitatea vieţii tinerelor fete, avînd efecte distructive, datorită implicaţiilor în viaţa lor socială, sportivă. Astfel, se impune cunoaşterea tuturor factorilor etiopatogenici ai endometriozei la adolescente pentru un diagnostic corect şi o atitudine terapeutică adecvată, impunîndu-se gesturi minim invazive, atît în stabilirea diagnosticului, cît şi în instituirea tratamentului [1,2]. Scopul studiului a fost de a diagnostica şi a realiza managementul endometriozei la adolescente. Materiale şi metode Studiul prezentat este un studiu analitic, realizat în două etape. Prima etapă a studiului constă din analiza fişelor de observaţie a 24 adolescente, cu vîrste între 16 şi 25 ani, internate pe parcursul lunilor septembrie 2010 iunie 2011, în Secţia Ginecologie Nr. 3 a Spitalului Clinic Municipal Nr. 1, Chişinău. Pacientele au fost internate de urgenţă, toate prezentînd dureri acute localizate în hipogastru. În etapa a doua au fost incluse 30 paciente cu dismenoree, cu vîrste cuprinse între 15 şi 23 ani, consultate la Policlinica Nr.12, Rîşcani şi 28 femei sănătoase cu vîrste cuprinse între 15 şi 25 ani, care alcătuiesc grupul de control. În prima etapă au fost analizate fişele de observaţie ale pacientelor, datele cu privire la anamneză, examenele clinic şi paraclinic, tratamentul aplicat au fost incluse într-un formular. Pentru a doua etapă au fost utilizate următoarele metode de diagnostic: Examenul clinic: - anamneza (scorul OLDCART în dismenoree; scorul durerii în dismenoree); 40
37 - tuşeul vaginal bimanual, examenul în valve, examenul recto-abdominal. Examenele paraclinice: - analiza generală a sîngelui; - ultrasonografia ; - aprecierea semnului Benjamin dacă temperatura bazală a corpului la o adolescentă cu simptomatologie de endometrioză rămîne crescută pe durata menstruaţiei sau are valori oscilante, dar descreşte doar după încetarea fluxului menstrual, diagnosticul de endometrioză este foarte probabil şi se impune laparoscopia. Pentru a aprecia gradul de gravitate a endometriozei a fost utilizată clasificarea endometriozei revizuită de Societatea Americană pentru Sterilitate. Rezultate şi discuţii În cadrul primei etape a studiului, au fost obţinute următoarele date din anamneza ginecologică. Majoritatea adolescentelor ( %) incluse în studiu aveau vîrsta cuprinsă între ani, ceea ce demonstrează depistarea tardivă a endometriozei, aceasta debutînd în adolescenţă şi evoluînd progresiv pînă în momentul internării, cînd deja au apărut complicaţii. 7 (29.16 %) dintre adolescente aveau între 20 şi 22 ani, 4 (16,66 %) ani, iar 3 (12.5 %) ani. Figura 1. Repartizarea pacientelor în funcţie de vîrstă Din acuzele la internare Figura 2. Repartizarea numerică a pacientelor conform acuzelor la internare Toate adolescentele internate au prezentat dureri abdominale acute, sub formă de crampe, în hipogastru, localizate preponderent în zona mediană, fosele iliace dreaptă şi stîngă, în depedenţă de localizarea focarelor endometriozice % dintre paciente au prezentat subfebrilitate în ziua internării şi cîteva zile înainte de internare, iar % paciente aveau eliminări vaginale cu caracter purulent şi sanguinolent, ceea ce sugerează faptul că leziunile endometriozice s-au complicat cu supurare şi pelvioperitonită. Din istoricul bolii La majoritatea pacientelor (58.33 %) simptomele bolii au debutat cu aproximativ 3 ani în urmă, iar la doar % - cu 1 an şi mai mult de 3 ani anterior. Algodismenoreea şi durerea cronică pelvină, de asemenea a fost prezentă la majoritatea (79.16 %) pacientelor incluse în 41
38 studiu. Durerea pelvină a debutat după menarhă şi a crescut progresiv în intensitate pe parcursul timpului. Aceasta survenea cu 1-2 săptămîni înainte de menstruaţie, intensificîndu-se şi persistînd în timpul menstruaţiei. Dispareunie au prezentat 8 (33.3 %) dintre adolescente, acestea acuzînd durere în timpul şi după actul sexual de la începerea vieţii sexuale, pînă în momentul internării. Tenesmele rectale în timpul menstruaţiei au fost acuzate de către % dintre paciente. Dispareunia şi tenesmele rectale sînt caracteristice localizărilor focarelor endometriozice în fundul de sac Douglas şi retrocervical. Semnul Benjamin (temperatura bazală a corpului crescută pe durata menstruaţiei) a fost prezent la majoritatea pacientelor (70.83 %), acesta acompaniind celelalte simptome sus-numite pe parcursul evoluţiei patologiei timp îndelungat anterior internării. Sindromul premenstrual (tensionarea sînilor, mastodinie, meteorism, insomnie, cefalee, indispoziţie) a fost prezent la (58.33 %) paciente. Majoritatea pacientelor (75 %) au prezentat menometroragii. Jumătate dintre paciente au tratat durerile pelviene cu AINS, doar 3 (12.5 %) cu COC, iar 4 (16.66 %) cu metode netradiţionale. În ciuda acestor tratamente, durerea a persistat pe parcursul timpului, intensificîndu-se şi micşorînd calitatea vieţii pacientelor. După efectuarea examenului clinic şi examenelor paraclinice, la pacientele internate s-au stabilit următoarele diagnostice: Figura 3. Repartizarea procentuală a pacientelor conform diagnosticului final stabilit 17 (70.83 %) dintre paciente au prezentat chisturi endometroide, iar 7 (29.17 %) endometrioză retrocervicală. Concluzionînd, la majoritatea pacientelor internate de urgenţă cu dureri acute în hipogastru şi febră în secţia Ginecologie nr.3, dismenoreea, durerea pelvină cronică, dispareunia, menometroragiile, asociate cu prezenţa constantă a semnului Benjamin, au debutat cu cel puţin 2-3 ani înainte de a fi diagnosticate cu endometrioză pelvină. Îngrijorător pentru medici este faptul că această patologie debutează timpuriu la adolescente şi este confundată cu dismenoreea primară, astfel nefiind depistată şi tratată la timp, precum în cazurile celor 24 adolescente, expuse mai sus. Endometrioza în timp duce la sterilitate şi infertilitate, prin distrugerea progresivă a ovarelor (în cazul prezenţei focarelor ovariene), formarea aderenţelor în micul bazin şi apariţia sterilităţii tubare, avorturi spontane, iar în cazul intervenţiilor chirurgicale radicale la pierderea ireversibilă a capacităţii de reproducere. Luînd în consideraţie aceste fapte, s-a propus punerea în practică a unor metode efective de diagnostic şi evaluare în dinamică a algiei menstruale, precum scorul durerii menstruale şi OLDCART, şi a unor protocoale de management a dismenoreei la adolescente, cu scopul tratării acesteia şi diagnosticării precoce a dismenoreei secundare cauzate de endometrioză. În acest scop, s-a efectuat partea a doua a studiului, în care cele 30 paciente, au fost examinate clinic şi paraclinic, durerea menstruală a fost evaluată în dinamică conform scorului durerii şi OLDCART, şi au fost tratate conform acestor protocoalelor de management al dismenoreei. Comparînd scorul durerii la femeile cu dismenoree şi cele sănătoase am determinat faptul că durerea hipogastrică este prezentă la toate pacientele cu dismenoree, pe cînd doar 25% (7) dintre adolescentele din grupul-control prezintă dureri hipogastrice. Scorul durerii este mai înalt 42
39 în prima zi a ciclului menstrual la femeile cu dismenoree, 20 % (6) prezentînd dureri severe, ce nu pot fi sau sunt dificil cupate cu agenţi analgezici cu potenţial înalt, 30 % (9) prezintă dureri severe cupate cu agenţi analgezici cu potenţial înalt, 36.6 % (11) - dureri moderate şi doar % (4) - dureri uşoare. Toate femeile din grupul-control prezintă dureri de intensitate mică. Comparînd rezultatele algoritmului OLDCART la femeile dismenoreice şi cele sănătoase, am observat că la toate femeile cu dismenoree durerea apare cu 1 - cîteva zile înainte de menstruaţie, pe cînd la cele din grupul-control în prima zi. Aceasta se explică prin faptul că la sfîrşitul fazei luteale tîrzii scade nivelul progesteronului, ceea ce cauzează instabilitatea membranei lizozomilor, eliberarea şi activarea fosfolipazelor, cu generarea acidului arahidonic - precursor al prostaglandinelor, care la femeile cu dismenoree este în exces. Figura 4. Managementul dismenoreei cu contraceptive orale combinate şi inhibitorii COCS La majoritatea pacientelor cu dismenoree 21 (70%) durerea este localizată în hipogastru, pe linia mediană, doar 8 (26.6 %) - în toată zona hipogastrică şi 1 (3.33) în fosele iliace. La toate adolescentele din grupul-control care prezintă durere, aceasta este localizată în hipogastru pe linia mediană şi nu iradiază, pe cînd la majoritatea adolescentelor cu dismenoree (73.33% - 22) iradiază pe faţa anterioară şi medială a coapsei, iar la 50 % (15) - în vagin, rect şi zona lombară. Aceste fapte demonstrează polimorfismul durerilor menstruale la adolescentele dismenoreice [3]. Durata durerii la majoritatea pacientelor cu dismenoree (73.33 % - 22) este de 3 zile sau mai mult, pe cînd la majoritatea pacientelor din grupul-control care prezintă durere (21.42 % - 6) acesta durează doar 1 zi. Durerea la majoritatea adolescentelor cu dismenoree (90 % - 27) este sub formă de crampe ciclice, pe cînd la toate adolescentele din grupul control sub 43
40 formă de discomfort abdominal. Aceasta se explică prin contractibilitatea anormală a miometrului la adolescentele dismenoreice. Algia menstruală la toate femeile din grupul-control a fost cupată prin metode nemedicamentoase, pe cînd doar la 5 (16.66 %) dintre femeile dismenoreice a fost cupată prin aplicarea locală a căldurii. 19 (63.33 %) dintre adolescentele dismenoreice răspund pozitiv la tratamentul cu analgezice neopoide. Pentru a evalua dinamica manifestărilor clinice şi a diferenţia dismenoreea primară de cea secundară la adolescentele incluse în studiu, acestea au fost tratate conform protocoalelor de management al dismenoreei cu AINS şi COC timp de 6 luni. 22 (73.33 %) dintre paciente au fost tratate conform protocolului de management cu COC, iar 8 (26.66 %) cu AINS. Toate pacientele tratate cu AINS şi 9 (30 %) dintre cele tratate cu COC au răspuns pozitiv la tratament. Cele 13 (43.33 %) paciente la care durerea pelvină nu a dispărut la administrarea COC au iniţiat protocolul de tratament cu AINS. 2 (6.66 %) dintre ele au răspuns pozitiv la tratament, iar la celelalte 11 (36.66 %) simptomatologia nu a dispărut nici ca urmare a tratamentului cu analgezice neopioide, ele fiind examinate ultrasonografic şi laparoscopic. La 2 dintre ele ultrasonografic s-a determinat uter bicorn închis şi bicorn mic, la altele 4 mărirea ovarelor, formaţiuni chistice ovariene, cu ecogenitate sporită, iar la altele 5 - uter global mărit, cu zone hipoecogenice, neregulate, chistice, în structura stratului miometrial mijlociu. Astfel, au fost stabilite următoarele diagnostice: la primele 2 paciente - malformaţie uterină (uter unicorn închis, bicorn mic), la următoarele 4 - chist ovarian endometroid, iar la ultimile 5 paciente adenomioză. Pacientele cu malformaţii uterine şi chisturi ovariene endometroide au fost tratate chirurgical. Concluzii 1. Majoritatea adolescentelor ( %) incluse în studiu aveau vîrsta cuprinsă între ani, ceea ce demonstrează depistarea tardivă a endometriozei, aceasta debutînd în adolescenţă şi evoluînd progresiv pînă în momentul internării, cînd deja au apărut complicaţii. 2. La % pacientelor internate de urgenţă cu dureri acute în hipogastru şi febră, dismenoreea, durerea pelvină cronică, dispareunia, menometroragiile, asociate cu prezenţa constantă a semnului Benjamin, au debutat cu cel puţin 2-3 ani înainte de a fi diagnosticate cu endometrioză pelvină. 3. Îngrijorător pentru medici este faptul că această patologie debutează timpuriu, la adolescente şi este confundată cu dismenoreea primară, astfel nefiind depistată şi tratată la timp, precum în cazurile celor 24 femei, expuse mai sus. 4. O metodă efectivă de diagnostic şi evaluare în dinamică a algiei menstruale este utilizarea scorului durerii şi algoritmului de caracterizare a durerilor menstruale OLDCART. S-a observat că adolescentele dismenoreice prezintă un polimorfism al durerilor menstruale în ceea ce priveşte localizarea şi iradierea, comparativ cu femeile sănătoase. 5. În scop de tratament şi diagnostic diferenţial al endometriozei cu dismenoreea primară pot fi utilizate protocoalele de management cu COC şi inhibitori ai COX. În lotul de paciente inclus în studiu s-au depistat 11 (36.66%) cu dismenoree secundară: 2 paciente cu malformaţie uterină (uter unicorn închis, bicorn mic), 4 paciente cu chist ovarian endometroid şi 5 paciente cu adenomioză. Bibliografie 1. Anca Pătraşcu. 10 ponturi în endometrioză, vol. V, nr. 4(20), pag Attaran A. Adolescent endometriosis. Obst et Gynecol Clin North Am, 2003, 30(2), p Bai SW, Cho HJ. Endometriosis in adolescent population, the severance hospital in Korean experience. Yonsei Med J, 2002, 43(1), p
41 4. Batt RE, Mitwally MF. Endometriosis from thelarche to midteens: pahogenesis and prognosis, prevention and pedagogy, J Pediatr Adolesc Gynecol, 2003; 16 (6), p Black AY, Janneson MA. Adolescent endometriosis. Curr Opin Obstet Gynecol, 2002; 14(5), p Lauter MR, Sanfilippo I. Adolescent endometriosis: diagnosis and treatment approaches. J Pediatr Adolesc Gynecol, 2003, 16(3), p Sabina Beceanu, Anca Pătraşcu. Manual de Obstetrică-Ginecologie-Editura Didactică şi Pedagogică, Bucureşti; pag Sugmami H. Natural history of endometriosis. Nippon Rinsho, 2001, p.21. PATOLOGIA TUBARĂ ŞI INFERTILITATEA (revista literaturii) Maxim Calaraş Catedra Obstetrică şi Ginecologie FECMF, USMF Nicolae Testemiţanu Summary Tubal disease and infertility There is a wide spectrum of tubal diseases ranging from peritubal adhesions, damaged fimbria or distorted fallopian tubes to tubal occlusion or hydrosalpinx. Tubal-peritoneal pathology is the result of pelvic infection, endometriosis or previous pelvic surgery. There are several methods of diagnosing tubal infertility including laparoscopy, which is the considered the "gold standard". The decision on the treatment method of patients with tubal infertility involves surgical, medical, emotional and economic factors. An assessment of the tubal mucosa damage degree is essential for determining prognosis fertility rate for tubal surgery. Rezumat Spectrul de afecţiuni tubare variază de la aderenţe peritubare, fimbrii lezate sau distorsionarea trompelor pînă la obturare tubară sau hidrosalpinx. Patologia tubo-peritoneală este rezultatul infecţiei pelviene, endometriozei sau intervenţiilor chirurgicale anterioare în bazinul mic. Există mai multe metode de diagnosticare a infertilităţii tubare, printre care laparoscopia este considerată standardul de aur. Decizia referitoare la metoda de tratament a pacientelor cu infertilitate tubară implică factori chirurgicali, medicali, emoţionali şi economici. O evaluare a gradului de afectare a mucoasei tubare este esenţială în stabilirea prognosticului ratei de fertilitate pentru chirugia tubară. Introducere Actualmente, la scară globală, milioane de cupluri suferă de infertilitate, fenomen ce are un impact medico-social semnificativ, inclusiv şi pentru Republica Moldova. Societatea Americană de Medicină Reproductivă a remarcat că 10-15% dintre cuplurile de vârstă reproductivă sunt infertile [1, 19]. Aproape jumătate dintre cauzele infertilităţii rezidă în afecţiunile femeilor, dintre care factorii tubari şi peritoneali alcătuiesc circa 40 %, patologia tubo-peritoneală fiind ca rezultat al infecţiei pelviene, endometriozei sau intervenţiilor chirurgicale anterioare în bazinul mic [19]. Etiologie Cercetările din ultimii ani au demonstrat că principala cauză a infertilităţii tubarperitoneale constituie boala inflamatorie pelvină consecinţă a infecţiilor cu transmitere sexuală. Se consideră că peste 50% dintre cazurile de afectare a organelor genitale interne sunt condiţionate de Chlamydia trachomatis şi Neisseria gonorrhoeae. Rolul altor infecţii ca 45
42 Mycoplasma hominis, Ureaplasma urealiticum, Trichomonas vaginalis şi virus Herpes simplex rămâne a fi elucidat [18, 34]. Cea mai pronunţată alterare a trompelor uterine se constată în cazul gonoreei. De regulă, infecţia gonococică decurge cu simptomele unui proces inflamator acut, determinând un edem tubar pronunţat, dereglarea metabolismului tisular şi a microcirculaţiei, descuamarea celulelor ciliare şi afectarea aparatului fimbrial. Obturarea trompelor uterine cu formarea hidrosalpinxului reprezintă una dintre sechelele frecvente ale infecţiei gonoreice şi ale unui proces aderenţial peritubar pronunţat [23, 29]. În cazul infecţiei cu Chlamidya trachomatis, evoluţia procesului inflamator pelvin este preponderent subclinică. Chlamidia persistă în celulele epiteliului cilindric dereglând astfel permeabilitatea şi funcţia trompelor uterine cu formarea aderenţelor fimbriale şi periovariene. Chlamidiile condiţionează distrugerea epiteliului peritubar cu afectarea aparatului ciliar. În consecinţă, are loc pierderea cililor şi dereglarea interacţiunii intercelulare. Conform datelor unor studii, Chlamidya trachomatis poate fi decelată în bioptatul trompelor uterine, a endometriului şi în aderenţe la aproape o treime dintre pacientele ce suferă de infertilitate [15, 18, 24]. Rolul mycoplasmelor urogenitale în patogenia infertilităţii tubare încă nu este determinat. Unii autori, însă, consideră că în asociere cu infecţiile Chlamydia trachomatis şi Neisseria gonorrhoeae, mycoplasmele urogenitale pot amplifica afectarea trompelor uterine [17, 23, 29]. Spectrul dereglărilor funcţiei trompelor uterine variază în fiecare caz aparte. La circa 30% femei inflamaţia pelvină condiţionează obstrucţia părţii proximale a trompelor uterine. În acest caz trompa poate avea un aspect normal fără dezvoltarea procesului aderenţial pelvin. Mult mai frecvent, însă, ocluzia tubară se determină în regiunea distală. Ocluzionarea ampulară a trompelor falopiene mai frecvent este bilaterală cu formarea hidrosalpinxului, a aderenţelor peritubare şi periovariene [16, 29]. Lezarea trompelor uterine poate cauza nu numai obstrucţia tubară, dar şi dereglarea mecanismelor de peristaltism tubar, de captare a ovulului şi de transportare a produsului de concepţie. Sinechiile ce apar după primul episod inflamator, de obicei, sunt subţiri, destul de flasce, dar şi ele pot deregla mecansimul de transportare tubară a gameţilor. După recidivele salpingitelor cronice apar aderenţe mai dure, ce deformează trompa uterină şi dereglează funcţia ei. Procesul inflamator în regiunile ampulare ale trompelor uterine deseori este însoţită de fimoza fimbriilor în locul necrozei epiteliului ciliar, cu formarea hidrosalpinxului [24, 37]. Infertilitatea tubară poate fi cauzată şi de manevrele instrumentale intrauterine: histerosalpingografia, dilatarea şi chiuretajul uterin, inserţia DIU etc, manipulaţii care facilitează pasajul florei patogene vaginale în trompele uterine cu inflamarea lor ulterioară. Intervenţiile chirurgicale în bazinul mic sunt şi ele factori de risc major în formarea procesului aderenţial pelvin, dar nu au importanță deosebită în obstrucţionarea trompelor uterine [13, 36]. Printre cauzele neinfecţioase ale infertilităţii tuboperitoneale un rol deosebit îl ocupă endometrioza. A fost demostrat că endometrioza genitală mai frecvent se asociază cu formarea procesului aderenţial pelvin şi mai rar cu obstrucţionarea trompelor. Pe lîngă dereglările anatomice şi endocrine asociate endometriozei, un rol aparte în survenirea infertilităţii se atribuie factorilor imunologici peritoneali [9, 27]. Coughlan şi Li au sumarizat cauzele obturării tubare în funcţie de porţiunea anatomică afectată (tabelul 1). Diagnostic În prezent există diverse metode de diagnostic ce permit evaluarea patenţei trompelor uterine, totodată, sunt limitate posibilităţile de cercetare a funcţiei lor, astfel încît, permeabilitatea falopiană este eronat echivalată cu funcţia tubară satisfăcătoare. 46
43 Sediul obturării Obturare tubară proximală Obturare tubară în porţiunea mediană şi distală Tabelul 1 Cauzele obturării tubare în funcţie de porţiunea anatomică afectată Cauze Boala inflamatorie pelvină Salpingita istmică nodoasă îngroşarea nodulară a porţiunii istmice tubare Endometrioza endometrioza tubară cu localizarea ectopiilor în seroasă sau mucoasă Fibroza obliterativă condiţie în care ţesutul conjunctiv dens înlocuieşte lumenul şi lamina propria a trompei cu implicarea segmentului interstiţial tubar Mucus, polipi şi aderenţe intramurale acestea sunt cauze reversibile ale blocajului tubar Salpingita în marea majoritate a cazurilor de etiologie polimicrobiană Endometrioza Intervenţii chirurgicale în bazinul mic/sterilizare Metodele paraclinice de investigare a patologiei tubare pot fi divizate în metode radiologice, microbiologice şi chirurgicale (tabelul 2). Metoda de investigare Metrosalpingografia Laparoscopia cu cromosalpingoscopie Sonohidrosalpingoscopia Faloscopia Salpingoscopia Testarea la Chlamidia Tabelul 2 Metode paraclinice de diagnosticare a patologiei tubare Descriere Injectarea substanţei de contrast transcervical, cu efectuarea radiografiei bazinului mic, pentru a ilustra conturul cavităţii uterine şi permeabilitatea trompelor Standardul de aur pentru evaluarea tubară. Presupune combinarea laparoscopiei cu injectarea unei substanţe de contrast transcervical cu scopul studierii patenţei tubare Evaluarea prin ghidaj ecografic a pasajului tubar a lichidului şi a bulelor de aer introduse transcervical prin hidrotubaţie Microendoscopie transvaginală. Presupune utilizarea unui endoscop flexibil cu diametru mic pentru vizualizarea întregului lumen tubar Vizualizarea mucoasei tubare prin abord distal Test sanguin la anticorpi anti-chlamidia Institutul Naţional pentru Excelență Clinică (NICE) din Marea Britanie recomandă ca femeilor fără comorbidităţi (precum boala inflamatorie pelvină, sarcină ectopică în anamnestic sau endometrioză) să li se efectueze histerosalpingografia (HSG) pentru screening-ul ocluziei tubare. Însă, în cazul pacientelor cu comorbidităţi din cele enumerate mai sus, este preferată laparoscopia cu cromosalpingoscopie pentru evaluarea concomitentă a patologiei tubare şi pelvine [26]. Deşi HSG este o metodă accesibilă şi puţin invazivă, mai multe studii au arătat că informativitatea ei este redusă din cauza spasmului tubar şi a densităţii sporite a substanţei de contrast, astfel încât rata rezultatelor fals negative constituie 30%. HSG în nici un caz nu poate fi considerată ca o metodă optimă de diagnosticare a procesului aderenţial pelvin, având o discordanță de 50% cu datele laparoscopice [6]. 47
44 Mai multe lucrări în domeniul microchirurgiei au subliniat importanţa stării mucoasei tubare ca factor de prognostic pentru rezultatele reproductive [3, 4, 14, 32]. Examenul histologic al hidrosalpinxului au demostrat clar că una dintre sechelele infecţiei este formarea de aderenţe între pliurile mucoasei ampulare [33]. Deoarece aderenţele pot fi vizualizate fără microscopie, endoscopia se prezintă ca o posibilă metodă de detectare a patologiei intratubare. Astfel, salpingoscopia a fost introdusă ca o tehnică de vizualizare intraoperatorie a mucoasei ampulare de Cornier şi colegii încă în 1984 [5]. Mai multe grupuri de cercetători au propus clasificări salpingoscopice ale gradului de afectare a mucoasei pentru utilizare în practica medicală [11, 30]. Cu toate acestea, până în prezent există puţine studii de pronostic care coreleaza interpretarea salpingoscopică a mucoasei ampulare cu rezultatele reproductive după chirurgia tubară [5, 7, 10, 12, 22, 31]. Salpingoscopia, însă, ar permite efectuarea unui triaj eficient pentru diferite opţiuni de tratament al infertilităţii tubar-peritoneale cu sporirea eficacităţii tratamentului chirurgical, astfel încît chirurgia tubară şi FIV să nu rămînă ca metode terapeutice concurente ci complementare. Opţiuni de tratament Tactica de reabilitare a funcţiei reproductive la pacientele cu infertilitate tubar-peritoneală a suferit modificări esenţiale în ultimele decenii. La etapa prelaparoscopică, complexul terapeutic era completat de efectuarea histeroinstilaţiilor. Însă, studiile ulterioare au demonstrat că hidrotubaţiile nu numai că au o eficacitate foarte redusă, dar şi implică o rată înaltă de complicaţii, ca de exemplu: acutizarea procesului inflamator pelvin sau formarea fistulelor tubare. Din aceste considerente, în anii 80 ai secolului XX au fost făcute încercări de restabilire a permeabilităţii trompelor uterine prin implementarea tehnicii microchirurgicale. Eficacitatea redusă a acestor operaţii, datorate ratei înalte a reobturării trompelor uterine, au redus considerabil frecvența utilizării acestei metode de tratament [35]. Modernizarea tehnicii laparoscopice practic a exclus din arsenalul terapeutic efectuarea operaţiilor microchirurgicale pe cale de laparotomie. Informativitatea înaltă şi posibilităţile chirurgicale performante au contribuit la recunoaşterea laparoscopiei în prezent pe plan internaţional ca pe o metodă de bază în diagnosticarea şi tratarea infertilităţii tubare. Studiile multicentrice au arătat o rată de 30-40% de survenire a sarcinii după salpingoplastiile endoscopice. Eficacitatea relativ redusă a laparoscopiei în tratarea infertilităţii tubare este explicată prin neglijarea statutului mucoasei tubare în care s-ar fi produs deja modificări morfofuncţionale ireversibile ale aparatelor ciliar şi fimbrial [8, 28]. Rata scăzută a fertilităţii după chirurgia tubară a favorizat ca în ultimii ani, tratamentul infertilităţii tubare să efectueze un salt de la chirugia tubară reconstructivă la fertilizare in vitro (FIV) [8, 20]. În timp ce rezultatele tehnologiilor de reproducere asistată sunt tot mai promiţătoare, endoscopia chirugicală a avansat şi ea enorm în ultimii ani, asigurându-şi un rol important în managementul infertilităţii. Cu toate acestea, FIV nu tratează boala, ci mai degrabă evită trompa afectată ca problemă. Chirurgia tubară de succes în unele cazuri poate asigura o vindecare permanentă. Cuplurile pot beneficia de un număr nelimitat de încercări de a concepe o sarcină natural, fără a fi supuşi riscului sindromului de hiperstimulare ovariană şi a sarcinilor multiple [6]. În pofida riscului operator (anesteziei generale, complicaţii intra- şi postoperatorii) şi a incidenţei post-operatorii sporite a sarcinii ectopice, chirurgia tubară rămâne o opţiune eficientă şi fiabilă de tratament. Asemenea proceduri ca salpingostomia, fimbrioplastia sau salpingoliza pentru ocluziile tubare distale sau aderenţele peritubare rămân a fi universale [28]. Aşa cum s-a menţionat, sarcina tubară ectopică este un potenţial efect advers al chirurgiei tubare. O metaanaliză a studiilor pentru femeile cărora li s-au efectuat salpingoneostomia laparoscopică din cauza obstrucţiei tubare distale (N=1128) a raportat o rată cumulativă a sarcinilor ectopice per sarcină de 23% [21]. Un alt studiu retrospectiv regional din Danemarca care a cuprins 236 de paciente la care chirurgia tubară s-a rezumat doar la adezioliză (procedură 48
45 utilizată pentru înlăturarea aderenţelor peritubare), a raportat o rată a sarcinilor ectopice de 16% [25]. Rata crescută de sarcină ectopică se află într-o corelaţie directă cu severitatea afectării mucoasei tubare [2]. Concluzie Analizînd datele literaturii putem remarca că actualmente nu există un concept acceptat unanim de conduită a pacientelor cu infertilitate tubar-peritoneală. Tactica de diagnosticare şi tratare a acestor cupluri infertile variază semnificativ de la o clinică la alta. Decizia referitoare la metoda de tratament a pacientelor cu infertilitate tubară este una dificilă, deoarece implică factori chirurgicali, medicali, emoţionali şi economici. În era medicinii bazate pe dovezi, un diagnostic exact a gradului de afectare tubară este esenţial pentru stabilirea prognosticului. Evaluarea mucoasei tubare în mod obligatoriu trebuie luată în consideraţie, iar clinicianul care în final va lua decizia în alegerea metodei de tratament trebuie să ţină cont de acest aspect. Bibliografie 1. Assisted reproductive technology in the United States: 1999 results generated from the American Society for Reproductive Medicine/Society for Assisted Reproductive Technology Registry. Fertil Steril, : p Akande VA, Cahill DJ, Wardle PG, Rutherford A, Jenkins JM, The predictive value of the Hull & Rutherford classification for tubal damage. BJOG, (11): p American Fertility Society, The American Fertility Society classifications of adnexal adhesions, distal tubal occlusion, tubal occlusion secondary to tubal ligation, tubal pregnancies, Mullerian anomalies and intrauterine adhesions. Fertil. Steril, : p Boer-Meisel ME, te Velde ER, Habbema IDF et al, Prediction of pregnancy outcome in patients treated for hydrosalpinges: a prospective study. Fertil. Steril., : p Cornier E, Feintuch MJ, Bouccara L, La fibrotuboscopie ampullaire. J. Gynecol. Obstet. Biol. Reprod, : p Coughlan C, Li TC, Surgical management of tubal disease and infertility.. Obstetrics, Gynaecology & Reproductive Medicine., (4): p De Bruyne F, Puttemans P, Boeckx W, et al, The clinical value of salpingoscopy in tubal infertility. Fertil Steril, : p Feinberg EC, Levens ED, DeCherney AH, Infertility surgery is dead: Only the obituary remains? Fertil Steril, : p Gupta S, Goldberg J M, Aziz N, Goldberg E, Krajcir N, Agarwal A, Pathogenic mechanisms in endometriosis-associated infertility Fertil Steril, (2): p Henry-Suchet J, Loffredo V, Tesquier L, et al, Endoscopy of the tube (5 tuboscopy): its prognostic value for tuboplasties. Acta Eur. Fertil., : p Hershlag A, Seifer DB, Carcangiu ML, et al, Salpingoscopy: light microscopic and electron microscopic correlations. Obstet. Gynecol, ( ). 12. Heylen SM, Brosens IA, Puttemans PJ, Clinical value, and cumulative pregnancy rates following rigid salpingoscopy during laparoscopy for infertility. Hum Reprod, : p Hubacher D, Lara-Ricalde R, Taylor D J, Guerra-Infante F, Guzmán-Rodríguez R, Use of Copper Intrauterine Devices and the Risk of Tubal Infertility among Nulligravid Women. N Engl J Med, : p Hulka JF, Adnexal adhesions: a prognostic staging and classification system based on a five year survey of fertility surgery at Chapel Hill, North Carolina. Am. J. Obstet. Gynecol., : p
46 15. Imudia AN, Detti L, Puscheck EE, Yelian FD, Diamond MP, The prevalence of ureaplasma urealyticum, mycoplasma hominis, chlamydia trachomatis and neisseria gonorrhoeae infections, and the rubella status of patients undergoing an initial infertility evaluation Journal of Assisted Reproduction and Genetics (1): p Kodaman PH, Arici A, Seli E, Evidence-based diagnosis and management of tubal factor infertility. Current Opinion in Obstetrics & Gynecology, (3): p Leng Z, Moore DE, Mueller BA, Critchlow CW, Patton DL, Halbert SA, Wang SP, Characterization of ciliary activity in distal Fallopian tube biopsies of women with obstructive tubal infertility. Hum. Reprod., (11): p Lyons RA, Saridogan E, Djahanbakhch O, The reproductive significance of human Fallopian tube cilia. Hum Reprod Update, (4): p Marana R, Catalano GF, Muzii L, Salpingoscopy. Curr Opin Obstet Gynecol, : p Marana R, Ferrari S, Astorri AL, Muzii L, Indications to tubal reconstructive surgery in the era of IVF. Gynecol Surg, (85-91). 21. Marana R, Quagliarello J, Proximal tubal occlusion: microsurgery versus IVF-a review. Int J Fertil., (5): p Marana R, Rizzi M, Muzii L, et al, Correlation between the American Fertility Society classifications of adnexal adhesions and distal tubal occlusion, salpingoscopy, and reproductive outcome in tubal surgery. Fertil Steril, (5): p McGee ZA, Jensen RL, Clemens CM, Taylor-Robinson D, Johnson AP, Gregg CR, Gonococcal Infection of Human Fallopian Tube Mucosa in Organ Culture: Relationship of Mucosal Tissue TNF-alpha Concentration to Sloughing of Ciliated Cells. SexTransm Dis, (3): p Mol BWJ, Dijkman B, Wertheim P, Lijmer J, van der Veen F, Bossuyt PMM, The accuracy of serum chlamydial antibodies in the diagnosis of tubal pathology: a meta-analysis. Fertil Steril, (6): p Mosgaard B, Hertz J, Steenstrup BR, Sorensen SS, Lindhard A, Andersen A N, Surgical management of tubal infertility. Acta Obstetricia et Gynecologica Scandinavica, (5): p National Institute for Clinical Excellence, Fertility: assessment and treatment for people with fertility problems. Clinical guideline. London: NICE Ozkan S, Murk W, Arici A, Endometriosis and Infertility. Annals of the New York Academy of Sciences, : p Pandian Z, Akande VA, Harrild K, Bhattacharya S, Surgery for tubal infertility (Review). The Cochrane Library, 2009(1). 29. Pellatia D, Mylonakisa I, Bertolonic G, Fiorea C, Andrisanib A, Ambrosinib G, Armaninia D, Genital tract infections and infertility. European Journal of Obstetrics & Gynecology and Reproductive Biology, (1): p Puttemans P, Brosens I, Dellatin P, et al, Salpingoscopy versus hysterosalpingography in hydrosalpinges. Hum. Reprod, : p Surrey ES, Surrey MW, Correlation between salpingoscopic and laparoscopic staging in the assessment of the distal Fallopian tube. Fertil Steril, : p Vasquez G, Boeckx W, Brosens I, Prospective study of mucosal lesions and fertility in hydrosalpinges. Hum. Reprod, : p Vasquez G, Winston RML, Boeckx W, et al, The epithelium of human hydrosalpinges: a light optical and scanning microscopy study. Br.J. Obstet. Gynaecol., : p Белобородов СМ, Цилиарная дискинезия в патогенезе трубного бесплодия. Пробл Репрод, : p
47 35. Краснопольская КВ, Штыров СВ, Бугеренко АЕ, Чеченова ФН, Хирургическое лечение трубного безплодия (обзор литературы). Пробл.репрод., : p Кулаков ВИ, Адамян ЛВ, Мынбаев ОА, ed. Послеоперационные спайки (этиология, патогинез и профилактика). 1998, M.: Москва Стрижаков АН, Подзолкова НМ, ed. Гнойные воспалительные заболевания придатков матки. 1996, М.: Медицина NIVELUL DIMETILARGININEI ASIMETRICE (ADMA) LA PACIENTELE CU DISMENOREE PRIMARĂ Corina Cardaniuc, Ina Tocarciuc, Mihail Surguci, Mihail Todiraș Catedra Obstetrică și Ginecologie, USMF Nicolae Testemiţanu Summary The level of asymmetric dimethylarginine (ADMA) in patients with primary dysmenorrhea Dysmenorrhea or painful menstruation, is the most common gynecological disorder among teenage girls and young women, beeng the main cause of school absenteeism. Changes in uterine blood flow and endothelial dysfunction are important factors in the pathophysiology of dysmenorrhea. It is shown that the endothelium plays a crucial role in maintaining vascular tone and structure. One of the major vasoactive mediators derived from endothelium is nitric oxide (NO). ADMA acts as an autocrine regulator of endothelial nitric oxide synthase activity and is recognized as a strong marker of endothelial dysfunction. The goal of this study was to investigate the level of asymmetric dimethylarginine (ADMA) in patients with primary dysmenorrhea. Our results showed high levels of dimetilargininei asymmetric (ADMA) in patients with primary dysmenorrhea, suggesting the possibility that endothelial disorders play a significant role in the etiopathogenesis of primary dysmenorrhea. Rezumat Dismenoreea sau menstruația dureroasă, reprezintă cea mai frecventă afecțiune ginecologică printre adolescente și femeile tinere, fiind principala cauză a absenteismului școlar. Modificările fluxului sanguin uterin și disfuncția endotelială sunt factori importanți în fiziopatologia dismenoreei. Este demonstrat faptul că endoteliul joacă un rol crucial în menținerea tonusului și structurii vasculare. Unul din mediatorii vasoactivi majori derivați din endoteliu este oxidul nitric (NO). ADMA acționează ca un reglator autocrin al activității nitric oxid sintetazei endoteliale și este recunoscută ca marker puternic al disfuncției endoteliale. Scopul studiului prezent a fost investigarea nivelului dimetilargininei asimetrice (ADMA) la pacientele cu dismenoree primară. Rezultatele studiului nostru au demonstrat nivele ridicate ale dimetilargininei asimetrice (ADMA) la pacientele cu dismenoree primară, sugerând posibilitatea ca dereglările endoteliale să joace un rol semnificativ în etiopatogeneza dismenoreei primare. Introducere Dismenoreea sau menstruația dureroasă, reprezintă cea mai frecventă afecțiune ginecologică printre adolescente și femeile tinere, fiind principala cauză a absenteismului școlar. Dismenoreea primară reprezintă crampe menstruale dureroase fără o patologie subiacentă evidentă, și se dezvoltă la peste 50% din femeile care menstruează. Cu toate că crampele abdominale sunt cel mai frecvent simptom al dismenoreei, numeroase adolescente prezintă alte simptome asociate ca cefaleea, voma, etc. Simptomele, de obicei, debutează o dată cu fluxul menstrual și durează timp de ore [1,5,6,7]. 51
48 Datele existente referitor la patogeneza dismenoreea primare implică un nivel excesiv sau un dezechilibru al prostanoizilor și, posibil, eucosanoizilor eliberați la nivelul endometrului în timpul menstruației. Răspunsul inflamator, care este mediat de prostaglandine și leucotriene, produce crampele și simptomele sistemice. Uterul este indus să se contracte frecvent și aritmic, ceea ce mărește tonusul bazal și presiunea activă. Hipercontractilitatea uterină, fluxul sanguin diminuat și hipersensibilitatea nervoasă periferică induc durerea. În particular, PG F2α, metabolit al acidului arahidonic, cauzează vasoconstricție puternică și contracții miometriale, care duc la ischemie și durere [1,2,6]. Modificările fluxului sanguin uterin și disfuncția endotelială sunt factori importanți în fiziopatologia dismenoreei. Studiile recente au constatat că femeile cu dismenoree primară prezintă indici Doppler crescuți în arterele uterine pe parcursul întregului ciclu menstrual [4]. Este demonstrat faptul că endoteliul joacă un rol crucial în menținerea tonusului și structurii vasculare. Unul din mediatorii vasoactivi majori derivați din endoteliu este oxidul nitric (NO). Oxidul nitric joacă un rol crucial de mediator molecular al unei varietăți de procese fiziologice, inclusiv de reglare a fluxului sanguin și neurotransmitere. În celulele endoteliale, cât și în neuroni și astrocite, NO este sintetizat din L-arginină, reacția fiind catalizată de nitric oxid sintetază NOS. De aici, NO difuzează în celulele musculare netede. Studiile in vivo și in vitro au demonstrat că celulele miometriale reprezintă de asemenea țintă pentru efectele relaxante ale oxidului nitric [1,3]. Sinteza oxidului nitric poate fi inhibată selectiv de către analogii guanidin-substituiți ai L- argininei, care acționează ca inhibitori competitivi la nivelul situsului activ al enzimei. Unul din acești analogi este dimetilarginina asimetrică (ADMA), un compus care a fost depistat în plasma și urina umană și care își exercită activitatea unui inhibitor endogen al nitric oxid sintetazei (NOS) [1,3]. ADMA acționează ca un reglator autocrin al activității nitric oxid sintetazei endoteliale și este recunoscută ca marker puternic al disfuncției endoteliale. Rezultatele studiilor experimentale sugerează că ADMA în concentrații fizilogice inhibă sinteza vasculară a NO. Creșterea nivelelor ADMA induce disfuncție endotelială, care se manifestă clinic prin vasodilatare endotelial dependentă compromisă, hiperagregare plachetară și adeziune monocitară accentuată [1,3]. Scopul studiului prezent a fost investigarea nivelului dimetilargininei asimetrice (ADMA) la pacientele cu dismenoree primară. Material și metode În studiu au fost incluse 58 paciente cu vârsta cuprinsă între 17 şi 25 ani, care au fost divizate în 2 loturi : I lot lotul de studiu - a inclus 29 paciente şi dismenoree primară II lot lotul control - a inclus 29 femei sănătoase, fără dismenoree, cu evoluția normală a ciclululi menstrual, care s-au prezentat pentru un examen ginecologic de rutină. Toate pacientele incluse în lotul de studiu au avut cel puţin 6 cicluri menstruale dureroase anterior includerii în studiu. Durata ciclului menstrual în toate cazurile (ambele loturi) a fost normală, de zile, durata menstrelor de 3-7 zile, nici o pacientă n-a folosit contraceptive orale combinate timp de cel puţin 6 luni de zile. Pacientele au fost eligibile pentru studiu după confirmarea indicilor normali hematologici şi biochimici, excluderea antecedentelor chirurgicale ginecologice. Anterior instituirii tratamentului a fost efectuat examen ecografic pentru excluderea unui proces patologic la nivelul organelor bazinului mic. In plus, in toate probelele prelevate de la pacientele din lotul I nivelul seric al antigenului CA-125 a fost mai mic decat 35 mg/dl. Nivelul seric al dimetilargininei asimetrice (ADMA) a fost determinat în zilele 1-2 (momentul expresiei maxime a simptomelor clinice) a ciclului menstrual. 52
49 Datele obţinute au fost prelucrate computerizat, cu aplicarea setului de programe statistice Microsoft Excel. Autentificarea diferenţei valorilor studiate a fost apreciată prin determinarea criteriului t-student ( cu o probabilitate mai mare de 95% (p<0,05). Rezultate și discuții Pacientele din ambele grupuri au fost comparabile după vârstă, nivelul educaţional, greutate, durata menstruaţiei şi durata ciclului menstrual. Astfel, vârtsa medie a pacientelor din lotul I a fost de 21,8±3,4 ani, iar vârsta medie a pacientelor din lotul II a fost de 23,2±2,9 ani. Durata medie a ciclului menstrual la participantele în studiu a fost de 27 zile, cu limite între 21 şi 35 zile. Din analiza indicilor hemodinamici s-a constatat că în primul lot de paciente, pulsul a constituit în medie 82,7±3,6 bătăi pe minut, iar valorile tensionale medii au fost de 112,7±8,1 mmhg pentru tensiunea arterială sistolică şi 70,4±6,9 mmhg pentru cea diastolică. În al doilea lot, pulsul a constituit în medie 76,7±4,5 bătăi pe minut, iar valorile tensionale medii au fost de 118,6±7,8 mmhg pentru tensiunea arterială sistolică şi 74,2±6,1 mmhg pentru cea diastolică. Astfel, la toate pacientele incluse în studiu, valorile indicilor hemodinamici au fost în limite normale. Electrocardiograma n-a evidenţiat modificări importante în sistemul de conducere a cordului. Nivelul dimetilargininei asimetrice (ADMA) a fost mai mare la pacientele cu dismenoree primară, comparativ cu lotul control. Astfel, nivelul dimetilargininei asimetrice (ADMA) în lotul I a constituit 0,456±0,026 mkm/l, comparativ cu 0,338±0,076 mkm/l în lotul control, p<0,05. Dismenoreea primară este una din principalele afecțiuni la adolescente și femeile tinere. În ciuda progreselor cercetărilor științiefice, nu există markeri senzitivi și specifici ai patologiei respective. Unul din mediatorii majori ai endoteliului sănătos este oxidul nitric, producția căruia este reglată de către dimetilarginina asimetrică (ADMA). ADMA s fost asociată cu dereglările fluxului sanguin în artera uterină. Studii recente sugerează faptul că disfuncția endotelială antrenează un risc crescut pentru dezvoltarea dismenoreei primare [1,3,4]. Indicii hematologici şi nivelul ADMA la pacientele incluse în studiu Indice Lotul I (n 29) Lotul II (control, n 29) Hb, g/l 112,1±10,52 121,5±8,6** Er, mln/mm³ 3,53±0,42 3,79±0,21** VSH, mm/oră 34,3±4,2 20,8±3,4* IP 2,07±0,21 1,33±0,27* IR 0,85±0,08 0,65±0,12** S/D 3,71±0,27 2,62±0,32* ADMA, mkm / l 0,456±0,026 0,338±0,076* *p<0,05; **p>0,05 comparativ cu valorile indicilor la debutul tratamentului Tabelul 1 Rezultatele studiului nostru au demonstrat nivele ridicate ale dimetilargininei asimetrice (ADMA) la pacientele cu dismenoree primară. Astfel, rezultatele obținute pledează pentru faptul că dereglările endoteliale joacă un rol semnificativ în dezvoltarea dismenoreei primare. Concluzie 53
50 Rezultatele studiului nostru au demonstrat nivele ridicate ale dimetilargininei asimetrice (ADMA) la pacientele cu dismenoree primară, sugerând posibilitatea ca dereglările endoteliale să joace un rol semnificativ în etiopatogeneza dismenoreei primare. Bibliografie 1. Akdemir N., Cinemre H., Bilir C., Akin O., Akdemir R. Increased serum asymmetric dimethylarginine levels in primary dysmenorrhea. Gynecol Obstet Invest. 2010; 69(3): Benedetto C. Eicosanoids in primary dysmenorrhea, endometriosis and menstrual migraine. Gynecological Endocrinology. 1989, Vol. 3, No. 1, Pages Böger R.H. Association of asymmetric dimethylarginine and endothelial dysfunction. Clin Chem Lab Med Nov; 41(11): Dikensoy E., Balat O., Pençe S., Balat A., Cekmen M., Yurekli M. Malondialdehyde, nitric oxide and adrenomedullin levels in patients with primary dysmenorrhea. J Obstet Gynaecol Res., 2008, 34(6): Harel Z. Dysmenorrhea in Adolescents and Young Adults: Etiology and Management. J Pediatr Adolesc Gynecol, 2006, 19. p Jabbour H.N., Sales K.J. Prostaglandin receptor signalling and function in human endometrial pathology. ELSEVIER. TRENDS in Endocrinology and Metabolism, Vol.15, No.8, p Sanfilippo J., ERB T. Evaluation and Management of Dysmenorrhea in Adolescents. Clinical Obstetrics & Gynecology: June 2008, Volume 51, Issue 2, p PARTICULARITĂŢI DE DIAGNOSTIC ŞI MANAGEMENT ALE SARCINII ECTOPICE CERVICALE Iulia Cotelea, Mihail Surguci, Corina Cardaniuc Catedra Obstetrică şi Ginecologie, USMF Nicolae Testemiţanu Summary Particularities of diagnosis and management of cervical ectopic pregnancy Cervical ectopic pregnancy is a serious pathology that presents a real threat to the health and life of women. The diagnosis of cervical pregnancy is difficult and the treatment depends on the amount of bleeding, gestational age, viability of cervical pregnancy, gestational sac location and depth of trophoblast invasion. The recent experience of practicing obstetricians shows impressive succes in the treatment of cervical pregnancy with organ preservation using Methotrexate. The aim of the present study was to evaluate the diagnostic methods and treatment of cervical ectopic pregnancy. Our results indicate that the use of 3D mode transvaginal ultrasound allows an early diagnosis of cervical pregnancy with a prompt intervention to avoid serious complications. The manual vacuum aspiration and uterine curettage are the methods of choice used in non-evolutive cervical pregnancy. Medical treatment with Methotrexate 1,5 mg/kg permits to avoid radical surgery and preserve fertility in patients with cervical pregnancy in evolution. Rezumat Sarcina ectopică cervicală reprezintă o patologie foarte gravă ce prezintă un pericol real pentru sănătatea şi viaţa femeii. Diagnosticul sarcinii cervicale este dificil, iar modalitatea tratamentului depinde de volumul hemoragiei, vîrsta gestaţioanală, viabilitatea sarcinii cervicale, localizarea sacului gestaţional şi profunzimea invaziei trofoblastice. Experienţa din ultimii ani a 54
51 obstetricienilor practicieni demonstrează succese impunătoare în tratamentul sarcinii cervicale cu păstrarea organului prin folosirea Methotrexatului. Scopul studiului prezent a fost evaluarea metodelor de diagnostic şi tratament aplicate în sarcina ectopică cervicală. Rezultatele studiului reflectă faptul că utilizarea ecografiei transvaginale în regim 3D permite un diagnostic clinic precoce al sarcinii cervicale cu intervenţie timpurie pentru evitarea complicaţiilor grave. Aspirarea vacuum manuală şi chiuretajul uterin reprezintă metodele de elecţie aplicate la pacientele cu sarcină cervicală stagnată. Tratamentul medicamentos cu Metotrexat 1,5 mg/kgc permite evitarea chirurgiei radicale şi păstrarea fertilităţii la pacientele cu sarcină cervicală în evoluţie. Actualitatea Prin sarcina cervicală se subînţelege grefarea şi evoluţia oului în canalul cervical în afara orificiului intern [4]. Durata perioadei de gestaţie şi, în ultimă instanţă, capacitatea ei de creştere, depinde de locul de implantare a embrionului. Cu cît e mai sus implantată în canalul cervical, cu atît capacitatea de creştere şi de sîngerare este mai mare [3]. Diagnosticul sarcinii cervicale este dificil, gradul dificultăţii diagnostice fiind acelaşi la diverse intervale ale perioadei de gestaţie. Tuşeul vaginal bimanul constată scurtarea porţiunii vaginale a colului uterin, ramolirea şi lărgirea segmentului superior ce trece în corpul uterin mai consistent. Dimensiunile celui din urmă nu corespund vîrstei sarcinii [5,7]. Dintre metodele instrumentale, importanţă majoră în vederea diagnosticării sarcinii cervicale şi istmicocervicale o are examinarea cu ultrasunet. În acest caz se constată colul uterin extins, acesta depăşind corpul uterin după dimensiune. Într-un şir de cazuri se reuşeşte în canalul cervical extins nu numai a vizualiza oul fetal, dar şi a înregistra activitatea cardiacă a embrionului [1,4]. Astfel, este facilitat diagnosticul precoce pentru evaluarea gravidelor cu hemoragii vaginale pe parcursul primului trimestru de graviditate. Trăsăturile ecografice, în asociere cu hemoragiile dureroase din primul trimestru, cervixul destins şi orificiul extern uşor dilatat sugerează medicului posibilitatea sarcinii ectopice cervicale [8]. Opţiunile de tratament pentru sarcinile ectopice cervicale pot fi divizate conceptual în 5 categorii: tamponament, diminuarea fluxului sanguin, excizia ţesutului trofoblastic, feticidul intraamniotic şi chimioterapia sistemică. Modalitatea tratamentului depinde de volumul hemoragiei, vîrsta gestaţioanală, viabilitatea sarcinii cervicale, localizarea sacului gestaţional şi profunzimea invaziei trofoblastice [2]. Cele două tehnici chirurgicale clasice pentru înlăturarea sarcinii cervicale sunt chiuretajul şi histerectomia. În trecut, histerectomia era unica rezolvare, mai ales datorită sîngerărilor masive care acompaniază îndepărtarea sarcinii cervicale, tergiversările în acţiuni putînd provoca moartea pacientei în urma hemoragiei. Datorită pericolului apariţiei unei hemoragii greu de controlat, au fost dezvoltate tehnici nechirurgicale. Astăzi, tratamentul chirurgical, este utilizat doar în caz de eşec al chimioterapiei sau în cazul unei urgenţe cu hemoragie masivă [3,6,9]. Experienţa din ultimii ani a obstetricienilor practicieni demonstrează succese impunătoare în tratamentul sarcinii cervicale cu păstrarea organului prin folosirea methotrexatului, care se utilizează în sarcinile cervicale neînsoţite de hemoragie. Măsurile conservative de tratament au devenit standarde de primă linie în tratamentul femeilor care îşi doresc conservarea fertilităţii. Scopul studiului prezent a fost evaluarea metodelor de diagnostic şi tratament aplicate în sarcina ectopică cervicală. Material şi metode Studiul reprezintă o cercetare retrospectivă, în cadrul căreia au fost studiate 668 fişe de observaţie a pacientelor cu sarcină ectopică, inclusiv 9 cazuri cu sarcină ectopică cervicală, internate în secţia Ginecologia aseptică a Spitalului Clinic Municipal nr.1 din municipiul Chişinău, în perioada anilor Informaţia din fişele de observaţie a fost colectată 55
52 conform unui chestionar special elaborat, care a inclus circa 30 criterii de apreciere a diferitor particularităţi şi aspecte clinico-epidemiologice ale sarcinii ectopice cervicale. Examenul obiectiv general a inclus datele despre aprecierea stării generale, tipului constituţional, caracterul pilozităţii, gradul de dezvoltare a glandelor mamare şi caracterul depunerii ţesutului celuloadipos subcutanat. De asemenea, au fost selectate din documentaţia medicală rezultatele unor investigaţii paraclinice şi de laborator, efectuate pe parcursul sarcinii. Metodele specifice obstetricale au inclus: efectuarea examenului cu valve, palparea bimanuală cu aprecierea uterului, care de obicei este,,în formă de clepsidră, determinarea localizării produsului de concepţie. Din investigaţiile efectuate, au fost selectate următoarele metode de examinare a pacientelor şi de prelucrare a datelor: examenul ultrasonografic şi ecografie Doppler; examenul histopatologic al placentei şi al pieselor postoperatorii. Starea funcţională a sistemului fetoplacentar a fost apreciată în baza examenului ecografic. Prin metoda standard au fost efectuate fetometria şi placentografia, au fost estimate starea uterului cu depistarea localizării atât a placentei, cât şi produsului de concepţie în canalul cervical. Datele obţinute au fost prelucrate computerizat, cu aplicarea setului de programe statistice Microsoft Excel. Autentificarea diferenţei valorilor studiate a fost apreciată prin determinarea criteriului t-student (cu o probabilitate mai mare de 95% (p<0,05). Rezultate proprii şi discuţii Datele din literatura de specialitate reflectă faptul că, în majoritatea cazurilor sarcina ectopică cervicală este diagnosticată o dată cu apariţia complicaţiilor, adesea însoţite de hemoragii de diferită proporţie. În cadrul studiului nostru, în 44,4% cazuri sarcina ectopică cervicală a fost depistată până la a şasea săptămână de graviditate. În alte trei cazuri (33,3%) sarcina ectopică cervicală a fost depistată la termenul de 7 8 săptămâni de graviditate şi în alte două cazuri (22,2%) sarcina ectopică cervicală a fost depistată la 9 10 săptămâni de graviditate. 33,3% din paciente au avut o hemoragie de până la 200 ml, în 33,3% cazuri hemoragia a fost între ml sânge şi în 33,3% cazuri hemoragie a depăşit 1000 ml sânge. Rezultatele analizei efectuate au determinat că, în majoritatea cazurilor sarcina ectopică cervicală s-a soluţionat prin metoda de vacuum aspiraţie (66,6%), celelalte două metode menţionate mai sus au fost utilizate în 22,2% şi respectiv 12,2% respectiv. Fig. 1. Distribuţia sarcinii ectopice cervicale în dependenţă de metoda de rezolvare a sarcinii. În studiul nostru, două paciente s-au prezentat cu sarcini ectopice cervicale în evoluţie, cu termenul de 7 săptămîni, apreciindu-se activitatea cardiacă fetală la examenul USG. În aceste cazuri s-a recurs la administrarea Metotrexatului în sacul embrionar, cu scop citostatic. Doza metotrexatului administrat a fost de 50 mg, în priză unică, cu efectuarea ulterioară a examenului 56
53 USG peste 24 ore. În toate cazurile peste 24 de ore s-a apreciat decesul produsului de concepţie. În unul din cazuri s-a întreprins tentativa de a evacua produsul de concepţie prin intermediul administrării Misoprostolului (50 mg s/l în 2 prize), care reprezintă o prostaglandină E1 sintetică şi induce atît contracţii uterine, cît şi asupra canalului cervical; şi a Mifepristonului 200 mg, care este un steroid sintetic şi blochează progesteronul, hormonul care întreţine sarcina; determină separarea placentei de endometru, înmoaie cervixul si creşte contracţiile uterine pentru a permite conţinutului uterin să fie expulzat, însă ambele tentative au eşuat. În celălalt caz, s-a administrat doar Metotrexat (50 mg) direct în produsul de concepţie şi Mifepristone 200 mg per os, într-o singură priză. Într-un final, în ambele cazuri, avînd lipsa activităţii cardiace fetale la examenul USG, s-a recurs la aspiraţia vacuum manuală a produsului de concepţie din canalul cervical. În concluzie, deşi multe tentative de tratament au fost întreprinse, tratamentul optim în cazul sarcinii ectopice cervicale rămîne discutabil. Progresul tehnico-ştiinţific înregistrat în ultimele decenii, posibilităţile depistării precoce a sarcinilor ectopice cervicale la examenul ultrasonor, au dus la îmbunătăţirea metodelor de diagnostic şi posibilitatea evitării complicaţiilor majore. Un plan de urgenţă pentru obţinerea hemostazei, aşa ca tamponada locală este de asemenea necesar, însă nu dispunem de experienţa necesară de a aplica aceste proceduri în uz cotidian. Raritatea cazurilor şi metodele utilizate în prezent nu oferă posibilitate de a face o concluzie în ceea ce priveşte eficacitatea metodei chirurgicale sau conservative. Cu toate acestea, publicaţiile apărute în literatura contemporană de specialitate, cît şi datele noastre permit de a recomanda în unele cazuri, în funcţie de evoluţia clinică a sarcinii ectopice cervicale, tratamentul conservativ cu utilizarea metotrexatului. Problema conduitei sarcinii ectopice cervicale necesită studii ulterioare mai profunde, în special în ceea ce priveşte utilizarea terapiei conservative. Concluzii 1. Utilizarea ecografiei transvaginale în regim 3D permite un diagnostic clinic precoce al sarcinii cervicale cu intervenţie timpurie pentru evitarea complicaţiilor grave. 2. Tratamentul sarcinii ectopice cervicale se poate efectua prin tehnici chirurgicale sau medicamentos. Aspirarea vacuum manuală şi chiuretajul uterin reprezintă metodele de elecţie aplicate la pacientele cu sarcină cervicală stagnată. 3. Tratamentul medicamentos cu Metotrexat 1,5 mg/kgc permite evitarea chirurgiei radicale şi păstrarea fertilităţii la pacientele cu sarcină cervicală în evoluţie. Avantajele tratamentului medicamentos constau în minimă invazivitate, scăderea ratei complicaţiilor severe, scăderea numărului de zile internare cu reducerea costurilor şi o perioadă de convalescenţă mai scurtă cu revenirea mai rapidă la locul de muncă. Bibliografie 1. Ancăr V., Ionescu C. Obstetrica. Bucureşti, 1999, nr.1, p Cardaniuc C., Surguci M., Friptu V., Mămăligă V., Ostrofeţ C. Abdomenul acut de cauză ginecologică Chişinău, p Munteanu I. Tratat de Obstetrică. Bucurețti, p Paladi Gh., Cerneţchi O. Obstetrica patologică. vol. II. Chişinău, 2007, p Rothe D. J., Birnbaum S. J. Cervical pregnancy: Diagnosis and management. Obstet. Gynecol. 1973, nr.42, p Ştermberg M., Gladun E., Friptu V., Corolcova N. Patologia sarcinii Chişinău, p Titircă L. Urgenţele medico- chirurgicale. Sinteze. Bucureşti, 1996, nr.18, p Thomsen M., Johansen F. Two cases of cervical pregnancy. Acta Obstet. Gynecol. Scand. 1961, nr.40, p
54 9. Zarabi M., Butkiewicz B. L., Mazer J. Diagnosis of cervical pregnancy by ultrasonography. J Ultrasound Med. 1983, nr.2, p FACTORI DE RISC ŞI PARTICULARITĂŢI CLINICO-EVOLUTIVE ALE SARCINII ECTOPICE CERVICALE Iulia Cotelea, Mihail Surguci, Corina Cardaniuc Catedra Obstetrică şi Ginecologie, USMF Nicolae Testemiţanu Summary Risk factors and clinical-evolutive features of ectopic cervical pregnancy Cervical ectopic pregnancy is a serious pathology that presents a real threat to the health and life of women. The aim of the study was to investigate the risk factors and clinical-evolutive features of cervical ectopic pregnancy. Our results indicate that risk factors for cervical pregnancy development include: age over 30 years, multiparity and history of spontaneous or medical abortions and uterine curettages. The most severe complications of cervical ectopic pregnancy are the massive bleedings resulting in hemorrhagic shock Rezumat Sarcina ectopică cervicală reprezintă o patologie foarte gravă ce prezintă un pericol real pentru sănătatea şi viaţa femeii. Scopul studiului prezent a fost studierea factorilor de risc şi a particularităţilor clinico-evolutive ale sarcinii ectopice cervicale. Rezultatele studiului reflectă faptul că factorii de risc pentru dezvoltarea sarcinii cervicale includ: vârsta peste 30 ani, multiparitatea, avorturile spontane sau medicale şi chiuretajele uterine în antecedente. Cele mai severe complicaţii ale sarcinii ectopice cervicale sunt reprezentate de hemoragiile masive soldate cu şoc hemoragic. Actualitatea Sarcina ectopică cervicală este reprezentată de nidarea şi dezvoltarea oului în canalul cervical, în afara orificiului intern. Atunci când sarcina se implatează la orificiul intern, placentaţia are loc în regiunea cervico istmică, dând naştere varietăţii cu acelaşi nume. Aceasta din urmă este examinată ca patologie foarte gravă ce prezintă un pericol real pentru sănătatea şi viaţa femeii [1,2,4,12,15]. Conform datelor publicate în literatura de specialitate sarcina ectopică cervicală este înregistrată în 0,15% cazuri din toate sarcinile ectopice, 3,7% din totalul sarcinilor cervicale atestându-se la pacientele cu fertilizare in vitro [3, 9, 10, 13, 14,15]. Raritatea nozologiei a determinat insuccesul oricăror studii prospective în determinarea cauzelor definitive ale acesteia. Migrarea accelerată a ovulului fertilizat prin cavitatea uterină, modificări în abilitatea endometrului de a accepta implantarea ovulului fertilizat şi afectarea canalului cervical pot fi factori contribuabili [5, 6, 7, 8]. Studiile de specialitate existente sugerează că sarcina cervicală apare mai frecvent la multipare, în caz de leziuni ale colului uterin, chiuretaje multiple şi avorturi artificiale repetate în antecedente, intervenţii chirurgicale pe uter; miom uterin, complicaţii în naşterile precedente şi perioada puerperală, constituind una dintre cele mai de temut complicaţii ale gravidităţii prin masivitatea hemoragiei care o însoţeşte [11]. Scopul studiului prezent a fost studierea factorilor de risc şi a particularităţilor clinicoevolutive ale sarcinii ectopice cervicale. 58
55 Material şi metode În scopul evidenţierii particularităţilor clinice şi aprecierea grupurilor cu risc sporit pentru sarcina ectopică cervicală au fost studiate fişele de observaţie a pacientelor cu sarcină ectopică, internate în secţia Ginecologia aseptică a Spitalului Clinic Municipal nr.1 din municipiul Chişinău, în perioada anilor Studiul reprezintă o cercetare retrospectivă, în cadrul căreia au fost utilizate o serie de metode de investigare, inclusiv selectarea datelor din investigaţia clinică a pacientelor şi investigaţiilor instrumentale, cu analiza matematică şi statistică a rezultatelor obţinute. Informaţia din fişele de observaţie a fost colectată conform unui chestionar special elaborat, care a inclus circa 30 criterii de apreciere a diferitor particularităţi şi aspecte clinicoepidemiologice ale sarcinii ectopice cervicale. Principalele date care erau preconizate pentru a fi incluse în studiu au fost datele paşaportale şi prezenţa factorilor de risc, inclusiv: examenul general al gravidelor care a inclus intervievarea standart, în rezultatul căruia au fost obţinute date referitor la vârsta gravidelor, precum şi antecedentele personale fiziologice şi patologice. Analiza antecedentelor personale fiziologice a mai inclus: vârsta la menarhă, caracterul ciclului menstrual (durata, intervalul, abundenţa, eventualele dereglări de ciclu: hipermenoree, hipomenoree, polimenoree, oligomenoree, dismenoree, etc.), debutul şi caracterul vieţii sexuale. Studiul funcţiei reproductive la gravide a mai inclus numărul de sarcini în antecedente, numărul de avorturi spontane şi artificiale, numărul de naşteri premature şi la termen. Din antecedentele personale patologice s-au selectat afecţiunile concomitente extragenitale şi ginecologice, termenul la care a fost depistată sarcina cervicală, evoluţia acesteia şi modul de rezolvare a sarcinii cervicale. O deosebită atenţie a fost acordată factorilor de risc în ceea ce priveşte apariţia şi dezvoltarea sarcinii ectopice cervicale. În special, s-a pus accentul pe evidenţierea fonului premorbid, acesta fiind considerat unul din factorii de risc de importanţă majoră, ce contribuie la debutul maladiei. Datele obţinute au fost prelucrate computerizat, cu aplicarea setului de programe statistice Microsoft Excel. Autentificarea diferenţei valorilor studiate a fost apreciată prin determinarea criteriului t-student (cu o probabilitate mai mare de 95% (p<0,05). Rezultate proprii şi discuţii Din totalul sarcinilor ectopice, sarcina ectopică cervicală constituie doar 1,3% (9 cazuri). Cota joasă a sarcinilor cervicale nu poate diminua importanţa studiului, marcat prin severitatea acestei patologii, determinate în primul rând de hemoragiile eventual masive. Vârsta medie a pacientelor cu sarcină ectopică cervicală a constituit 32,8±8,14 ani. Majoritatea cazurilor de sarcină ectopică cervicală au fost înregistrate la pacientele cu vîrsta ani 6 cazuri (66,6%). Conform datelor literaturii de specialitate, incidenţa sarcinii ectopice cervicale este mai înaltă în grupul de vârstă după 30 ani. Din analiza datelor referitor la statutul social, s-a constatat că 88,8% cazuri (8 cazuri) de sarcină ectopică cervicală au fost înregistrate la gravidele angajate în câmpul muncii, cu o cotă egală de cazuri, indiferent de modul de activitate. La gravidele neangajate în câmpul muncii a fost semnalat doar un caz de sarcină ectopică cervicală, ce constituie 11,2% din totalul de cazuri. Reieşind din rezultatele studiului, putem concluziona că sarcina ectopică cervicală poate surveni la orice femeie, în pofida statutului ocupat în societate şi a păturii sociale şi nu scoate în evidenţă unele trăsături semnificative. La apariţia sarcinii ectopice cervicale contribuie o serie de factori predispozanţi, care includ: avorturi repetate, naşteri multiple, intervenţii instrumentale asupra canalului cervical, anomalii uterine, afecţiuni ale cavităţii uterine (miomul uterin submucos, sinechii), utilizarea dispozitivelor intrauterine ( DIU ), utilizarea tehnicilor de fertilizare in vitro ( FIV) [76]. O serie de studii indică o incidenţă înaltă a chiuretajelor uterine la pacientele cu sarcină cervicală. Chiuretajul poate afecta endometrul şi preveni implantarea oului fertilizat. Inflamaţia 59
56 endometrului din cauza utilizării dispozitivelor intrauterine poate explica o incidenţă aparent crescută a nozologiei la pacientele respective. Cîteva rapoarte recente de caz de asemenea au sugerat o incidenţă crescută a sarcinilor ectopice cervicale la pacientele supuse fertilizării in vitro [76]. Rezultatle studiului nostru demonstrează că în majoritatea cazurilor sarcina ectopică cervicală se dezvoltă la gravidele multipare (77,8%), fiind în concordanţă cu datele publicate în literatura de specialitate (tab 1). Tabelul nr.1 Repartizarea a sarcinii ectopice cervicale în dependenţă de paritatea gravidei Paritatea Indici Primipară Multipară În total Absoluţi Extensivi (%) 22,2 77,8 100 În două cazuri (22,2%) din anamneza pacientelor s-a constatat până la trei gravidităţi anterioare, în alte trei cazuri (33,4%) pacientele au avut până la şase gravidităţi anterioare şi încă în două cazuri (22,2%) pacientele au avut 10 şi mai multe sarcini anterioare. În scopul aprecierii rolului avorturilor medicale şi spontane în apariţia sarcinii ectopice cervicale am analizat acest indice, rezultatele fiind prezentate în tabelul nr. 2. Tabelul nr.2 Repartizarea sarcinii ectopice cervicale în dependenţă de avorturile medicale şi spontane anterioare Indici Numărul de avorturi În anamneză nu sunt menţionate avorturi 1-2 avorturi 3-4 avorturi 5 şi mai multe avorturi Total Absoluţi Extensivi (%) 33,3 22,2 11,2 33,3 100 Rezultatele obţinute denotă faptul că majoritatea pacientelor cu sarcină ectopică cervicală au suportat mai multe avorturi, inclusiv medicale şi spontane în antecedente (66,7%). Astfel, 33,3% din paciente au suportat cinci şi mai multe avorturi. O pacientă a suportat patru avorturi, iar două gravide (22,2%) au suportat până la două avorturi în antecedente. Reieşind din cele menţionate putem constata că avorturile medicale/chiuretajele, cât şi avorturile spontane reprezintă un factor de risc în apariţia sarcinilor ectopice, inclusiv cervicale. În acelaşi timp datele din literatură menţionează faptul apariţiei sarcinilor cervicale preponderent la pacientele cu multiple avorturi/chiuretaje anterioare, fiind în concordanţă cu rezultatele obţinute în cadrul studiului prezent. Datele din literatura de specialitate reflectă faptul că, în majoritatea cazurilor sarcina ectopică cervicală este diagnosticată o dată cu apariţia complicaţiilor, adesea însoţite de hemoragii de diferită proporţie. În cadrul studiului nostru, în 44,4% cazuri sarcina ectopică cervicală a fost depistată până la a şasea săptămână de graviditate. În alte trei cazuri (33,3%) sarcina ectopică cervicală a fost depistată la termenul de 7 8 săptămâni de graviditate şi în alte două cazuri (22,2%) sarcina ectopică cervicală a fost depistată la 9 10 săptămâni de graviditate. 33,3% din paciente au avut o hemoragie de până la 200 ml, în 33,3% cazuri hemoragia a fost între ml sânge şi în 33,3% cazuri hemoragie a depăşit 1000 ml sânge. 60
57 Concluzii 1. Sarcina ectopică cervicală reprezintă o varietate rară de sarcină ectopică ( 1,3 %), dar cu consecinţe grave prin risc de histerectomie şi compromitere a fertilităţii pacientei. 2. Factorii de risc pentru dezvoltarea sarcinii cervicale includ: vârsta peste 30 ani, multiparitatea, avorturile spontane sau medicale şi chiuretajele uterine în antecedente. 3. Cele mai severe complicaţii ale sarcinii ectopice cervicale sunt reprezentate de hemoragiile masive soldate cu şoc hemoragic. Bibliografie 1. Ancăr V., Ionescu C. Obstetrica. Bucureşti, 1999, nr.1, p Hung T. H., Shau W. Y., Hsieh T. T., Hsu J. J., Soong Y. K., Jeng C. J. Prognostic factors for an unsatisfactory primary methotrexate treatment of cervical pregnancy: a quantitative review. Human Reprod. 1998, nr.13, p Jauchler G. W., Baker R. L. Cervical pregnancy. Review of the literature and a case report. Obstet. Gynecol. 1970, nr.35, p Paladi Gh., Cerneţchi O. Obstetrica patologică. vol. II. Chişinău, 2007, p Rubin I. C. Cervical pregnancy. Surg. Gynecol. Obstet., 1911, nr.13, p Rubin I. European Journal of Contraception & Reproductive Health Care, Sep. 2008, Vol. 13 nr.3, p Schneider P. Distal ectopic pregnancy. Am. J. Surg. 1946, nr.72, p Schneider P., Dreizin D. H. Cervical pregnancy. Am. J. Surg. 1957, nr.93, p Scott J. W., Diggory P. L., Edelman P. J. Management of cervical pregnancy with circumsuture and intracervical obturator. Br. Med. J. 1978, nr.1, p Su Y. N., Shih J. C., Chiu W. H., Lee C. N., Cheng W. F., Hsieh F. J. Cervical pregnancy: assessment with three dimensional power Doppler imaging and successful management with selective uterine artery embolization. Ultrasound Obstet. Gynecol. 1999, nr.14, p Titircă L. Urgenţele medico- chirurgicale. Sinteze. Bucureşti, 1996, nr.18, p Vîrtej P. Patologie ginecologică. Bucureşti, 2002, nr.5, p Werber J., Prasadarao P. R., Harris V. J.. Cervical pregnancy diagnosed by ultrasound. Radiology 1983, nr.149, p Worley K. C., Hnat M. D., Cunningham F. G.. Advanced extrauterine pregnancy: diagnostic and therapeutic challenges. Am J Obstet. Gynecol. 2008, nr.198, p Zarabi M., Butkiewicz B. L., Mazer J. Diagnosis of cervical pregnancy by ultrasonography. J Ultrasound Med. 1983, nr.2, p
58 PARTICULARITĂŢILE SARCINII ŞI NAŞTERII LA GRAVIDELE CU ANEMIE FERIPRIVĂ Irina Bologan, Constantin Burnusus, Ion Bologan, Corina Cardaniuc, Mihail Surguci Catedra Obstetrică şi Ginecologie, USMF Nicolae Testemiţanu Summary Pregnancy and delivery features in women with iron deficiency anaemia Iron deficiency anemia is one of the most serious medical problems because of its increased incidence and prevalence. According to WHO (1999), there are about 1.3 billion people suffering from iron deficiency, which means 30% of the world. The goal of this study was to study the peculiarites of pregnancy and delivery in women with iron deficiency and to formulate a strategy aimed to improve the mother and fetus health. The study is based on a research of 105 women with already-installed iron deficiency anemia. Our results show that iron deficiency is a major risk factor in development of many complications during childbirth (contraction abnormalities, uterine inertia, discoordonat labor). Rezumat Anemia feriprivă este una dintre cele mai grave probleme medicale, din cauza incidenţei şi prevalenţei crescute. Conform OMS (1999), există aproximativ 1,3 miliarde de oameni ce suferă de carenţă de fier, ceea ce costituie 30% din populaţia lumii. Scopul cercetării prezente a fost studierea particularităţilor sarcinii şi naşterii la gravidele cu anemie ferodeficitară, pentru elaborarea unei strategii moderne, orientată spre ameliorarea sănătăţii mamei şi a fătului. Studiul se bazează pe cercetarea a 105 gravide cu anemie feriprivă deja instalată. Rezultatele studiului demonstrează că deficitul de fer reprezintă un factor de risc major în dezvoltarea multor complicaţii în timpul naşterii (anomalii ale forţelor de contracţie, hipotonie uterină,travaliu discoordonat). Actualitatea Deficitul de fer este foarte răspândit, fiind depistat la fiecare a patra persoană de pe glob, cu predominarea la copii de vârstă până la 3 ani şi la femeile de vârsta reproductivă. Anemia feriprivă la gravide reprezintă o problemă actuală în medicina clinică [4,6]. Conform OMS (1998), frecvenţa anemiei la gravide variază între 21-80% în funcţie de nivelul Hb şi 49-99% conform nivelului Fierului seric. Problema deficitului de fer este relevantă nu numai în ţările cu nivel socio-economic scăzut, dar şi în ţările dezvoltate [1,5]. Aproximativ 96% din anemiile constatate în timpul sarcinii le revine celor feriprive (Pitkin RM., 1977). Conform Centrului Ştiinţifico-Practic de Sănătate Publică şi Management Sanitar din Republica Moldova, în anul 2006 frecvenţa anemiei feriprive la sfârşitul gestaţiei a constituit 46,9%. Carenţa de fier are un impact negativ nu numai asupra organismului matern, dar şi asupra stării intrauterine a fătului, care se poate solda cu avort spontan, retard de dezvoltare intrauterină. Pentru copiii născuţi de la mame cu anemie feriprivă, în perioada neonatală precoce este caracteristică o mare pierdere în greutate, aceşti copii fiind predispuşi la infecţii septico-purulente de doua ori mai des comparativ cu copiii născuţi de la mame sănătoase [3,8]. Conform datelor literatrurii de specialitate, cele mai frecvente complicaţii la gravidele cu anemie ferodeficitară sunt reprezentate de naşterile premature, insuficienţa forţelor contractile în travaliu, hemoragii hipotone [6,7]. Durata alăptării la mamele cu anemie este de 3,5 luni, în timp ce la femeile sănătoase - 6,8 luni. Potrivit datelor lui Schechtman M.M. (1987) şi Kazakova L.M. (1993), la 38% din parturientele cu anemie feriprivă se dezvoltă hipogalactia. 62
59 Scopul studiului prezent a fost evaluarea particularităţilor sarcinii şi naşterii la gravidele cu anemie ferodeficitară, pentru elaborarea unei strategii moderne, orientată spre ameliorarea sănătăţii mamei şi a fătului. Material şi metode Pentru a atinge obiectivele propuse am realizat un studiu retrospectiv în perioada anului În studiu au fost incluse 105 gravide şi copiii acestora cu anemie feriprivă, cu termenul de gestaţie de săptămâni, internate pentru naştere în cadrul Maternitatăţii municipale Nr.2 din oraşul Chişinău. Eşantionul de femei a fost ales prin selecţie aleatorie simplă. Lotul control a inclus 50 de gravide şi copiii acestora fără anemie feriprivă. Au fost cercetaţi următorii indici: vîrsta, nivelul statutului social, numărul de gestaţii şi naşteri în antecedente, indicii hematologici (Hb, IC, eritrocite), indicii antropometrici ai fătului şi complicaţiile pre, intra şi postnatale. Pentru analiza datelor au fost elaborate chestionare cu înregistrarea datelor personale şi a indicilor despre nou născut. Datele au fost colectate din fişele de observaţie a gravidelor internate în staţionar. Datele obţinute au fost prelucrate computerizat, cu aplicarea setului de programe statistice Microsoft Excel. Autentificarea diferenţei valorilor studiate a fost apreciată prin determinarea criteriului t-student (cu o probabilitate mai mare de 95% (p<0,05). Rezultate şi discuţii Vârsta medie a pacientelor cu anemie ferodeficitară a constituit 24.81±1.62 ani, în grupul de control 25.85±0.84 ani. Conform datelor obţinute, majoritatea gravidelor au fost de vârstă reproductivă (18-25 ani). Din totalitatea gravidelor cu anemie incluse în studiu, majoritatea au fost multipare 79 (75,2%), 24 din ele au prezentat anemie de grad I, 55 anemie feriprivă grad II, iar intervalul dintre naşteri în majoritatea cazurilor a fost mai mic de 3 ani. 32 gravide (30,5%) au avut în antecedente avorturi spontane sau induse, 26 de gravide au fost primipare (24,8%) cu anemie uşoară. În mod similar, în grupul control majoritatea gravidelor au fost multipare - 34 (68,0%), o treime din ele (32,0%) au avut avorturi în antecedente, iar intervalul între naşteri la majoritatea a fost mai mare de 6 ani, perioadă în care pot fi restabilite rezervele de Fier. Conform criteriilor OMS, anemia este stabilită în cazurile când valorile Hb sunt 110g/l, numărul de eritrocite < 3,5 x 10 g / l şi IC < 0,85, hematocritul<0,33. La toate gravidele atât în lotul control cît şi în cel de bază au fost studiaţi cu atenţie aceşti indici. Datele obţinute sunt prezentate în Tabelul 1. Tabelul 1 Severitatea anemiei feriprive în raport cu indicii de laborator Indicatori Anemie Gr.I Anemie Gr.II Lotul de control (n = 81) (n =24) ( n = 50) Hemoglobina g/l 99,6±4,22 85,0±0,04 128,4±3,6* Hematocrit 0,36±0,08 0,34±0,06 0,38±0,04 Eritrocite х ,3±0,17 2,9±0,20 4,4±0,09* Leucocite х ,7±1,65 8,14±1,97 8,6±1,49 * р<0,05 63
60 Astfel, majoritatea gravidelor - 81 (77,1%) au prezentat anemie hipocromă uşoară, 24 gravide (22,9%) au prezentat anemie de gravitate medie (Fig.1). 23% 77% Anemie Gr.I Anemie Gr.II Fig.1. Incidenţa anemiei feriprive la gravidele din lotul de bază La majoritatea gravidelor (97,1%) din lotul de bază naşterea a survenit la termen, la 3 gravide (2,9%) sarcina a fost supramatură. Frecvenţa complicaţiilor în timpul naşterii în dependenţă de gradul de severitatea anemiei este reprezentată în Tabelul 2. Tabelul 2 Distribuţia complicaţiilor în timpul naşterii în dependenţă de gradul de severitate al anemiei Complicaţiile în naştere Anemie Gr.I (n = 81) Anemie Gr.II (n =24) Lot control ( n = 50) Ruperea prematură a membranelor 17 (20,9%) 13 (54,2)* 11(22,0%) amniotice Declanşarea prematură a travaliului 12 (14,8%) 3 (12,5%) 5 (10,0%) Hipotonie uterină 19 (23,5%)* 11 (45,8%)* 8 (16,0%) Travaliu discoordonat 3 (3,7%) 1 (4,2%) 1 (2,0%) Tetanie uterină 1 (1,2%) 2 (8,3%) 2 (4,0%) Defect placentar 10 (12,3%)* 4 (16,7%)* 3 (6,0%) Traumatism obstetrical matern 8 (9,9%) 3 (12,5%) 4 (8,0%) * р<0,05 La naştere, anemia feriprivă a fost diagnosticată la 30 copii (28,6%) din lotul de bază: la 22 nou-născuţii (27,2%) de la mame cu anemie uşoară şi 8 nou-născuţii (33,3%) de la mame cu anemie de severitate moderată (Fig. 2.) Fig.2. Incidenţa AF la nou născuţi 64
61 Discuţii Rezultatele studiului prezent, ca şi datele literaturii de specialitate, au evidenţiat că factorii predispozanţi pentru dezvoltarea anemiei ferodeficitare includ vârsta, paritatea, nivelul socio-economic precar. Analizînd rezultatele primite şi contrapunîndu-le cu datele din literatura de specialitate s-a apreciat că tabloul clinic la pacientele cu anemie în timpul naşterii faţă de gravidele sănătoase este nefavorabil, având ca complicaţii frecvente hipotonia uterină, ruperea prematură a membranelor amniotice, declanşarea prematură a travaliului. Este important de evidenţiat că cu cât mai precoce se face profilaxia cu preparate de fier, cu atât mai favorabil este prognosticul pentru sănătatea reproductivă a femeii şi sănătatea fătului. Concluzii 1. În Republica Moldova anemia feriprivă la gravide reprezintă o problemă actuală de sănătate publică, cu o incidenţă de 41,9 %. 2. Cele mai frecvente complicaţii la gravidele cu anemie feriprivă includ ruperea prematură a membranelor amniotice, declanşarea prematură a travaliului, hipotonia uterină. 3. Frecvenţa şi gradul de severitate a anemiei feriprive în timpul sarcinii este proporţional cu numărul de gestaţii, prin urmare la gravidele multipare anemia este cu mult mai des întâlnită ca la primipare. Bibliografie 1. Corcimaru I., Friptu V., Bologan I., Peltec I. Anemiile la gravide. Elaborare metodică. Chişinau, p Ştemberg M., Gladun E., Friptu, V., Corolcova, N. Obstetrică fiziologică. Chişinău, p. 3. Ştemberg M., Gladun E., Friptu V., Corolcova N. Obstetrică practică. Chişinău, p. 4. Protocol clinic naţional,,anemia feriprivă la adulţi. Chişinău, Sokolova M, Nikonov A.P. Iron deficiency anemia in pregnant women and its management with gino-tardyferon. Ter Arkh. 2003; 75(7): Мурашко А.В., Аль-Сейкал Т.С. Железо дефицитные состояния при беременности. Гинекология. Т С Щербакова В.В., Тихая И.А. Железодефицитная анемия у беременных. Международный медицинский журнал С Давыдова Б.Г. Омаров С-М.А. Перинатальные аспекты у женщин с сочетанием гестоза и ЖДА // Материалы II российского форума «Мать и дитя» М., сентября 2000 г. - Москва, С ANALIZA INFLUENŢEI FACTORILOR NEFAVORABILI DIN PERIOADA PERINATALĂ ASUPRA NAŞTERII PREMATURILOR Alina Uşanlî, Natalia Corolcova, Victoria Raeţcaia Catedra Obstetrică şi Ginecologie, USMF,,Nicolae Testemiţanu Summary Analysis of the impact of adverse factors of the perinatal period on the birth of premature infants Among the problems of modern obstetrics, miscarriage is placed on one of the leading places. This is due to the fact that premature births are a major cause of perinatal morbidity and mortality. Premature infants are an actual problem in modern obstetrics. We studied and 65
62 analyzed 60 born alive children with different degrees of prematurity. By correlation and regression analysis were determined the groups of adverse factors contributing to the birth and the availability of the severity of the premature infant during delivery. Rezumat Printre problemele de obstetrică contemporană naşterile premature ocupă un loc principal. Acest lucru se datorează faptului că ele sunt o cauza majora de morbiditate şi mortalitate perinatala. Copii prematuri sunt o problemă actuală în obstetrică modernă. Ne-am studiat şi analizat 60 de copii născuţi vii, cu diferite grade de prematuritate. Prin corelare şi analiză de regresie au fost determinate grupuri de factori nefavorabili, care au contribuit la naşterea copiilor prematuri şi disponibilitatea de severitatea în timpul de livrare. Introducere În ultimii ani în toată lumea se înregistrează o creştere a incidenţei patologiei perinatale, care generează riscul dezvolării invalidizării copiilor [3,6,9]. După datele OMS, fiecare al 20-lea copil are unele sau altele dereglări în dezvoltare, care necesită efectuarea manevrelor medicale speciale [2,8]. Afectarea perinatală a sistemului nervos central constituie 60-80% din totalul tuturor bolilor neurologice ale perioadei de copilarie [1,5,7]. Una dintre principalele cauze ale patologiei perinatale sunt copii prematuri [4,9,7,8]. Scopul De a studia influenţa factorilor nefavorabili din perioada perinatală asupra vîrstei gestaţionale, dezvoltării prematurităţii şi gravităţii stării generale a copilului. Obiective 1. De a identifica factorii nefavorabili perioadei perinatale, care influenţează la naşterea copiilor prematuri. 2. De a identifica corelaţia dintre naşterile premature şi particularităţile anamnezei, decurgerea sarcinii şi termenul de gestaţie. 3. De a analiza starea generală copiilor prematuri. Materiale şi metode S-a efectuat analiza retrospectivă a 60 de copii prematuri, care au fost repartizaţi conform vîrstei gestaţionale şi gradului de prematuritate în 4 subgrupe: Subgrupa 1: vîrsta săptămîni, primul grad de prematuritate - 18 copii (30%); Subgrupa 2: vîrsta săptămîni, gradul II de prematuritate - 22 copii (36,7%); Subgrupa 3: vîrsta săptămîni, gradul III de prematuritate - 16 copii (26,7%); Subgrupa 4: vîrsta mai mica de 28 săptămîni, gradul IV de prematuritate - 4 copii (6,7%). Studiul dat a fost efectuat pe baza Centrului Perinatologic din Chişinău, în perioda Pentru aprecierea rezultatelor au folosit anchete ce conţineau 100 de întrebări (date generale, anamneza ginecologică şi obstetricală, antecedentele personale patologice, indicii antropometrici, scorul Apgar, caracteristicile fiziologice ale copilului, prezenţa patologiilor şi malformaţiilor congenitale). Datele acumulate în studiu au fost colectate din carnetul perinatal, din fişele de observaţia clinică a gravidelor, din fişele de observaţie a nou-născuţilor şi fişile dezvoltării nou-născuţilor. Pentru prelucrarea statistică a fost folosite tehnologii informaţionale contemporane, ca programul SPSS 20 şi Microsoft Excel
63 Rezultatele şi discuţii În grupele studiate s-a observat o relaţie directă între prematuritate şi prezenţa în anamneza gravidelor a avorturilor (rxy=0,3), iminenţei de avort spontan (rxy=0,3), infectării intrauterine a fătului (rxy=0,45), anemiei feriprive (rxy=0,3) (р < 0,05). Infecţiile suportate de către gravide în timpul sarcinii pot fi cauza avorturilor spontane (rxy=0,42); iminenţa întreruperii sacinii are o legătura strînsa cu avorturile şi infecţiile respiratorii virale acute ale pacientei (rxy=0,7) (р < 0,01). Folosirea preparatelor farmacologice în timpul sarcinii curente, iminenţa de avort precoce şi gestozele favorizează dezvoltarea patologiilor în perioada intranatală (ruperea prenatală a pungii amniotice (rxy=0,35) ). Noi am urmărit influenţa factorilor nefavorabili din perioada perinatală asupra formării vîrstei gestaţionale la copii prematuri. Rezultatele obţinute în urma studierii decurgerii sarcinii arată că stări patologice se atestă la 91% din paciente (р < 0,01). În marea majoritate a cazurilor sarcina a decurs pe fondalul AOC (anamnezei obstetricale complicate) şi insuficienţei fetoplacentare cronice, dar caracterizarea calitativă a acestor indicatori la diferiţi termini de gestaţie are diferenţe substanţiale. Avorturi habituale au fost indicate în anamneză de către pacienţi în 40% din cazuri din prima subgrupă, 51% din a doua subgrupă, 65% din a treia subgrupă şi 44% din subgrupa a patra. Dar la 31% şi 33% din cazuri din primele două grupe numărul avorturilor nu depăşeşte 2, iar în anamneza pacientelor de copii cu grad de prematuritate avansată se constata un număr mai mare de întreruperi de sarcină (37% şi 36% în subgrupele 3 şi 4 corespunzător) (р < 0,05). Printre cauzele naşterilor premature un rol important îl joaca atît numarul de ordine al sarcinii curente, cît şi sarcinile gemelare. La 43% paciente din prima subgrupă şi 33% din a doua subgrupă numărul de ordine al sarcinii nu depăşeşte cifra 3. Număr de ordine înalt al sarcinii (mai mare de 3) mai frecvent s-a constatat la paciente cu copii cu grad de prematuritate înalt din subgrupele 3 şi 4 (32% şi 41 %) (р < 0,05; р < 0,01); la 17,6% (9) din paciente cu sarcini multiple, sarcina s-a terminat cu naşterea copiilor din subgrupa a treia (р < 0,05). Cazuri repetate de avort spontan s-au inregistrat de 2 ori mai des în anamneza pacientelor cu copii cu grad de prematuritate înalt. În categoria aceasta de copii s-au înregistrat de cîteva ori mai frecvent cazuri de infectare intrauterine (25% şi 44% în subgrupele 3 şi 4 corespunzător) (р < 0,05). Sarcina curentă s-a complicat cu gestoze şi iminenţă de avort precoce de cîteva ori mai des la pacientele din subgrupa 1 şi 2. Patologia extragenitală a gravidelor constituie un procentaj impunător printre cauzele naşterilor premature din subgrupele 1 şi 2 (43,2 şi 30,4% corespunzător); cu toate că anemia feriprivă şi infecţiile respiratorii virale acute constituie 17,5 % şi 11 % dintre toate patologiile somatice ale gravidelor din prima subgrupa (Tabelul 1). Influenţa factorilor nocivi asupra decurgerii sarcinii s-a constatat de cîteva ori mai des la prematuri cu grad de prematuritate înalt 24 % (р < 0,05). Tabelul 1 Analiza comparativă a naturii şi frecvenţei patologiei extragenitale la mamele cu copii prematuri de diferită vârstă gestaţională (abs/%) Gradul de prematuritate Criteriile clinice I II III IV Pielonefrita cronică 13(7,6) 15(8,8) 6(3,5) 5(3) Anemia feriprivă 30(17,5)* 18(10,5) 11(6,4) 2(1,2) Boli respiratorii virale acute 19(11)* 9(5,2) 7(4) 1(0,6) Boli aparatului degestiv 3(1,75) 2(1,2) - 1(0,6) (enterolcolită acută) Patologia sistemului endocrin 1(0,6) 1(0,6) - - TOTAL 66(38,4)* 45(26,3) * 24(13,9) 9(5,4) Notă: * p < 0,05. 67
64 Concluzii 1. Factorii de risc pentru naşterea copiilor cu grad de prematuritate I-II sunt: sarcina repetată în număr de pînă la 3 (33,3%), avorturi habituale (pînă la 2 (10,2%), moartea antenatală a fătului (3,3%), avorturi spontane (5,7%), gestoze (34,7%) şi iminenţa de avort precoce (10%), infecţii respiratorii virale acute (16,2%), deprinderi nocive ale gestantei (10%). 2. Factorii de risc pentru naşterea copiilor cu grad de prematuritate III-IV sunt: sarcina repetată în număr mai mare de 3 (40%), avorturi habituale (mai mare de 2 (16%), avorturi spontane repetate (10%), sarcină multiplă (12%), infertilitatea secundară (3,9%) la р<0, Factorii ce determină creşterea gravităţii stării generale a prematurilor la toti termenii de gestaţie sunt: focar de infecţie cronică la gravide sau la făt (pielonefrită cronică, infecţie intrauterină), anemia gravidelor, primirea medicamentelor în timpul sarcinii. Bibliografie 1. Бронников В.А. Влияние перинатальных факторов риска на тяжесть спастических форм детских церебральных параличей // Российский вестник перинатологии и педиатрии, 2005, 3, с Гончарова О.В., Баканов М.И., Мулатов А.Г. Современные биохимические критерии диагностики перинатальных гипоксических поражений ЦНС у новорожденных детей // Российский педиатрический журнал, 2007, 4, с Зайдиева З.С., Михайлова О.И., Лукьянова Е.В. Факторы риска и основные принципы терапии угрожающих преждевременных родов // Российский медицинский журнал, 2009, том 17, 16, с Землянская Н.В. Некоторые особенности перинатальных поражений центральной нервной системы у недоношенных новорожденных // Автореф.дис.канд.мед. наук, Ростов н/д, 2006, с Aldosari M., Altuwaijri M., Husain A.M. Brain-stem auditory and visual evoked potentials in children with Krabbe disease // Clin Neurophysiol., 2004, 7, р American College of Obstetricians and Gynecologists. Assessment of risk factors for preterm birth // ACOG Practice Bulletin 31, American college of Obstetricians and Gynecologists, Washington DC, Chung M.Y. Risk factors for hemodynamicallyunrelated cystic periventricular leukomalacia in very low birth weight premature infants // J. Formos. Med. Assoc.,2005, 8, р Garcia Arias M.B. Risk factors for mortality in very low birth weight infants with respiratory distress syndrome // An Pediatr.,2005, 2, р Jon E. Tyson et al. Intensive care for extreme prematurity-moving beyond gestational age // N Engl J Med. April 17, 2008, 358(16), р
65 INCIDENŢA ANOMALIILOR CROMOZOMIALE ÎN DEPENDENŢĂ DE VÂRSTA GRAVIDEI, DIAGNOSTICUL PRE ŞI POSTNATAL ÎN REPUBLICA MOLDOVA Veaceslav Moşin, Aliona Dobrovolskaia-Catrinici, Elena Halabudenco, Victoria Sacară, Mihail Stratilă Centrul Naţional de Sănătate a Reproducerii şi Genetică Medicală Summary Incidence of age-dependent chromosomal abnormalities, pre and postnatal diagnosis in the Republic of Moldova With advanced age of the pregnant woman, the risk of pregnancy evolution and appearance of genetic malformations increases. It is therefore important to make earlier a genetic consultation as an effective and in time complex prenatal diagnosis. This study was intended for coverage of the risk of advanced age of mother in connection with pre-and postnatal data dianostics in Republic of Moldova over three years. Rezumat Cu vârsta avansată a gravidei, riscul evoluţiei unei sarcini şi apariţia malformaţiilor genetice creşte. În acest context, este important de a efectua un consult genetic precoce cât şi un diagnostic prenatal complex efectiv şi la timp. Studiul dat a fost destinat mediatizării riscului unei vârste înaintate a mamei în corelare cu datele dianosticului pre şi postnatal în Republica Moldova, pe parcursul a trei ani. Actualitatea Relaţia de intercondiţionare între starea de sănătate şi evoluţia socială în ansamblu, cu alte componente ale economiei şi calităţii vieţii, este determinată de nivelul general de dezvoltare economico-social, de standardul valorilor individuale, de gradul de cultură, şi nu în ultimul rând, de sistemul îngrijirilor de sănătate. Timp de trei decenii precedente, era considerată o raritate sarcina după 35 de ani, care necesita o monitorizare specială. Actualmente, tendinţa de a avea copil la vârsta dupa 35 ani nu mai e ceva neobişnuit şi a devenit un obicei comun. Acest fenomen, este condiţionat de numărul impunător de căsătorii la o vârstă înaintată. Multe cupluri preferă să îşi crească copii deja după ce au o anumită siguranţă financiară cu posibilitatea de ai oferi toate condiţiile necesare şi o relaţie stabilă. Începând cu anii 1970 în ţările economic dezvoltate se atestă o tendinţă de creştere a ponderii naşterilor la femei de vârsta peste 35 ani. Studiile referitoare la rata natalităţii arată, că odată cu creşterea calităţii vieţii, a crescut şi numărul gravidelor trecute de vârsta de 35 ani. De exemplu, în SUA pe parcursul ultimilor 30 ani rata naşterilor femeilor de vârsta peste 35 ani a crescut de la 5% până la 13% [1]. În Finlanda, în anul 1997, se atestau 16,7% gravide după 35 ani, iar în 2007, numărul gravidelor a crescut până la 19,2%. Un procentaj aproximativ similar s-a determinat şi în Suedia în perioada respectivă [2,3]. În Republica Moldova, în ultimii ani creşte ponderea naşterilor la femeile după 35 ani. Conform datelor Centrului Naţional de Statistică, pe parcursul anilor , din numărul total de naşteri pe republică, ponderea natalităţii la femei peste 35 ani a crescut de la 3,74% până la 7%. Acest indice s-a mărit, în special, din contul născuţilor din mediu urban. Acum câteva decenii, prevalau naşterile femeilor după 35 ani din mediul rural, iar astăzi raportul natalităţii în mediul rural şi cel urban s-a egalat. Acest fapt a condiţionat augmentarea calităţii de viaţă a femeii după 35 ani. Urbanizarea populaţiei a îmbinat condiţiile mai favorabile de trai, şi o creştere a valorilor rolului profesional în societate. A schimbat viziunea femeii de a fi mamă prin prizma oferirii unei eficacităţi, calităţi şi stabilităţi pentru viitorul său copil. Din acest 69
66 considerent este atât de importantă susţinerea femeii după 35 ani, care a hotărât sa devină mamă, prin preântâmpinarea riscurilor căuzate de sarcina târzie. Multe studii denotă riscuri minime a evoluţiei unei sarcini la femeile cu o vârstă înaintată, dacă are o stare generală de sănătate satisfăcătoare şi echilibrul psiho-emoţional stabil. Însa siguranţa conceperii unui copil sanătos, este condiţionat de mai mulţi factori: preconcepţionali - excluderea patologiilor organice, precum şi o stare satisfăcătoare a gravidei pâna la perioada sarcinei; factori prognostici - consultul genetic anticipat sarcinii, diagnosticul prenatal informativ, precum şi; factori de risc - particularităţile psiho-emoţionale şi evoluţia acestei sarcini fără complicaţii [4]. Odată cu vârsta, sistemul reproductiv al organismului femeii se epuizează, favorizând apariţia defectelor de dezvoltare a fătului, care pot apărea în prezenţa anomaliilor ale materialului genetic, anomalii morfologice ale diferitelor organe sau modificări în homeostazia biochimică a organismului, ceea ce duce la creşterea riscului de a da naştere unui copil cu anomalii cromozomiale. Defectul de dezvoltare a fătului, are un impact de perturbare a calităţii vieţii acestuia, cât şi o dezechilibrare a stării psiho-emoţionale a mamei la naşterea unui copil cu dezabilităţi, deasemenea intervine necesitatea anumitor cheltuieli bugetare din patea statului, care însă pot fi preântâmpinate şi minimizate în urma unui diagnostic prenatal la timp. Gravidelor după 35 ani, se recomandă efectuarea diagnosticului prenatal pe parcursul a trei trimestre de sarcină, pentru identificarea viciilor congenitale a fătului: a) examenul ultrasonografic, b) metode citogenetice şi cercetări la nivelul ADN-lui, c) screeningul biochimic. Termenele optime pentru diagnosticul prenatal sunt: trimestrul I de graviditate (9-11 sapt.) când poate fi efectuată biopsia corionului şi a testelor de screening serologic; trimestrul II (16-22 sapt.) când se face amniocenteza şi triplul test din sangele matern, care în corelare cu alţi parametri (ponderea, vârsta gestaţională, diabet zaharat, noxe profesionale şi obiceiurile negative etc), duc deasemenea la estimarea unui risc [5,6]. Astăzi se cunosc peste de anomalii provocate de o mutaţie sau o alterare a unei gene şi incidenţa lor creşte exponenţial odată cu avansarea vârstei gravidei după 35 ani. În bună parte, anomaliile cromozomiale survenite pe parcursul formării oului fetal sunt cauzele principale ale avortului spontan care se produce în majoritatea cazurilor (80%) în primul trimestru de sarcină. La gravidele cu vârsta între ani, incidenţa avortului spontan este de 25%, iar la ani, riscul creşte până la 51%. După vârsta de 45 ani, circa 50% din gravide sunt predispuse avortului spontan [7]. Obiectivele 1. Identificarea solicitării diagnosticului prenatal în Republica Moldova pe perioada anilor , incidenţa aberaţiilor cromozomiale. 2. Determinarea tendinţei riscurilor trisomiei 21 condiţionate de vârsta gravidei. Materiale şi metode I. Pacienţi Studiul clinic a inclus persoane, care au efectuat consultul genetic în Centrul Naţional de Sănătate a Reproducerii şi Genetică Medicală pe parcursul anilor , din acestea, au fost gravide, care au fost supuse diagnosticului prenatal neinvaziv, cât şi a celui invaziv. II. Screeningul prenatal neinvaziv: a.) ecografia sau/şi fetoscopia a fost efectuata cu ajutorul ecografului, pentru a vizualiza starea intrauterină fetală, poziţia şi vârsta gestaţională a fătului. b.) markeri biochimici din sângele gravidei, pentru a evidenţia prezenţa unor malformaţii genetice şi anomalii congenitale la făt. III. Screeningul invaziv citogenetic: 70
67 a.) amniocentezei au fost supuse gravide. Manipularea a fost efectuată sub ghidaj ecografic, transabdomenal, s-au extras 20 ml lichid amniotic pentru examenarea citogenetică. b.) biopsia de corion a fost efectuată la 59 gravide. În condiţii aseptice, sub ghidaj ecografic, transcervical, prin aspiraţia Portex s-a absorbit bioptatul din ţesutul placentar. Probele au fost extempore transportate în laborator. IV. Diagnosticul molecular-genetic După extragerea ADN-lui din leucocite, chorion şi amniocite, au fost utilizate reacţia de polimerizare în lanţ (PCR), polimorfizmul lungimelor fragmentelor de restricţie (RFLP), LD- PCR, analiza heteroduplex, electroforeză în gel poliacrilamid şi agarosa. Rezultate şi discuţii Din cele persoane consultate pe parcursul anilor în departamentul genetic a Centrului Naţional de Sănătate a Reproducerii şi Genetică Medicală, au fost maturi, copii şi gravide. Ponderea consultaţiilor genetice la femei gravide, pe parcursul a trei ani a constituit 33,7% în anul 2009, 32,8% în 2010 şi 33,5% în 2011, fapt ce demonstrează că rata investigaţiilor genetice prenatale este relativ stabilă pe parcursul ultimelor ani, cu toate că în anul 2011 au fost efectuate cu 296 consulte genetice mai multe decât în Consecutiv în ultimii trei ani, au crescut numărul consultaţiilor genetice efectuate la copii: în anul 2009, în 2010 şi în Totodată, în aceşti ani a crescut considerabil şi numărul investigaţiilor efectuate pentru cariotipare (498 în anul 2009, 613 în 2010 şi 691 în 2011), ceea ce a determinat şi creşterea numărului total a patologiilor depistate (189, 192 şi 288 respectiv). Din patologiile determinate o deosebită atenţie se acordă anomaliilor cu aberaţii cromozomiale. În anii sindromul Down a fost depistat respectiv la 57, 54 şi 46 persoane, ceea demonstrează o diminuare consecutivă a numărului cazurilor depistate, fapt atestat şi în privinţa cazurilor noi cu sindromul Turner (respectiv 15, 13 şi 12). Cu toate acestea, a crescut numarul persoanelor depistate cu sindromul Klinefelter (7 cazuri în 2011 comparativ cu câte 4 în anii 2009 şi 2010) şi cu sindromul Edwards (3 în 2011 comparativ cu câte 1 caz în anii precedenţi). Astfel, procentul ridicat al nou-născuţilor diagnosticaţi anual cu anomalii cromozomiale din care majoritate sunt cele numerice, testarea prenatală se impune ca unica metodă preventivă. Ecografia fetală la moment rămâne a fi cea mai răspândită metodă de diagnostic prenatal cu ajutorul căreea se pot descoperi modificări ale cordului, sistemului nervos, scheletului, sistemului digestiv, genito-urinar, se calculează cantitatea de lichid amniotic, şi se determină posibila existenţă a unor malformaţii congenitale. Pe parcursul anilor au fost efectuate investigaţii ecografice prenatale în care au fost depistate 39 cazuri cu malformaţii congenitale (10 în 2009, 14 în 2010 şi 15 cazuri în anul 2011). Fiind larg accesibilă, din punct de vedere cost/beneficiu, neinvazivă pentru mamă şi făt, această metodă este limitată ca posibilitate de diagnostic. Confirmarea prezenţei anomaliilor congenitale în cadrul studiului, a fost efectuat prin intermediul metodei invazive de diagnostic prenatal. Pe parcursul ultimilor trei ani, au fost efectuate amniocenteze. (Complicaţii în urma acestei metode invazive de diagnostic prenatal pe parcursul anilor nu s-au identificat). În anii 2009 şi 2010 au fost investigate câte 398 gravide, iar în anul 2011 lichidul amniotic a fost prelevat şi examinat de la 443 gravide. Aproximativ jumătate (588) din toate investigaţiile invazive au fost efectuate la gravide cu vârsta peste 35 ani. În anul 2009 intervenţiei au fost supuse 198 gravide, ceea ce a constituit 49,7%, iar în anii 2010 şi 2011 câte 169 (42,4%) şi respectiv 221 (49,9%) cazuri. În urma investigaţiilor invazive s-au depistat 34 patologii ale cariotipului, care au putut fi întrerupte după indicaţii medicale cu acordul gravidei, dintre care 27 anomalii cromozomiale au 71
68 fost numerice, ca exemplu s-au identificat prenatal 5 cazuri de trisomia 21 în anul 2009, 6 cazuri în 2010 şi 5 cazuri în anul Cu toate acestea, în perioada s-au născut 202 copii cu aberaţii cromozomiale, marea majoritate (157) fiind diagnosticaţi cu sindromul Dawn (tab.1). Tabelul 1 Aberaţiile cromozomiale numerice identificate prenatal şi postnatal în anii Patologia Diagnostic Prenatal 2009 Diagnostic Postnatal 2009 Diagnostic Prenatal 2010 Diagnostic Postnatal 2010 Diagnostic Prenatal 2011 Diagnostic Postnatal 2011 Maladia Down Sdr. Edwards Sdr. Patau Sdr. Turner Triploidii Odată ajunsă însărcinată, femeia după 35 ani, conform Ghidului Naţional de Perinatologie, este inclusă în grupul de risc şi necesită o monitorizare adiţională, care va include teste specifice pentru depistarea malformaţiilor conginetale. Screeningul include determinarea markerilor serici, teste duble, triple sau combinarea lor, determinarea nucleului transparent, investigaţii ultrasonografice suplimentare, prelevarea lichidului amniotic prin amniocenteză şi neapărat consultul la medicul genetician de la Centrul Naţional de Sănătate a Reproducerii şi Genetică Medicală. Vârsta înaintată a gravidei este deseori cauza dezvoltării unui făt cu malformaţii congenitale grave. În anul 2009 din cei nou-născuţi pe ţară, copii au fost de la mame cu vârsta după 35 ani, ce prezintă (6,9%), iar 24 din ei au fost diagnosticaţi neonatal cu trisomia 21. Totodata, în acelaşi an, prenatal au fost diagnosticaţi doar 3 copii cu această aberaţie cromozomială. Pe de altă parte, din nou-născuţi de la mame cu vârsta până la 35 ani, 33 copii au fost identificaţi neonatal cu trisomia 21 şi doar 2 gravide au fost diagnosticate prenatal. Pentru anul 2010 tabloul s-a creionat în felul următor: din totalul de nou-născuţi (7%) copii născuţi de la mame cu vârsta peste 35 ani, din aceştea, 43 copii au fost determinaţi neonatal cu trisomia 21, iar prenatal au fost diagnosticate numai 3 gravide. Din naşteri de la mame cu vârsta până la 35 ani, neonatal au fost identificaţi 20 nou-născuţi cu trisomia 21, prenatal însă, au fost diagnosticate doar 3 gravide. Probabilitatea mai mare de apariţie la copil a anomaliilor cromozomiale, precum sindromul Down (trisomia 21), este condiţionată de vârsta înaintată a mamei. Incidenţa trisomiei 21, care afectează 1 copil din 812 nou-născuţi din Republica Moldova în perioada studiului efectuat, creşte considerabil (1 copil la 85 nou-născuţi) odată cu vârsta mamei mai ales după 35 ani, conform studiului. (Tab.2). Tabelul 2 Incidenţa maladiei Down conform vârstei în Republica Moldova pe anii Vârsta maternă < 19 ani ani ani ani ani ani Risc 1 : : : : : 156 1:27 Total nou-născuţi în 2009 şi
69 La nivel mondial, statisticile demonstrează existenţa unui pericol ca 1 din 365 femei la vârsta de 35 ani, să dea naştere unui copil cu sindromul Down, în timp ce la vârsta de 40 ani, riscul creşte la 1 din 109 de femei. La 45 ani, acest risc avansează exponenţial şi se constată ca un copil din 32 poate fi afectat cu acest sindrom, iar la 49 ani incidenţa ajunge până la 1 din 11. Deşi sindromul Down reprezintă cel mai frecvent tip de anomalie cromozomială, alte binecunoscute anomalii sunt sindromul lui Edward (trisomia 18), care apare o dată la de naşteri şi sindromul Patau (trisomia 13) cu incidenţa 1: de naşteri. În Republica Moldova probabilitatea de apariţie a unui copil cu trisomia 21 la femei între ani a fost constatată mai mică (1 din 156 nou-născuţi), însă odată cu avansare în vârstă probabilitatea şi la noi în ţară este înaltă, (1 din 27 nou-născuţi la vârsta mamei între ani). Din aceast considerent, pentru inţelegerea probabilităţii cauzei anomaliei genetice, managementului situaţiei concrete, aprecierea modalităţii în care ereditatea contribuie la anomalia respectivă cât şi riscul recurenţei la persoanele înrudite, este de o importanţă complexitatea diagnosticului prenatal, ce face consilierea genetică absolut esenţială. Concluzii 1. În Republica Moldova, se atestă o creştere vădită a ponderii nou-născuţilor la femei după 35 ani, ceea ce necesită o monitorizare adecvată în prevenirea complicaţiilor caracteristice acestei vârste inclusiv prin elucidarea diagnosticului prenatal precoce al malformaţiilor cromozomiale. 2. Calitatea vieţii unei familii, care a hotărît să conceapă copil la o vârsta ce prezintă risc genetic, ca indicator integral, este proporţională cu valoarea eficacităţii unui management al diagnosticului prenatal cât şi al interesului personal de a procrea un copil sănătos. Bibliografie 1. Martin JA, Hamilton BE, Ventura SJ, Menacker F, Park MM, Sutton PD. Births: final data for Natl Vital Stat Rep 2002;51(2): Carolan M. First time mothers over 35 years: challenges for care? Birth Issues 2004; 13(3): Stakes. Parturients, births and newborns Statistical summary 30/2008. Available from: http: // 2008/tt30_08.pdf Nov.6 4. Ghidul A Naţional de Perinatologie Principii de organizare şi acordare a asistenţei perinatale, Ediţia a doua Chişinău, 2006, (31) 167 pag 5. Ghidul B National de Perinatologie Serviciul prenatal regionalizat: niveluri şi conţinut, Ediţia a doua Chişinău, 2006, (66) 201 pag 6. Managing Newborn Problems: A Guide for Doctors, Nurses and Midwies. Geneva, WHO; Paladi Gh., Gagauz O., Penina O. Îmbătrînirea populaţiei în Republica Moldova: consecinţe economice şi sociale. Chişinău, 2009, 208 pag 73
70 ACŢIUNEA NOXELOR PROFESIONALE ÎN DEZVOLTAREA RETARDULUI FETAL Corina Iliadi-Tulbure, Sergiu Malai Catedra Obstetrică şi Ginecologie FECMF, USMF Nicolae Testemiţanu Şef catedră d.h.s.m., prof.univ Olga Cerneţchi Summary The action of professional hazards in the developement of the intrauterine growth restriction (IUGR) The intrauterine growth restriction (IUGR) actually represents an important and controversial issue in obstetrics and perinatology. One of the leading causes of this pathology is the action of professional hazards, which influence the mother status and involve multiple changes in fetal intrauterine growth. A retrospective study of intrauterine growth restriction (IUGR) records of 172 patient cases aimed to appreciate the influence of professional hazards on the pathological process and the level of perinatal parameters was performed. Rezumat Retardul fetal prezintă o problemă importantă şi controversată în cadrul obstetricii şi perinatologiei. Una dintre cauzele care conduce la manifestarea patologiei date, este acţiunea noxelor profesionale, ce influenţează starea mamei şi implică multiple modificări în creşterea intrauterină a fătului. Studiul dat a fost efectuat asupra 172 de cazuri diagnosticate cu retard de dezvoltare intrauterină al fătului, în scopul de a aprecia influenţa noxelor profesionale asupra procesului patologic şi nivelului indicilor perinatali. Actualitatea Retardul de dezvoltare intrauterină (RDIU) al fătului prezintă o importanţă notorie în practica obstetricală, ocupând un loc deosebit în structura morbidităţii şi mortalităţii perinatale. Complexitatea problemei este relatată şi de multifactorialitatea etiopatogenetică a acesteia, analiza structurii cauzale a evoluţiei retardului fetal incluzând acţiunea factorilor de geneză maternă, fetală, placentară, de mediu, precum şi asocierea frecventă a acestora. După datele lui Медведев М. şi coaut. (1998), retardul fetal se manifestă mai frecvent la femeile intelectuale şi studente, probabil cauzat de surmenajul emoţional şi psihic în timpul sarcinii [6,10]. Cele mai frecvent noxe profesionale ce influenţează manifestarea retardului fetal sunt: activitatea fizică grea, substanţele chimice, temperaturile extreme, lucrul la computer etc. Tabagismul şi utilizarea drogurilor posedă o influenţă negativă asupra dezvoltării in utero al fătului [2,6,7]. Procesul de migraţie ca factor socioeconomic privează femeile de vârstă fertilă, care lucrează şi trăiesc peste hotarele ţării, de îngrijire antenatală adecvată [4]. În urma cercetărilor efectuate de către Миколайович Я. (2002), a fost determinată influenţa factorului stresogen în etiopatogenia retardului fetal, ce conduce la dezechilibrul mecanismului de adaptare în organismul femeii şi influenţează, în mod negativ, dezvoltarea fătului [11]. Despre influenţa factorului psiho-emoţional relatează Aarts M. şi coaut. (2003) şi Baschat A. şi coaut. (2007), delimitând acţiunea stresului asupra statutului psihologic al mamei şi perturbarea indicilor profilului biofizic al fătului [1,3]. Realitatea acestor enunţuri este motivată de apariţia RDIU al fătului, cu preponderenţă, la celibatare, la gestantele care nu au un loc de lucru şi un venit stabil. Gravitatea RDIU al fătului derivă atât din dificultăţile de diagnostic, cât şi din posibilităţile terapeutice limitate, care de cele mai multe ori se aplică tardiv şi incomplet, fiind importantă diagnosticarea procesului patologic în termene precoce de sarcină [5,8]. Datele literaturii de specialitate relatează despre importanţa examenului USG în diagnosticarea retardului fetal şi stabilirii proporţionalităţii creşterii lui, cu utilizarea curbelor de creştere in utero [3,9]. S-a arătat eficientă velocimetria Doppler ce permite evaluarea modificărilor 74
71 rezistenţei vasculare periferice, prin aprecierea calitativă a circulaţiei uterine, ombilicale şi cerebrale a fătului [8,10]. Scopul studiului a constituit evaluarea influenţei acţiunii noxelor profesionale în dezvoltarea retardului fetal. Material şi metode Studiul a fost efectuat asupra unui număr de 887 de cazuri cu RDIU al fătului, dintre care 172 de paciente, ceea ce a constituit 41,9%, au fost supuse acţiunii noxelor profesionale, pe parcursul întregii perioade de gestaţie. Cercetarea a fost efectuată în baza Clinicii de Obstetrică şi Ginecologie, USMF Nicolae Testemiţanu, în cadrul secţiilor de patologie a sarcinii, secţiile obstetricale, IMSP ICŞDOSMşiC şi IMSP SCM nr.1, mun. Chişinău, între Cazurile cercetate au fost divizate în 3 loturi de studiu, în funcţie de gradul de retard fetal: lotul I constituit din 92 de paciente (53,5%), cu RDIU al fătului de gradul 1 şi masa fătului cuprinsă între g; al II-lea lot reprezentat de 53 de paciente (30,8%) cu gradul 2 de retard fetal şi masa fătului între g; al III-lea lot reprezentat de 27 de gestante (15,7%) cu RDIU al fătului de gradul 3 şi ponderea fătului 2000 g. Lotul de control a prezentat 50 de gestante cu copiii cu masa 2800 g, considerată normală în funcţie de vârsta de gestaţie (VG) corespunzătoare. A fost studiată documentaţia medicală (fişa de examinare obstetricală, fişa nounăscutului), utilizate examenele paraclinice (examenul USG, velocimetria Doppler, cardiotocografia) şi metoda anchetei şi interviului care au permis a specifica unele aspecte etiopatogenetice importante. Rezultate şi discuţii Pacientele cercetate au avut vârsta cuprinsă, preponderent, între de ani (67,0% din cazuri). A fost apreciat faptul că la pacientele de peste 35 de ani (18,6% din cazuri), anamneza obstetricală a fost complicată prin întreruperi de sarcină (56,3%) şi printr-un nivel sporit al maladiilor extragenitale şi ginecologice. Primipare au fost apreciate în 109 din cazuri (63,4%) şi multipare în 63 din cazuri (36,6%). Nivelul morbidităţii materne a fost stabilit în 97 din cazuri (56,4%), fiind prezentat de următoarele nozologiile: pielonefrită (73 din cazuri 75,3%), malformaţiile congenitale de cord (68 din cazuri 70,1%), hipertensiune arterială esenţială (41 din cazuri 42,3%), infertilitate primară în anamneză (19 din cazuri 19,6%), stare după miomectomie (21 din cazuri 21,6%), cicatrice pe uter (38 din cazuri 39,2%) etc. În studiul prezent, a fost efectuată analiza comparativă a acţiunii noxelor profesionale, pe parcursul perioadei de gestaţie, în funcţie de gradele retardului fetal şi lotul de control. În medie, în 172 din cazuri de retard fetal, ceea ce a constituit 41,9%, gravidele din lotul de studiu au fost supuse acţiunii noxelor profesionale, prin comparaţie cu lotul de control (16,0%) (p<0,01). Cea mai mare pondere le-a revenit gestantelor cu gradul 3 de RDIU al fătului (p<0,01). Cea mai manifestă influenţă asupra dezvoltării retardului fetal au avut-o surmenajul psihic şi lucrul la computer prelungit (6-8 ore/zi), care au constituit, în medie 22,1% şi respectiv 27,9% vs. de lotul de control (10,0% şi 4,0% din cazuri) (p<0,01). Cea mai mare incidenţă a fost determinată, în gradul 3 de retard fetal, surmenajul psihic fiind apreciat în 44,4%, iar acţiunea lucrului la computer în 74,1% din cazuri. În gradul 2 de RDIU al fătului, a fost remarcată acţiunea preponderentă a substanţelor chimice (35,8%) şi a temperaturilor extreme (20,8%) faţă de lotul de control (4,0% şi respectiv 2,0% cazuri) (p<0,01). În cercetarea efectuată, în caz de retard fetal, au fumat anterior sarcinii 33 de gravide (19,2%). Însă o pondere crescută s-a atestat şi în lotul de control, în cadrul căruia s-au declarat fumătoare anterior sarcinii 9 femei (18,0%). Este important de menţionat că femeile diagnosticate cu RDIU al fătului erau fumătoare cu un stagiu mai îndelungat (peste ani) şi majoritatea fumau peste 8-10 ţigări pe zi. Iar în 4 din cazuri, gestantele au declarat că au fumat 75
72 pe parcursul întregii perioade de gestaţie. În această ordine de idei, considerăm că fenomenul social dat este mult mai răspândit în general decât se consideră a fi, dar din cauza atenţiei minime ce i se atribuie şi lipsei unor întrebări adecvate de ordin medico-social (atât la momentul luării la evidenţă la etapa primară, cât şi la momentul spitalizării) ceea ce ar permite depistarea lui, majoritatea gravidelor fumătoare ascund acest lucru, astfel făcând dificilă stabilirea precoce a diagnosticului de suferinţă fetală şi a originii retardului fetal. În urma intervievării minuţioase, am stabilit că 5 femei (2,9%) au consumat alcool în primele săptămâni de sarcină, toate manifestând ulterior RDIU al fătului de gradul 3. O singură gravidă cu retard fetal de gradul 2 a declarat că a utilizat de câteva ori substanţe stupefiante în timpul perioadei de gestaţie, refuzând să enunţe tipul şi apartenenţa acestora la o clasă medicamentoasă caracteristică. Din datele analizate, am stabilit că în 16,8% din cazuri, în care gestantele cu RDIU al fătului au lucrat peste hotarele ţării, dar au revenit să nască în Republica Moldova, au fost private de posibilitatea diagnosticării precoce a procesului patologic, din lipsa posibilităţii efectuării unui examen minuţios din motivul statutului de emigrant cu acte incomplete. În ceea ce priveşte influenţa statutului socio-economic şi locului de muncă (prin prisma influenţei factorului de stres) în dezvoltarea retardului fetal, studii superioare deţineau 51,7% dintre femeile cu retard fetal. Lucrul în oficiu îl îndeplineau 64 dintre gestante (37,2%), ceea ce presupune lucrul la computer o perioadă prelungută (6-8 h/zi), stresul cronic şi surmenajul îndelungat etc., ce ar putea genera modificări la nivel circulaţiei feto-placentare şi conduce la manifestarea RDIU al fătului. Pe parcursul cercetării, a fost determinată o necorespundere a parametrilor biometriei fetale cu VG. Astfel circumferinţa abdominală (CA), diametrul biparietal (DBP), lungimea femurului (LF) şi circumferinţa craniană (CC) a fătului au fost situate sub a 10-a percentilă, la corelarea datelor către curba standard de creştere in utero. CA a fost apreciată sub a 10-a percentilă în 87 din cazuri (50,6%); CC în 79 din cazuri (45,9%); DBP în 81 din cazuri (47,1%); iar LF în 73 din cazuri (42,4%). Masa estimativă fetală (MEF) s-a aflat sub percentila a 10-a în gradul 1 de retard fetal, atunci reţinerea în dezvoltarea fătului a constituit 1-2 săptămâni. La situarea MEF între a 10-a şi a 5-a percentilă, fătul a rămas în dezvoltare cu 3-4 săptămâni, ceea ce a constituit RDIU al fătului de gradul 2. Iar în gradul 3, MEF s-a situat a 3- a percentilă, decalajul de creştere constituind 4 săptămâni. La efectuarea velocimetriei Doppler, au fost determinate modificări ai indicilor velocimetrici, cu valori crescute în 73 din cazuri (42,4%), reprezentând insuficienţă circulatorie de gradul IA sau IB. Insuficienţa circulatorie de gradul II a fost determinată în 21 din cazuri (12,2%), iar cea de gradul III în 9 cazuri de retard fetal avansat. Evoluţia sarcinii s-a complicat cu: hipoxie intrauterină a fătului (11,0%), ruperea prematură a membranelor amniotice (31,4%), hipertensiune indusă de sarcină (9,9%), preeclampsie severă (8,1%), hemoragie din cauza placentei praevia (12 din cazuri), decolarea prematură a placentei normal inserate (4 din cazuri), care în majoritatea cazurilor au constituit indicaţie către finalizarea urgentă a sarcinii. În 118 din cazuri (68,5%) copiii s-au născut per vias naturalis (PVN), iar în 54 din cazuri (31,5%) prin operaţie cezariană (OC). Majoritatea copiilor (128 din cazuri 74,4%) au fost apreciaţi cu 7 puncte, în special cei extraşi prin OC. Majoritate copiilor născuţi PVN au obţinut între 4-6 puncte şi în 3 puncte (9 din cazuri 5,2%), ceea ce denotă o suferinţă mai avansată a copiilor diagnosticaţi cu retard fetal în timpul trecerii prin căile de naştere. Mortalitate perinatală nu a fost semnalată. La copiii hipotrofici de gradul 1 perioada neonatală precoce a decurs fără particularităţi. La fiecare al treilea hipotrofic de gradul 2 s-au manifestat dereglări de adaptare la viaţa extrauterină, condiţionate de imaturitatea sa morfofuncţională la VG corespunzătoare, dereglarea circulaţiei cerebrale de gradele 1-2 şi de forma icterico-anemică de gravitate moderată a bolii hemolitice. Cele mai pronunţate dereglări în procesele de adaptare au fost apreciate la copiii hipotrofici de gradul 3. Dereglarea creşterii şi alimentaţiei la aceştia s-a asociat cu semne de 76
73 hipoxie cronică, imaturitate morfofuncţională şi modificări ale circulaţiei cerebrale de gradele 2-3. La 15,1% nou-născuţi, în primele ore de viaţă s-a dezvoltat sindromul de detresă respiratorie, a fost apreciată o asimetrie a dezvoltării acestora (deficit ponderal faţă de talie, dimensiunea relativ mare a capului sau a extremităţilor prin comparaţie cu alte părţi ale corpului şi necorespunderea dimensiunii CC şi cutiei toracice). Ţinând seama de necesitatea ameliorării stării generale şi a parametrilor funcţionali, aproximativ o jumătate dintre copiii hipotrofici au fost transferaţi în secţia de reanimare şi terapie intensivă pentru îngrijiri adecvate. Ulterior aceştia au fost transferaţi în secţiile pentru nou-născuţi, având o dezvoltare pozitivă în dinamică. Concluzii Rezultatele studiului au permis determinarea influenţei acţiunii noxelor profesionale în dezvoltarea retardului fetal, ca expresie clinică a insuficienţei feto-placentare şi în manifestarea unui nivel înalt de morbiditate perinatală. Bibliografie 1. Aarts M., Vingerhoets AJ. Psychosocial factors and intrauterine fetal growth: a prospective study. J. Psychosom. Obstet. Gynaecol., 2003, no.14, pp Bada H.., Das A., Bauer C.. et al. Gestational cocaine exposure and intrauterine growth: maternal lifestyle study. Obstet. Gynecol., 2002, vol. 100, no.5, pp Baschat A., Galan H., Ross M., Gabbe S. Intrauterine growth restriction. In: Gabbe SG, Niebyl JR, Simpson JL. Obstetrics: Normal and Problem Pregnancies. 5th ed. New York, NY: Churchill Livingstone, 2007, chap Bendich A. Lifestyle and environmental factors that can adversely affect maternal nutritional status and pregnancy outcomes. In: Maternal nutrition and pregnancy outcome (Keen, C, Bendich, A. & Wilhite, C, eds.). New York, 1998, pp Carbillon L. Diagnostic du retard de croissance intra-uterine. Réalité en gynécologie et obstétrique, 2006, no.92, pp Cliver S., Goldemberg R., Cutter G. et al. The relationships among psychosocial profile, maternal size, and smoking in predicting fetal growth retardation. Obstet. Gynecol., 2002, no.80, pp Cogswell M., Weisberg P., Spong C. Cigarette smoking, alcohol use, and adverse pregnancy outcomes implications for micronutrient supplementation? J. Nutr., 2003, no.133, pp.1722s- 1731S. 8. Daikoku N., Johnson J., Graf G. et al. Patterns of intrauterine growth retardation. Obstetrics@Gynecology, 2005, no.54 (2), p Ott W., Doyle S. Ultrasonic diagnosis of altered fetal growth by use of a normal ultrasonic fetal weigth curve. Obstet Gynecol, 2002, no.78, p Медведев М., Юдина Е. Задержка внутриутробного развития плода. М. РАВУЗДПГ, Миколайович Я., Затримка розвитку плода (Патогенез, прогнозування, профiлактика i лiкування). автореферат дисертацii, Киiв, 2002, 23c. 77
74 PROGESTERONUL ÎN SARCINILE MULTIPLE Ludmila Tăutu Catedra de Obstetrică şi Ginecologie FECMF, USMF Nicolae Testemiţanu Summary Progesterone in multiple pregnancy There is no probably such an obstetrical situation like multiple pregnancy for which the premature tratament would be so vital, actual and contraversal. In the speciality literature there are no dates referring to the justified administration of progesteron in multiple pregnancy due to corionisity. To evaluate this problem we elaborated a prospective study in which we analysed 40 multiple monocorionic pregnancy and 40 dicorionic ones accompanied by imminence of preterm birth towards progesteron administration. In all cases we dosed the serum progesterone values at 20,25,30 weeks of gestation. Conclusions: 1. Progesteron administration in multiple monocorionical pregnancy with preterm birth risc is justified. We established a statistical significant dicrease of the premature births especially in gestation period. 2. In dicorionical multiple pregnancy the progesteron use in management of the imminence of preterm birth is inneficient. 3. Seric progesteron values is not predicted for prematurity in multiple pregnancy. Rezumat Nu există probabil o altă situaţie obstetricală ca sarcina multiplă pentru care tratamentul prematurităţii să fie atât de vital, actual şi contravers. În literatura de specialitate nu sunt date referitor la justificarea administrării preparatelor progesteronice în sarcinile multiple însoţite de iminenţă de naştere prematură în raport cu corionicitatea. Pentru elucidarea acestei probleme am elaborat un studiu prospectiv în care au fost analizate 40 de sarcini multiple monocorionice şi 40 sarcini multiple dicorionice în raport cu administrarea sau nu a progesteronului. Tuturor pacientelor le-a fost dozat seric acest hormon la termenul de 20, 25, 30 săptămâni de gestaţie. În concluzii: 1. Administrarea de progesteron în iminenţă de naştere prematură în cazul sarcinilor multiple monocorionice e justificată. Am constatat o reducere statistic semnificativă a prematurităţii în special în segmentul săptămâni de gestaţie. 2. În sarcinile multiple dicorionice utilizarea preparatelor progesteronice în managementul iminenţei de naştere prematură e ineficientă. 3. Valorile serice ale progesteronului nu sunt predictive în ce priveşte prematuritatea în sarcinile multiple. Actualitatea Multiplele cercetări nu au ruşit până la urmă să elucideze mecanismele complexe ce alcatuiesc lanţul patogenic al prematurităţii în ce priveşte în special sarcina multiplă. Această incompletă cunoastere a etiopatogeniei duce inevitabil la imposibilitatea elaborării şi implimentării unei prevenţii reale a naşterii premature precum şi la o ineficienţă relativă a metodelor terapeutice actuale. Prin urmare, marea majoritate a masurilor terapeutice ce vizeaza prelungirea gestatiei nu pot fi considerate net eficiente, iar cele ce vizeaza imbunatatirea prognosticului fetal nu rezolvă nici pe departe toate problemele prematurului. Conform ultimelor date (Forseca et al.,2010) administrarea de progesteron în sarcinile multiple pentru prevenirea naşterilor premature e neeficientă. Însă în nici un studiu ce a avut drept scop evidenţierea eficacităţii progesteronul în cazul sarcinilor multiple nu s-a ţinut cont de corionicitate. Sarcinile 78
75 multiple într-o proporţie de 78% sunt dicorionice, diamniotice(în această categorie fiind incluse şi sarcinile multiple după FIV), fiind prezente două placente secreţia progesteronică e asigurată suficient. Nu sunt însă studii în ce priveşte utilizarea progesteronului în sarcinile multiple monocorionice (cu o placentă). Reeşind din cele expuse mai sus noi ne-am propus să realizăm un studiu caz-martor scopul căruia a fost de a aprecia justificarea administrării progesteronului în sarcinile multiple în raport cu corionicitatea. Au fost selectate 80 paciente cu sarcini multiple ce fost internate la termenul de 20 săptămâni în cadrul ICŞDOMC sau a SCMNr1 Chişinău pe parcursul anului Pacientelor le-a fost dozat progesteronul seric la termenul de 20, 25 şi 30 săptămâni de sarcină. Acestea au fost repartizate în patru loturi de studiu în raport cu corionicitatea şi administrarea sau nu a tratamentului progesteronic: Lotul 1 a fost constituit din 20 paciente cu sarcini multiple monocorionice(monocorionicemonoamniotice şi monocorionice-diamniotice) cărora li s-a administrat progesteron între 22 şi 34 săptămâni de gestaţie. Lotul II- au fost incluse 20 pacientele cu sarcini monocorionice ce nu au urmat tratament pentru iminenţă de naştere prematură cu progesteron între 22 şi 34 săptămâni de gestaţie. Lotul III şi Lotul IV au fost formate din a câte 20 de paciente cu sarcini dicorionice-diamniotice, în cadrul lotul III pacientelor li s-a administrat tratament cu progesteron, iar pentru pacientelor din ultimul lot acest tratament nu a fost efectuat. Lotul III şi IV au fost formate atât din sarcini concepute spontan cât şi din cele asistate în proporţii egale. Tuturor pacientelor li s-a efectuat examen ultrasonografic până la 15 săptămâni de gestaţie pentru stabilirea exactă a corionicităţii şi ulterior în conformitate cu ghidurile naşionale sau la necesitate. Nici o pacientă nu a avut indicaţii pentru cerclaj pe col. Ca criterii de excludere din studiu au servit nedorinţa pacientei de a participa, cazurile cu oricare contraindicaţie de continuare a sarcinii, pacientele ce au efectuat reducere fetală. Vârsta medie a pacientelor cu sarcini monocoriale a fost de 27±3 ani, iar a celor din ultimele două loturi de 30,1±1,3 ani. După gradul de instruire nu au fost semnalate diferenţe statistic semnificative între loturi, în mediu 25% dintre paciente au fost cu studii superioare, 40% cu medii speciale, iar în 35% din cazuri pacientele au avut studii secundar profesionale. Doar o singură pacientă din lotul I avea studii medii incomplete. În cazul pacientelor din loturile II şi IV au prevalat bolnavele din mediu rural, în celelalte loturi cele din mediu urban. Toate sarcinile au decurs cu iminenţă de naştere prematură. Anemie feripriva a fost deagnosticată la 92% din pacientele cu sarcini monocoriale şi la 71% din cele dicoriale fără diferenţe semnificative între loturi. Hipertensiunea indusă de sarcină a complicat evoluţie a 37,5% din sarcinile monocorionice fiind constatate la 7 paciente din lotul I ( 35%) şi la 8 (40%) din lotul II. Această entitate nozologică a fost diagnosticată doar în 17,5% în cazul sarcinilor dicorionice, la 4 (20) paciente din lotul III şi la 3 (15%) din ultimul lot. Au fost semnalate trei cazuri de placenta previa două în primele două loturi de studiu şi un caz în lotul IV. Rata producerii progesteronului a fost determinată prin intermediul testelor imunofermentative. Astfel la termenul sarcinii de săptămâni valorile serice ale progesteronului în lotul I şi lotul III au fost cuprinse între 1490 şi 2000 nmol/l. La acelaşi termen de gestaţie în cazul pacientelor din lotul II şi lotul IV valorile progesteronului au fost semnalate a fi cuprinse între nmol/l. La termenul de gestaţie de săptămâni valoarea progesteronului seric a fost de nmol/l în cazul pacientelor supuse tratametului cu preparate de progesteron şi de nmol/l în cazul pacientelor ce nu au urmat acest tratament. 79
76 La termenul de 30 săptămâni de gestaţie pacientele ce utilizau progesteron zilnic aveau valori serice ale acestuia de nmol/l. La acelaşi termen în loturile II şi IV valorile serice ale acestui hormon erau cuprinse între intervalui de nmol/l. Am constatat că în 4 cazuri, trei dintre care semnalate în lotul IV de studiu şi unu în lotul trei contracţiile uterine au debutat în prezenţa a valori ridicate a progesteronului, în toate cazurile naşterea survenind până la 32 săptămâni de gestaţie. Prin urmare valorile acestui hormon nu pot fi predictive în cazul naşterilor premature. Acest lucru după părerea noastră se explică şi prin implicarea ponderii receptorilor progesteronici în determinismul naşterii. Cu toate astea rolul progesteronului în prevenţia naşterilor premature e incontestabil. Luând în consideraţie că jumătate din pacientele din loturile cu sarcini dicorionice au născut la termen, iar administrarea de progesteron nu a micşorat ponderea naşterilor premature considerăm că administrarea acestuia la acest contingent de paciente e nejustificată (vezi fig.1). Fig. 1. Reprezentarea grafică a termenului finisării sarcinilor multiple dicorionice în raport cu administrarea sau nu a progesteronului. Fig.2. Fig. 1. Reprezentarea grafică a termenului finisării sarcinilor multiple monocorionice în raport cu administrarea sau nu a progesteronului. 80
77 În ce priveşte loturile cu sarcini monocoriale am constatat o reducere a prematurităţii în cazul pacientelor supuse tratamentului cu progesteron începând cu 30 săptămâni de sarcină, astfel în cât au născut la termen cu 15% mai multe femei din lotul 1 faţă de cele din lotul II. Concluzii 1. Administrarea de progesteron în iminenţă de naştere prematură în cazul sarcinilor multiple monocorionice e justificată. Am constatat o reducere statistic semnificativă a prematurităţii în special în segmentul săptămâni de gestaţie. 2. În sarcinile multiple dicorionice utilizarea preparatelor progesteronice în managementul iminenţei de naştere prematură e ineficientă. 3. Valorile serice ale progesteronului nu sunt predictive în ce priveşte prematuritatea în sarcinile multiple. Bibliografie 1. Ruben J. Kuon., Shao-Qing Shi., Holger Maul et alt., Pharmacologic actions of progestins to inhibit cervical ripening and prevent delivery depend on their properties, to route of administration, and the vehicle., American Journal of Obstetrics and Gynecology., Dan Farine, MD, Toronto ON., William Robert Mundle et alt,the Use of Progesterone for Prevention of Preterm Birth., No. 202., Dodd JM, Flenady V, Cincotta R, Crowther CA. Prenatal administration of progesterone for preventing preterm birth. Cochrane Database Syst Rev Tamas Zakar, M.D., Ph.D., and Sam Mesiano, Ph.D. How Does Progesterone Relax the Uterus in Pregnancy?., The New England Journal of Medicine., march 10, Renthal NE, Chen CC, Williams KC, Gerard RD, Prange-Kiel J., Mendelson CR. mir- 200 family and targets, ZEB1 and ZEB2, modulate uterine quiescence and contractility during pregnancy and labor. Proc Natl Acad Sci U S A 2010;107: Brabletz S, Brabletz T. The ZEB/miR-200 feedback loop a motor for cellular plasticity in development and cancer?., EMBO (European Molecular Biology Organization) Rep 2010;11: Madsen G, Zakar T, Ku CY, Sanborn BM, Smith R, Mesiano S. Prostaglandins differentially modulate progesterone receptor-a and B expression in human myometrial cells: evidence for prostaglandin-induced functional progesterone withdrawal. J Clin Endocrinol Metab 2004;89: Fonseca EB, Celik E, Parra M, Singh M, Nicolaides KH. Progesterone and the risk of preterm birth among women with a short cervix. N Engl J Med 2007;357: Rouse DJ, Caritis SN, Peaceman AM, Sciscione A, Thom EA, Spong CY, et al. A trial of 17 alpha-hydroxyprogesterone caproate to prevent prematurity in twins. N Engl J Med 2007;357(5): Hui D, Liu G, Kavuma E, Hewson SA, McKay D, Hannah ME. Preterm labour and birth: a survey of clinical practice regarding use of tocolytics, antenatal corticosteroids, and progesterone. J Obstet Gynaecol Can 2007;29(2): Mackenzie R, Walker M, Armson, A, Hannah, ME. Progesterone for the prevention of preterm birth among women at increased risk: a systematic review and meta-analysis of randomized controlled trials. Am J Obstet Gynecol 2006;194(5): American College of Obstetricians and Gynecologist. Use of progesterone to reduce preterm birth: ACOG committee opinion No Obstet Gynecol 2003; 13. Goldenberg RL, Culhane JF, Iams JD, Romero R. Epidemiology and causes of preterm birth. Lancet 2008;371:
78 14. O Brien JM, Adair CD, Lewis DF, et al. Progesterone vaginal gel for the reduction of recurrent preterm birth: primary results from a randomized, double-blind, placebocontrolled trial. Ultrasound Obstet Gynecol 2007;30: Miles RA, Paulson RJ, Lobo RA, Press MF, Dahmoush L, Sauer MV. Pharmacokinetics and endometrial tissue levels of progesterone after administration by intramuscular and vaginal routes: a comparative study. Fertil Steril 1994;62: Серов В.Н., Cтражаков А.Н., Маркин С.А., Практигеское Акушерство - Руковотство для Врагей., Москва., Northen AT, Norman GS, Anderson K, et al National Institute of Child Health and Human Development (NICHD) Maternal-Fetal Medicine Units (MFMU) Network: follow-up of children exposed in utero to 17 alpha-hydroxyprogesterone caproate compared with placebo. Obstet Gynecol 2007;110: Rouse DJ, Caritis SN, Peaceman A, et al. A trial of 17 alpha-hydroxyprogesterone caproate to prevent prematurity in twins. N Engl J Med 2007;357: Martin JA, Hamilton BE, Sutton PD, et al. Centers for Disease Control and Prevention National Center for Health Statistics National Vital Statistics System births: final data for Natl Vital Stat Rep 2007;56: Мaкаров О.В., Ганковская Л.В., Бахарева И.В., Современные методы лечения при преждевременных родах., Российский Вестник Акушера-Гинеколога 2., ст , Farine D, Mundle WR, Dodd J. The use of progesterone for prevention of preterm birth. J Obstet Gynaecol Can 2008;30: Borna S, Sahabi N. Progesterone for maintenance tocolytic therapy after threatened preterm labor: a randomized controlled trial. Aust N Z J Obstet Gynaecol 2008;48: Alan Thevenet N. Tita, MD, PhD; Dwight J. Rouse, MD, MSPH Progesterone for preterm birth prevention: an evolving interventionamerican Journal of Obstetrics & Gynecology.,2009. ROLUL CERCLAJULUI COLULUI UTERIN ÎN MANAGEMENTUL SARCINILOR MULTIPLE Veaceslav Moşin, Ludmila Tăutu, Aliona Bogdan Catedra de Obstetrică şi Ginecologie FECMF, USMF Nicolae Testemiţanu Summary The role of cervical cerclage in the management of multiple pregnancy Our purpose was to determine the justification of the cervical cerclage for pacients with multiple pregnancy and sonographic shot cervix. To achieve this goal we analyzed all multiple pregnancies with cervical cerclaje that took place in the Municipal Clinical Hospital No. 1 during In this study a group with singleton pregnancies was formed. We established the incidence of cervico-istmical insufficiency in multiple pregnancy and the evolutions of this pregnancies and perinatal outcomes. We established that: 1. The cervical cerclage is justified in multiple asymptomatic pregnancies in which ultrasonographically a shortening of the uterine cervix equal or less than 25mm is determined. In case of singleton pregnancy this procedure is applied only in 15mm or less length of the cervix in an associations with miscarriage and preterm birth anamnesis. 82
79 2. The application of the cervical cerclage in multiple pregnancy avoid preterm births between weeks and so the children s with extremely low mass. Nor a multiple pregnancy in this group of study was finished less than 30 weeks. 3. All women with a complicated anamnesis due to late miscarriage or/and preterm births require a strict transvaginal ultrasonography evaluation between weeks of gestation. In multiple pregnancy this examination mast be done no matter what anamnesis the patient has. 4. Istmico-cervical insufficiency in pregnancy is approximateve 5 time higher in twin pregnancy in comparison with singletons. Rezumat Scopul studiului nostru a fost de a determina justificarea aplicării cerclajului colului uterin în cazul pacientelor cu sarcini multiple asimptomatice la care examenul ultrasonografic constată scurtarea colului uterin. În vederea realizării acestui scop au fost analizate toate sarcinile multiple supuse procedurii de cerclaj în cadrul Spitalului Municipal Nr1 pe parcursul anilor În cadrul studiului a fost format şi un lot martor constituit din sarcini monofetale. A fost determinată incidenţa insuficienţei istmico-cervicale în cazul sarcinilor gemelare, evoluţia acestor sarcini şi rezultatele perinatale opţinute. Am constatat că: 1. Cerclajul colului uterin e justificat în sarcinile multiple asimptomatice la care ultrasonografic se constată o scurtare a colului uterin mai mică sau egală cu 25mm. În cazul sarcinilor monofetale această procedură e aplicată duar pe un col de 15mm sau mai puţin în asociere cu o anamneză de avorturi tardive şi / sau naşteri premature. 2. Aplicarea cerclajului în cazul sarcinilor multiple evită prematuritatea extremă şi prin urmare copii cu o masă extrem de mică. Nici o sarcină multiplă în lotul de studiu nu s-a finisat până la 30 săptămâni. 3. Toate femeile cu anamneză complicată prin avorturi tardive şi/sau naşteri premature necesită monitorizare strictă prin ultrasonografie transvaginală între săptămâni de sarcină. În cazul sarcinilor multiple asemenea monitorizare se cere şi în apsenţa unor antecedente obstetricale patologice. 4. Incidenţa insuficienţei istmico-cervicale e de aproximativ cinci ori mai mare în cazul sarcinilor gemelare în raport cu cele monofetale. Actualitatea Prima descriere ştiinţifică a insuficienţei istmico-cervicale datează încă din 1658 fiind efectuată de Cole, Culpepper şi Rowland şi publicată în revista Practice of Physick [1]. Ulterior în 1865 este editat de către Gream în revista Lancet un alt articol consacrat acestei probleme. Au fost nevoie de 300 de ani până când profesorul de obstetrică şi ginecologie din Bombei V.Srodakar să aplice pimul cerclaj pe col uterin (1955). Cu toate astea şi în prezent problema insuficienţei istmico-cervicale şi în special tratamentul chirurgical al acesteia trezeşte contraverse. Corelaţia dintre lungimea colului uterin şi incidenţa naşterilor premature în special în trimestru doi a fost remarcată în numeroase lucrări ştiinţifice [2,3]. Cu toate astea conform datelor studiului efectuat de Hassan S., Romero R şi coaut., doar aproximativ 8% dintre pacientele ce vor naşte până la 32 săptămâni au ultrasonografic un col scurtat. Ţinem să remarcăm, că aceiaşi autori au determinat că 50% dintre pacientele la care ultrasonografic a fost depistat un col de 15 mm şi mai puţin au născut până la 32 săptămâni. Pe de altă parte însuşi difiniţia unui col ultrasonografic scurtat nu e unanimă. Astfel unii consideră o lungime a colului uterin de 25mm şi mai puţin ca fiind col scurtat şi posibilă indicaţie pentru cerclaj, iar alţii de 15mm şi mai puţin[1]. 83
80 Nu este consens nici în ce priveşte termenul până la care determinarea ultrasonografică a lungimii colului uterin ar fi predictivă pentru naşterile premature, precum şi frecvenţa cu care trebuie monotorizate ultrasonografic pacientele cu risc de prematuritate[4]. Orice dilemă întâlnită în obstetrică e şi mai accentuată în cazul sarcinilor cu risc major din care face parte şi sarcinile multple. Se consideră că cerclajul profilactic nu aduce nici un beneficiu în caz de sarcină gemelară, dar în acelaşi timp majoritatea autorilor recunosc că sunt încă puţine date pentru o concluzie difinitivă. Ridică semne de întrebare şi faptul ce subânţelegem prin cerclaj profilactic. Conform Ghidului Practic al Societăţii de Obstetrică şi Ginecologie din Canada o scurtare a colului uterin sub 25mm la o pacientă cu sarcină multiplă asimptomatică este indicaţie de cerclaj pe col. Material şi metode Luând în consideraţie cele expuse mai sus, pe parcursul anilor s-a efectuat un studiu prospectiv în care au fost incluse toate sarcinile multiple supuse cerclajului pe col în cadrul Spitalului Municipal Nr 1. În total au fost analizate 17 cazuri clinice ce au constituit Lotul I de studiu. Lotul II a fost format din 17 cazuri de sarcini monofetale diagnosticate cu insuficienţă istmico-cervicală tratate chirurgical, alese aliatoriu. Numărul de martori/caz ce caracterizează puterea statistică a studiului este de 1/1. Rezultate şi discuţii În perioada de referinţă în cadrul Spitalului Clinic Municipal Nr 1 au avut loc 347 naşteri multiple, cerclajul uterin fiind aplicat pentru 4,89% din paciente. Acest indicator depăţeţte cu mult cel semnalat în sarcinile monofetale, atât conform literaturii cât şi a datelor noastre doar aproximativ 1% din pacientele cu sarcini monofetale necesită cerclaj pentru prevenirea prematurităţii. Nu am constatat diferenţe semnificative între cele două loturi de studiu în ce priveşte vârsta pacientelor. Astfel vârsta medie a pacientelor din lotul I de studiu a fost de 31,1 ani, pacientele de fapt fiind încadrate în proporţie egală în două grupe de vârstă şi ani, nici o pacientă nu a fost mai tânără de 25 ani şi doar o singură pacientă a avut o vârstă mai mare de 35 ani. În cazul lotului II de studiu vârsta medie a fost de 29,3 ani, doar în două cazuri pacientele având o vârstă mai mică de 25 ani. Toate pacientele incluse în studiu au fost din mediu urban. După gradul de instruire dacă în cazul lotului I de studiu au prevalat pacientele cu studii superioare în proporţie de 76,4%, apoi in cel de al doile lot acestea au reprezentat doar 39,1%. Ţinem să menţionăm că în lotul I format din sarcini multiple au prevalat gemenii opţinuţi în urma aplicării metodelor de reproducere asistată 12 cazuri faţă de doar 5 cazuri concepute spontan. Anamneză ginecologică complicată a fost semnalată la toate pacientele din ambele loturi. Principalele cauze ale insuficienţei istmico-cervicale în ambele loturi au fost cele traumatice ca rezultat al avorturilor probabil cu delatări agresive, a naşterilor cu traumatizarea colului uterin, două paciente cu sarcini multiple şi trei cu monofetale au avut în antecedente naşteri premature. Anomalii de dezvoltare a uterului au fost constatate doar în lotul I de studiu, în două cazuri de sarcini multiple asistate, fiind vorba într-un caz de uter septat, iar în al doilea de uter bicorn paciente fiind supuse anterior plastiei chirurgicale. În cazul a cinci paciente cu sarcini multiple obţinute asistat cerclajul uteri a fost amplasat în lipsa oricărei din cauzele de mai sus, decizia de aplicare a cerclajului uterin datorându-se scurtării ultrasonografice a colului sub 25mm, trei paciente dintre acestea în anamneză aveau de la 1 până la 3 încercări de FIV nereuşite. 84
81 Procedura de aplicare a cerclajului pe col a fost efectuată între săptămâna a de sarcină. Toate pacientele au fost internate în secţii de patologie a sarcinii cu ore înainte de procedură fiindu-le administrat tratament antibacterian profilactic. În toate cazurile au fost efectuate examene ultrasonografice ce au determinat lungimea colului uterin. Ţinem să menţionăm că în literatură examenul ultrasonografic a colului uterin pentru pacientele cu risc de naştere prematură nu se limitează doar la determinarea lungimii ca atare a colului ci urmareşte următorii parametri: lăţimea orificiului intern a canalului cervical, gradul de prolabare dacă e cazul a membranelor amniotice în interiorul canalului, lungimea distală (vaginală a colului) şi lungimea totală a acestuia. După efectuarea procedurii de cerclaj este determinat raportul dintre distanţa de la nivelul amplasării cerclajului şi lungimea totală a colului (vezi fig.1). În toate cazurile examenul ultrasonografic a fost repetat după aplicarea cerclajului. Figura 1. Măsurătorile efectuate înainte (a) şi după aplicarea procedurii de cerclaj (b). a) 1- lăţimea orificiului intern a canalului cervical, 2- gradul de prolabare dacă e cazul a membranelor amniotice în interiorul canalului, 3- lungimea distală (vaginală a colului), 4- lungimea totală a acestuia. b) raportul dintre distanţa de la nivelul amplasării cerclajului şi lungimea totală a colului A/B Tabel 1. Rezultatele examenului baceriologic a pacientelor din grupurile de studiu. Lotul I (Sarcini multiple) Vaginoze bacteriene (Nr. absolut) 3 2 Ureoplasma sau Mycoplasma (Nr. absolut) 3 1 Chlamidia (Nr. absolut) 3 1 Insămânţări pozitive Nr. absolut(%) 9 (52,9) 4 (23,5) Lotul II (Sarcini monofetale) Pacientele cu infecţii ale tractului genital inferior au fost supuse tratamentului preoperator. Chiar şi în absenţa unei flore patogene s-a efectuat sanarea vaginului cu Metronidazol. Aplicarea cerclajului atât în lotul I cât şi în cel de al II a fost sub anestezie intravenoasă, procedura ca atare 85
82 a durat în mediu 20 min. Unii autori consideră că cu cât e mai aproape amplasat cercaljul de orificiu intern al colului uterin cu atât mai bune sunt rezultatele[8,11]. În cazul loturilor de studiu nu am constatat rezultate perinatale mai favorabile în raport cu distanţa de la orificiu intern până la firele cerclajului. Doar la două paciente din lotul doi procedura a fost efectuată la cald, în celelalte cazuri cerclajul a fost aplicat planic. Postoperator toate pacientele au respectat pe parcursul a şapte zile regim de pat, au urmat tratament antibacterian cu cefalosporine de generaţia întâia (Cefazolină sau Cefalexină), deasemenea le-a fost administrată Endometacină (inhibitor al formării de prostaglandine) şi la necesitate- pentru trei paciente - inhibitori ai canalelor de calciu (Nifidipină 1 tab de două ori pe zi). Nu s-a constatat nici o complicaţie septică, doar într-un singur caz procedura de amplasare a cerclajului a semnalat o hemoragie din colul uterin (redusă, fără a se forma hematom). În lotul I de studiu nici o sarcină multiplă nu s-a finisat până la 28 de săptămâni, ne fiind înregistrat nici un copil cu masă extrem de mică. Toate pacientele din acest lot ce au născut prematur au avut sarcini multiple concepute asistat. La termenul de săptămâni au născut patru paciente toate prin operaţie cezariană urgentă, în două cazuri în legătură cu decolarea de placentă normal inserată, la o pacientă sarcina a fost finisată pe fon de preeclampsie severă şi într-un caz s-a apelat la cezariană de urgenţă la o pacientă cu rupere prenatală a pungii amniotice, malprezentaţie fetală şi trei incercări de reproducere asistată nereuşite în antecedente. Între 34 şi 36 săptămâni au mai avut loc trei naşteri toate operative, indicaţii pentru cezariană servind malprezentaţii fetale. La termen au născut zece paciente, din ele în patru cazuri sarcina a survenit spontan, iar în şase asistat. Sarcinile spontane în două cazuri s-au finisat per vias naturalis, fiziologic, iar în două cazuri operativ în legătură cu malprezentaţii fetale. Cele şase sarcini multiple asistate ajunse la termen au fost finisate prin operaţie cezariană în patru cazuri de plan şi în două de urgenţă. În ce priveşte lotul cu sarcini monofetale deasemenea nu a fost înregistrată nici o naştere până la 28 săptămâni. În acest lot prematur au născut doar cinci paciente una la săptămâni şi altele patru după 34 săptămâni, toate naşterile premature au fost per vias naturalis. Din cele 12 paciente ce au născut la termen doar la trei s-a finisat sarcina prin operaţie cezariană în legătură cu insuficienţa forţelor de naştere, suferinţă fetală acută (cezariană urgentă) şi bazin anatomic strâmtat. Starea nou-născuţilor a fost analizată în corelaţie cu scorul Apgar. Atfel în cazul pacientelor cu sarcini multiple în asfixie gravă a fost născut un copil, în medie patru, restul fiind apreciaţi cu un scor de 7 puncte şi mai mult. În lotul II de studiu nu a fost înregistrat nici un caz de asfixie gravă, doar trei copii au fost născuţi în asfixie medie. Concluzii 1. Cerclajul colului uterin e justificat în sarcinile multiple asimptomatice la care ultrasonografic se constată o scurtare a colului uterin mai mică sau egală cu 25mm. În cazul sarcinilor monofetale această procedură e aplicată duar pe un col de 15mm sau mai puţin în asociere cu o anamneză de avorturi tardive şi / sau naşteri premature. 2. Aplicarea cerclajului în cazul sarcinilor multiple evită prematuritatea extremă şi prin urmare copii cu o masă extrem de mică. Nici o sarcină multiplă în lotul de studiu nu s-a finisat până la 30 săptămâni. 3. Toate femeile cu anamneză complicată prin avorturi tardive şi/sau naşteri premature necesită monitorizare strictă prin ultrasonografie transvaginală între săptămâni de sarcină. În cazul sarcinilor multiple asemenea monitorizare se cere şi în apsenţa unor antecedente obstetricale patologice. 4. Incidenţa insuficienţei istmico-cervicale e de aproximativ cinci ori mai mare în cazul sarcinilor gemelare în raport cu cele monofetale. 86
83 Bibliografie 1. Roberto Romero, Jimmy Espinoza, Offer Erez, Sonia Hassanb., The role of cervical cerclage in obstetric practice: Can the patient who could benefit from this procedure be identified?., American Journal of Obstetrics and Gynecology 2006., Williams M, Iams JD., Cervical length measurement and cervical cerclage to prevent preterm birth., Clin Obstet Gynecol 2004;47: Althuisius SM., The short and funneling cervix: when to use cerclage?., Curr Opin Obstet Gynecol 2005;17: Kenneth Lim, Kimberly Butt,Joan M. Crane., Ultrasonographic Cervical Length Assessment in Predicting Preterm Birth in Singleton Pregnancies., SOGC Clinical Practice Guideline., No. 257, May Szychowski JM, Owen J, Hankins G, et al.timing of mid-trimester cervical length shortening in high-risk women. Ultrasound Obstet Gynecol 2009; 33: Owen J, Yost N, Berghella V, et al. Can shortened mid-trimester cervical length predict very early spontaneous preterm birth? Am J Obstet Gynecol 2004;191: Alfirevic Z. Cerclage: we all know how to do it but can t agree when to do it. Obstet Gynecol., 2006;107: Berghella V, Odibo AO, To MS, Rust OA, Althuisius SM. Cerclage for short cervix on ultrasonography, meta-analysis of trials using individual patient-level data. Obstet Gynecol 2005;106: Spong CY. Prediction and prevention of recurrent spontaneous preterm birth. Obstet Gynecol 2007;110: Berghella V, Odibo AO, Tolosa JE. Cerclage for prevention of preterm birth in women with a short cervix found on transvaginal ultrasound: a randomized trial. Am J Obstet Gynecol 2008;191: Alfirevic Z, Heath VCF, et al. Cervical cerclage for prevention of preterm delivery in women with short cervix: randomised controlled trial. Lancet 2004;363: American College of Obstetrics and Gynecology. ACOG Practice Bulletin #56. Multiple gestation: complicated twin, triplet, and high-order multifetal pregnancy. Obstet Gynecol 2004;104: SARCINA OPRITĂ ÎN EVOLUŢIE (REVIUL LITERATURII) Luminita Mihalcean Catedra de Obstetrică şi Ginecologie USMF Nicolae Testemiţanu Summary Pregnancy stopped in evolution: medical and social risk factors (Revew of literature) This review will briefly summarize the current knowledge on pregnancy stopped in evolution until 22 weeks at women with this pathology and value the medical and social factors which can lead to stop in evolution the product of conception. Rezumat Articolul reprezinză revista literaturii de specialitate în care este descrisă sarcina oprită în evoluţie până la termenul de 22 de săptămâni şi aprecierea factorilor medicali şi sociali ce pot duce la oprirea în evoluţie a produsului de concepţie. 87
84 Una din problemele obstetricii contemporane este sarcina oprită în evoluţie, care reprezintă moartea intrauterină a produsului de concepţie până la 22 de săptămâni. Oprirea în evoluţie a sarcinii este una din eşecurile evoluţiei sarcinii şi de rând cu micşorarea natalităţii şi creşterea numărului de avorturi, această patologie reprezintă una din formele de pierderi reproductive. Se consideră, în general, că procentul sarcinii oprite în evoluţie variază între 10 şi 15% din numărul total de naşteri [1]. În Republica Moldova actualmente se constată o tendinţă de creştere a numărului sarcinilor stagnate. Sarcina se poate opri în dezvoltare în perioada embrionară (până la termenul de 12 săptămâni), sau în perioada fetală (ultimele două trimestre ale sarcinii). După recomandările unor şcoli anglo-saxone şi conform normelor OMS, limita inferioară a viabilităţii fetale, deci a naşterii, este de 500 g sau termenul de săptămâni de gestaţie, deci expulsia fătului mort după 22 de săptămâni se consideră naştere [14, 15, 20]. Astăzi sunt descrişi în literatură multipli factori ce determină această cpmplicaţie a sarcinii, fiecare din ei posedând o rată variată în raport de studiul efectuat. Ei acţionează prin mecanisme diverse, unele singulare, altele asociate. În esenţă, oprirea în dezvoltare a oului fetal are loc din cauza lipsei de adaptare locală sau biologică generală a organismului matern la condiţiile create de sarcină datorate elementelor patologice concepţionale sau celor survenite în viaţa embrionară, care duc la moartea sau alterarea produsului de concepţie. În linii mari, pentru ca o sarcină să evolueze normal trebuie ca celulele sexuale să fie normale; mucoasa uterină şi uterul să fie transformate în vederea realizării nidaţiei; adaptarea uterină biologică şi mecanică la prezenţa produsului de concepţie să se facă fiziologic; să existe o dezvoltare normală a embrionului şi placentei; procesele corelative neurohormonale să nu fie dereglate [2]. Orice factori din mediul intern sau din cel extern care produc alterări ale acestor condiţii, de altfel, mult schematizate, pot condiţiona întreruperea cursului normal al sarcinii. Mai este cunoscut şi faptul că riscul de a se opri în dezvoltare o sarcină se micşorează de la 12,5% la termenul de 5-6 săptămâni până la 1% după 14 săptămâni [3]. Ştiinţa se dezvoltă în mod vertiginos şi cercetările ştiinţifice se axează preponderent pe factorii biologici şi sociali, ce condiţionează mortalitatea produsului de concepţie in utero. 1) Factorii biologici a) Anomaliile materialului genetic. Atât literatura demografică (relativ săracă în acest aspect), cât şi literatura epidemiologică identifică anomaliile cromozomiale şi genetice drept factori principali responsabili de mortalitatea intrauterină pe parcursul primului trimestru al sarcinii, aceste aberaţii fiind cel mai frecvent incompatibile cu dezvoltarea ulterioară a fătului [5, 9]. Conform datelor din literatura de specialitate, 50-60% din decesele letale survenite pe parcursul primului trimestru de sarcină sunt cauzate de anomaliile cromozomiale şi cu cât moartea produsului de concepţie este mai precoce, cu atât mai frecvent se depistează aceste anomalii (până la 90%) [3]. Cel mai frecvent se întâlneşte trisomia autosomală (30-35% cazuri), după ea urmează triploidia şi monosomia x. Tri- şi tetraploidia se întâlnesc destul de frecvent, dar, din motiv că ele rapid duc la moartea oului fetal, ele foarte rar sunt identificate la feţii avortaţi. Restructurarea sturcturii cromozomilor, aşa cum ar fi translocarea şi inversia, se depistează numai în 1,5% cazuri, dar ele au un rol foarte important în oprirea în evoluţie a sarcinii. Anomaliile cromozomiale congenitale alcătuiesc doar 5,6% din numărul total de mutaţii, restul revenind mutaţiilor de novo, apărute în gameţii părinţilor, cauzate de factorii exogeni şi endogeni (fumatul, preparate medicamentoase, infecţii virale, dereglări metabolice aşa ca diabetul zaharat ş.a.) [10]. Studiul genetic a evidenţiat aşa-numitele gene cu predispoziţie, care reprezintă alele funcţional slăbite responsabile de apariţia mutaţiilor genetice; fie că este vorba de spermatozoid, 88
85 fie că de ovul, determină crearea un produs de concepţie neviabil, care este apoi expulzat cu sau fără malformaţii [11, 12]. b) Alţi factori biologici. Printre alţi factori biologici care pot influienţa negativ evoluţia sarcinii sunt: vârsta, anamneza eredo-colaterală, maladiile somatice ale mamei, sexul fătului, gemelaritatea, anomaliile de dezvoltare ale uterului (tab. 1) [3, 13]. Tabelul1 Factorii etiologici ai sarcinii oprite în evoluţie Anomalii cromozomiale (vârsta mamei > 35 ani Maladii endocrine Anomalii de dezvoltare ale uterului Infecţii Substanţe chimice Trisomia/sindrom Down Triploidia şi tetraploidia Monosomia x (sindromul Şereşevski Turner) Translocarea (ereditar) Diabetul zaharat, hipotireoza, insuficienţa corpului galben, sindromul ovarelor polichistice Uter bicorn, septul corpului şi canalului cervical. Aderenţe intrauterine (sindromul Asherman) Malaria, citomegalovirus, toxoplasma, Salmonella typhi, Brucella, Mycoplasma hominis, Chlamidia trachomatis, Ureaplasma urealyticum Tutunul, substanţe folosite pentru anestezia endotroheală, mercurul, benzolul, dizolvanţii, etil, oxidul de etilen, formaldehida, pesticidele, plumbul, cadmiul. Stuart Campbally and Ash. Monga, 2003 Vârsta şi paritatea mamei sunt două criterii clasice ce au fost studiate drept cauze determinante ale mortalităţii produsului de concepţie încă în 1938 de Yerushalmy [14]. La vârsta de de ani riscul sarcinii oprite în evoluţie este foarte mic (11 cazuri la 1000). Acest risc se dublează la vârsta de de ani. [1] Harvey Risch et al (1988) relevă o creştere de 6 ori a riscului de oprire în dezvoltare a sarcinii la femeile care au depăşit vârsta de 40 de ani comparativ cu cele de de ani. Această argumentare se explică în parte prin efectul nemijlocit al vârstei asupra îmbătrânirii capitalului reproductiv al femeii şi prin acumularea diverşilor factori patologici de risc, condiţionaţi de morbiditate. Riscul este mai mare la femeile tinere (până la 18 ani), dar studiile în acest aspect sunt incomplete. [1] Riscul mortalităţii produsului de concepţie este uşor crescut la primipare, deviază axa pe verticală la cele cu 2-3 sarcini şi creşte considerabil la femeile cu mai mult de 3 sarcini în anamneză. [15] După alte studii, riscul se multiplică cu 2 începând cu a 6-a sarcină [14]. Diferenţa riscurilor între sarcinile de ordinul 1 şi cele de ordinul 2 şi 3 nu este întotdeauna evidentă [1]. Totodată, riscul opririi în evoluţie a sarcinii creşte în cazul femeilor primipare trecute de vârsta de 40 de ani. * Intervalul între sarcini. Programele de planificare a familiei au invocat o formă în U a riscurilor asociate în funcţie de distanţa dintre sarcini: riscuri crescute pentru intervaluri mai mici de 9 luni [16] şi 6 luni (10,9 p contra 5,5 p pentru intervalul de luni) [1] sau, din contra, mai mult de 60 de luni. În primul caz mărirea probabilităţii de oprire în dezvoltare a sarcinii se explică prin faptul că sarcinile repetate în intervale scurte de timp nu permit revenirea organismului matern la o stare fizică adecvată [17]. În al doilea caz, o hipofecundabilitate sau o incapacitate endocrină relativă a mamei influenţează negativ evoluţia normală a sarcinii. * Sarcini oprite în evoluţie în anamneză. După unii autori [3], riscul decesului produsului de concepţie se ridică la 20-25% după a III-a sarcină, dacă una din sarcinile anterioare s-a finisat 89
86 cu moartea intrauterină a fătului. Mai recent [1], s-a observat un risc de deces fetal multiplicat cu 2 la termenele de de săptămâni de sarcină la femeile care au avut în anamneză un făt mort şi multiplicat cu 4 la femeile care au avut în anamneză 2 feţi morţi, comparativ cu femeile cu anamneză neagravată. Decesele repetate ale feţilor în sarcini succesive pot fi considerate drept o manifestare a variabilităţii inter-individuale de a concepe şi de a duce sarcina până la sfârşit. * Avorturi medicale în antecedente. Studiile efectuate în ţările unde avortul medical este legalizat au arătat că nu există o legătură directă ce ar demonstra creşterea riscului morţii fetale la femei cu avorturi medicale în anamneză [10] prin metode puţin traumatice. Acesta nu este valabil şi pentru cazurile în care avortul a fost efectuat brutal, cu lezarea corpului sau colului uterin, fapt ce poate duce la deformarea cavităţii uterului, insuficienţei istmico-cervicale. În ţările în care întreruperea sarcinii este interzisă, recurgerea la avort criminal antrenează şi riscuri infecţioase care pot avea şi un rol important asupra vieţii genezice ulterioare a femeii. * Maladiile somatice ale mamei. O importanţă deosebită se acordă patologiei endocrine ce variază între 30-78% (tab.2) [23]. Indiferent de geneză, în final se realizează prin insuficienţa corpului galben gestaţional şi hipoprogesteronemie ce determină imposibilitatea transformării gravidare a endometrului. Rezultatele multiplelor cercetări după Mesceriova (2000), Sedelinicova (2000) au demonstrat că în 21-32% sarcina stagnată este cauzată de hiperandrogenie. Testosteronul, având efect de micşorare a funcţiei contractile a uterului, contribuie la reţinerea fătului în uter de la 2 până la 8 săptămâni de gestaţie [6, 7]. Diabetul zaharat, bine echilibrat este cauza a 7% din oprirea în evoluţie a sarcinii între de săptămâni. Nu trebuie neglijate nici infecţiile acute sau cronice ale mamei. Infecţia virală (cu citomegolovirus, herpes, adenovirus, virusul gripei, rubeolei) traversează bariera placentară, infectează fătul şi duce la activarea sistemului de histocompatibilitate, provoacând imunoagresie [4, 18, 19]. Infecţia bacteriană (cu micoplasme, ureoplasme, chlamidii, gonococi, treponeme, streptococi din grupul B, toxoplasme, listerii) activează citochinele cu efect citotoxic şi imunodepresie locală. [20] După datele mai multor autori [8,25, 26], oprirea în evoluţie a sarcinii este determinată mai mult de infecţia urogenitală mixtă, care frecvent decurge latent, ceea ce face dificilă depistarea ei precoce. În urma infectării locale a endometrului are loc activarea reacţiilor imune locale, ceea ce poate condiţiona dereglarea proceselor de implantare, invazie şi dezvoltare a corionului şi la oprirea în evoluţie a sarcinii în cazul survenirii ei pe fondul unei endometrite cronice. Geneza imunologică evidenţiază 5 categorii de dereglări imunologice: 1. HLA incompatibilitatea condiţionează lipsa creşterii şi diviziunii celulelor placentare şi ulterior moartea lor. [22] 2. Sindromul antifosfolipidic se elaborează auto- AC şi se fixează pe fosfolipidele membranelor celulare, ducând la dereglări în sistemul de hemostază şi la formarea trombilor în sistemul utero-placentar. [21] 3. Răspunsul autoimun al componentelor nucleare ale celulelor sexuale nemijlocit acţionează auto- AC la distrugerea organitelor la făt. [4] 4. Auto- AC antispermali ce se formează atât la femei cât şi la bărbaţi. Se întâlnesc la 10% din cuplurile sterile. [4] 5. Activarea Lf cu fenotip CD 56 apar AC antihormoni şi antineurotransmiţători, are loc activarea killerilor proprii. [4] Malformaţiile uterine, prezente la 0,1% femei provoacă avorturi spontane în 25% cazuri [1]. Hipertensiunea arterială indusă de sarcină, precclampsia şi eclampsia rămân şi în prezent cauze majore de deces fetal şi perinatal. [24] 90
87 * Sexul. Potrivit unei anchete efectuată de către OMS în mai multe ţări referitor la cauzele mortalităţii perinatale (OMS, 1978), rolul sexului fătului asupra mortalităţii fetale rămâne incert, rezultatele variind de la o ţară la alta. Unii autori presupun că în cazul decesului fetal după 16 săptămâni predomină feţii de sex masculin. În caz de mortalitate fetală până la 15 săptămâni este greu de apreciat raportul dintre sexe, din motive tehnice sau din motiv că în cazul monosomiei x (17) se identifică un făt de sex masculin. În ultimul caz se cere şi examenul genetic al fătului. * Gemelaritatea. Sarcina multiplă este însoţită frecvent de riscul unei prematurităţi şi hipotrofie, de asemenea şi de un nivel înalt al mortalităţii fetale. [27] În ultimul timp, datorită progresului tehnico-ştiinţific în domeniul medicinei a crescut numărul de sarcini multiple în urma inseminării artificiale şi in vitro. John Kiely (1990) în cazul sarcinilor multiple relevă un nivel al mortalităţii fetale de 3 ori superior celui în cazul sarcinii monofetale. În aceeaşi măsură, un studiu al opririi în dezvoltare a sarcinii în cazul sarcinii gemelare efectuat în Germania, 1994, arată un risc crescut de 4 ori comparativ cu cel din sarcina monofetală (ONS, 1995). Structura placentei este unul din factorii ce contribuie la creşterea mortalităţii fetale, o placentă monocorială într-o sarcină gemelară creşte riscul decesului in utero sau al malformaţiilor. 2) Factorii sociali O importanţă mare au factorii sociali. * Statutul de emigrant, cultura şi grup social. Diverse studii pun în evidenţă o incidenţă crescută a sarcinii oprite în evoluţie în Franţa la femeile originare din Magreb, Germania, la femeile pakistaneze, din Statele Unite, la femeile negroide [1]. Una din explicaţii ar fi apartenenţa la pături sociale defavorizate. Altă ipoteză ar fi nivelul cultural al individului, valorile şi normele diferite ce ţin de sănătate, percepţia copilului ca parte componentă a familiei. După unii autori, originea geografică sau etnia este un indicator mai mult sau mai puţin precis pentru a indica posibilitatea comportamentelor diferite. Ei sunt de părerea că, amestecul interetnic în creştere al populaţiei şi migraţia masivă face ca noţiunile tradiţionale de categorii etnice să-şi piardă înţelesul de-a lungul timpului [3]. Alţi cercetători, însă, afirmă că în plus faţă de factorii genetici, persoanele cu un fundament etnic similar împărtăşesc caracteristici culturale, nutriţionale, ambienale, economice şi sociale care influenţează evoluţia multor maladii, inclusiv evoluţia sarcinii [5]. * Gradul de instruire a mamei. Gradul de instruire a mamei este un indicator al capacităţii sale comportamentale şi de a respecta o igienă satisfăcătoare de până la sarcină şi în timpul ei [1]. Unii autori [29] găsesc o corelaţie directă între gradul de instruire şi incidenţa crescută a sarcinii oprite în evoluţie de la 30 până la 80%, pe când studiul efectuat de William Taylor, care a analizat mortalitatea fetală de la termenul de 16 săptămâni de sarcină, nu a relevat nici o relaţie semnificativă între nivelul de instruire al mamei şi influenţa lui asupra termenului sarcinii oprite în evoluţie. Pe de altă parte, Carlson et al., 1999; Gourbin, 2002 arată o legătură directă între aceşti doi factori şi demonstrează că riscul mortalităţii fetale creşte simţitor pe parcursul trimestrului II de sarcină la femeile cu nivel scăzut de instruire. * Clasa socială. Foarte frecvent, constituite în baza categoriilor profesionale (Germania, Finlanda), clasele sociale au influenţat indicii sarcinii oprite în evoluţie alături de alte caracteristici, cum ar fi: nivelul instruirii şi profesia exersată permit a conchide despre mediul material şi comportamentul sanitar al femeilor. Anglia, prima ţară unde s-a constituit acest tip de clasă socială, analizează acest fenomen diferenţiat, pornind de la caracteristicile tatălui, în special în cazul copiilor născuţi în afara căsătoriei. În Finlanda, un studiu efectuat de către Heminski (1980) ce cuprindea anii 1973 şi 1975 a pus în evidenţă un risc de mortalitate fetală până la 21 de săptămâni de gestaţie de 5,9 p la 1000, pe când în clasa formată din muncitori fără studii este 8,5 p la 1000 (riscul relativ este de 1,5). Prin urmare, apartenenţa la un grup social defavorizat reprezintă un risc pentru făt. Mecanismul 91
88 însă nu este elucidat până la capăt: se datorează aceasta dificultăţilor financiare şi intelectuale, este vorba de lipsa accesului la îngrijire medicală? * Profesia mamei. De la mijlocul secolului al XX-lea influenţa muncii feminine asupra evoluţiei sarcinii s-a modificat drept consecinţă a schimbărilor radicale în structura profesiilor exersate. Existenţa dispoziţiilor legale ce protejează mama pe parcursul sarcinii permite unei femei angajate să beneficieze de unele drepturi şi de o informare mai amplă referitor la supravegherea perinatală [1]. În ceea ce ţine de profesie, datele aduse la cunoştinţă (declaraţii imprecise etc.) nu permit a evalua corect riscurile. Evident este faptul că sunt supuse unui risc mai mare femeile care activează într-un mediu cu grad înalt de responsabilitate, stres, postură înaltă. Aici un rol important îl au traumatismele de diferit gen [2]. Traumatismul fizic accidental direct poate determina oprirea în evoluţie a sarcinii prin hemoragii uterine, dezlipiri placentare, şoc. Mai important este însă traumatismul minor, continuu, de obicei profesional ( de exemplu, trepidaţiile), care poate duce la opriri repetate în evoluţie a sarcinii. Traumatismul psihic poate fi cauzat de un stres acut sau cronic. Cel acut este declanşat de emoţia puternică (acţiune nervoasă directă, declanşarea de secreţie brutală de hormoni ocitotici, de mediatori chimici ca noradrenalina, iar stresul cronic este un adevărat reflex condiţionat, declanşat de cauze psihoafective, nu deplin reflectate conştient. * Substanţele toxice şi mediul profesional. Influenţa substanţelor toxice asupra sănătăţii reproductive a început să fie în atenţia ştiinţei după descoperirea (în 1961) a rolului talidomidei în geneza malformaţiilor congenitale. Aceste substanţe pot altera sistemul reproductiv al mamei (sau tatălui) ori să aibă efecte teratogene sau mutagene manifestate prin malformaţii congenitale, oprirea în evoluţie a sarcinii şi avorturi spontane. În studiile care pun în evidenţă dependenţa opririi în evoluţie a sarcinii până la 21 de săptămâni din cauza expunerii la produse toxice într-un mediu profesional, se menţionează că femeile care lucrează în mediul spitalicesc constituie un grup cu risc crescut de oprire în dezvoltare a sarcinii; ele fiind expuse la două substanţe identificate ca posibili factori ai sarcinii stagnate: antineoplasticele, responsabile de stagnarea sarcinii pe parcursul primului trimestru de sarcină şi oxidul de etil (mai cunoscut sub denumirea de eter) cu un risc de deces fetal crescut de 130% pentru primul preparat şi de 60% pentru al doilea. [30] Mai multe studii pun în evidenţă efectele nocive ale solvenţilor organici, aşa ca toluenul, efectul unimomentan fiind mai accentuat decât la o expunere mai îndelungată. El acţionează nefrotoxic la mamă, ceea ce poate duce la hipertensiune şi la afectarea secundară a fătului. Expunerea mai îndelungată contribuie la sumarea efectelor, de exemplu, la pictori, şi ca urmare, poate fi afectat aparatul reproductiv masculin însoţit şi de efecte mutagene în spermatogeneză [1]. Alte substanţe toxice clasificate la noxe profesionale pot fi: saturnismul, hidrargirismul, benzolismul, intoxicaţiile cu droguri halucinante, intoxicaţii cu sulfură de carbon etc. Intoxicaţiile exogene acţionează prin intoxicarea directă a oului, alterarea procesului de morfogeneză placentară, malformaţii, tulburări de circulaţie utero-placentară sau alte tulburări ale organismului matern. Pot fi întâlnite şi alte situaţii de risc frecvente sau excepţionale. Sunt foarte bine cunoscute riscurile mutaţiilor genetice în cazul expunerii fătului la acţiunea razelor X: ele sunt maximale la începutul sarcinii, în perioada de embriogeneză, pe parcursul căreia are loc organogeneza. Dacă a fost efectuată o radiografie şi sarcina încă nu a fost diagnosticată, este indicat a evalua doza de radiaţie X căreia a fost expusă femeia. Putem preciza aici totuşi că riscurile sunt minime în cazul unei radiografii simple. În situaţii excepţionale, ce implică o iradiere masivă a fătului (explozia atomică din Hiroshima, accidentul nuclear de la Cernobâl) riscul opririi în evoluţie a sarcinii până la termenul de 21 de săptămâni creşte simţitor (Zeenhardt et Aurengo, 2000; Nashenko et 92
89 al., 2001). Luând în consideraţie faptul că aceste efecte apar în cazul expunerii la doze mari de radiaţie, este dificil totuşi de a fixa o doză minimă de la care s-ar putea spune că radiaţiile pot deveni terotogene sau cauza un deces in utero. Încă până în prezent evaluarea genetică a consecinţelor catastrofei de la Cernobâl rămâne o problemă nerezolvată. Pentru soluţionarea ei au fost iniţiate un şir de investigaţii în această direcţie. Astfel, în comun cu Centrul Ştiinţifico-Practic de Epidemiologie şi Igienă sunt studiate consecinţele tardive ale iradierii radioactive a participanţilor la lichidarea catastrofei de la Cernobâl. Se fac cercetări (citogenetice şi molecular genetice privind afectarea aparatului ereditar al lichidatorilor şi copiilor lor, predispunerea lor pentru maladii cromozomiale, influenţa factorilor dizem-briogenetici asupra dezvoltării descendenţilor acestor oameni. Rezultatele preventive demonstrează o legătură directă dintre acţiunea factorilor radianţi şi creşterea riscurilor de apariţie a malformaţiilor congenitale, aberaţiilor cromozomiale incompatibile cu viaţa ce duc la decesul in utero a procesului de concepţie şi a mortalităţii şi morbidităţii perinatale.[9] Medicamentele. Medicamentele administrate iraţional la diferite perioade de sarcină pot acţiona nociv asupra produsului de concepţie, ceea ce poate duce la oprirea în evoluţie a sarcinii. [31] Pentru unele medicamente cu acţiune antimicrobiană reacţiile adverse antiembrionale sau fetale sunt încă insuficient cercetate. În primul trimestru (perioada de embriogeneză) administrarea unor medicamente antimicrobiene este urmată de riscul apariţiei unei malformaţii incompatibile cu viaţa produsului de concepţie. Pirimetadina, antagonist al acidului folic, utilizată în tratamentul toxoplasmozei, poate determina moartea produsului de concepţie, avortul sau malformaţiile. Trimetoprimul care intră în compoziţia Co-trimoxazolului este un teratogen potenţial şi nu se administrează în primul trimestru, fiind tot un antagonist al acidului folic. Tetraciclinele pot cauza malformaţii congenitale scheletice. Cu prudenţă trebuie administrate în trimestrul I şi sulfamidele, unii specialişti susţinând că produc tulburări ale embriogenezei. 3) Factorii comportamentali La acest capitol se poate vorbi despre dietele extenuante, tabagismul şi consumul exagerat de alcool. * Alimentaţia duc la carenţe alimentare ce pot condiţiona oprirea în evoluţie a sarcinii fie prin denutriţie generală, fie prin lipsa de elemente energetice biocatalitice sau neofotmatoare imposibil de sintetizat de organismul matern. Acestea sunt acizi aminaţi de tipul cistină, triptofan, substanţe lipidice, ca acidul linoleic (vitamina F), a cărei absenţă produce experimental o topire a mucoasei uterine şi a placentei, vitamina E a cărei deficienţă produce întreruperea sarcinii cu resorbţia embrionului, vitaminele C, A, B, acidul folic, care prin deficit pot produce alterări sau malformaţii ale oului, insuficienţele minerale ca deficienţa de iod [1] etc. * Tabagismul. Consumul tutunului este unul din factorii ce pot cauza hematoame retroplacentare sau placenta praevia, fapt ce poate duce ocazional la deces fetal. Aceasta se explică prin acţiunea nicotinei şi monoxidului de carbon asupra diminuării fluxului sanguin la nivelul placentei, fapt ce cauzează hipoxia. Acest risc este apoi compensat prin hipertrofia placentei, putând, astfel, să se producă o inserţie a ei pe o arie prea mare. * Alcoolismul. Despre o relaţie directă dintre mortalitatea produsului de concepţie şi consumul de alcool pe parcursul sarcinii se relatează în mai multe studii (Harlap şi Shino, 1980) ceea ce poate duce la formarea unui hematom retroplacentar (Kaminski et al., 1976; Little et al., 1986). Din acest scurt reviu de literatură reiese că produsul de concepţie se poate opri opri în dezvoltare în orice perioadă de evoluţie a sa sub influienţa factorilor unici sau multipli ce acţionează până la sarcină sau pe parcursul ei. 93
90 Astfel, elucidarea factorilor care determină sau predispun către moartea produsului de concepţie, a complicaţiilor sarcinii, ce pot potenţia acţiunea nefavorabilă a altor factori vor permite stabilirea unei dependenţe între frecvenţa complicării sarcinii cu diverse patologii şi stoparea în dezvoltare a sarcinii. Aşa dar, interpretarea adecvată a gradului de risc pentru oprirea în evoluţie a sarcinii în fiecare caz concret, precum şi alcătuirea unui algoritm de conduită a femeilor cu sarcină stagnată în anamneză ar putea contribui la diminuarea incidenţei sarcinii oprite în evoluţie. Bibliografie 1. Gourbin Catherine. La mortalité foetale // Les déterminants de la fécondité, Vol. II, capitol 32, 2000, p Luca Vasile, Avortul complicaţii majore, Bucureşti, 1999, p Кэмпбели Стюарт и Монга Эш., Патология ранних сроков беременности // Гинекология от десяти учителей., М., 2003, р Bennett W.A., Lagoo-Deenadaylan S., Whitwoth N.S. et al. // Am. J. Reprod. Imunol. Vol. 41, Nr. 1, 1999, p Boué Joëll et Leridon Henri, 1971., La mortalité intra-utérine d origine chromosomique, Population, vol. 26, n. 1, p Мещерякова А.В. Иммунологические аспекты неразвивающейся беременности первого триместра: Дис канд. мед. наук. 2000, р Сeдельникова В.М., Привычная потеря беременности., М., 2000, р Симакова М.Г., Смирнова В.С., Дурова А.А., Овечко-Филлипова Л.Н., Клиника, диагностика и лечение внутриутробной инфекции. // Акушерство и гинекология. М., Медицина., 4,1995, р Gladun E., Probleme actuale şi posibilităţi de diagnostic medico-genetic // Buletin de perinatologie, nr. 2, 2000, p Милованов А.П., Радзинский В.Е., Балтовская М.Н., Серябряков С.Н., Назимова С.В., Маршицкая М.И., Мустафа Мухамед-Мухамед, Липовенко Л.Н., Обернихин С.С., Роль микроокружения в жизнеобеспечении эмбриона человека / Резюме., р. 15. http: // 11. Воскресенская С.В. etc., Пренатальная диагностика хромосомной патологии плода в группе беременных старше 35 лет / Акушерство и Гинекология., 5,2002, р Vladoreanu Radu, Ancăr Eduard. Screening-ul serologic în anomaliile genetice fetale şi defectele de tub neural // Infomedica., Nr. 3,1993, p Федорина Т.А. etc. Морфологические критерии патогенетических вариантов неуточненных абортов // Акушерство и Гинекология, http: // 14. Bross Dean S. Et Shapiro Sam, 1982., Direct and indirect association of five factors with infant mortality, American Journal of Epidemiology, vol. 115, n 0 1, p Alexander Sophie et keikse Marc J.N.C., 1989., Formal risk scoring during pregnancy, in: Jain Chalmers, Murray Enkin et Marc Klirse (éd.), Effective care in pragnancy and childbirth, vol. 1: Pregnancy, p , Oxford, Oxford University Press, p Research on reproductive health at WHO: biennial report , World Bank Special Programme of Research, Developpement and Research Training in Human Reproduction, Geneva, 2002, p Bréart Gérard, 1996., Prématurité spontanée, prematurité induite, in: Godelieve Masuy- Stroobant, Cathrine Gourbin et Pierre Buekens (éd.), Santé et mortalité des enfants en Europe. Inégalité sociales d hier et d aujourd hui, p Louvain-la-Neuve, Academia-Btuylant, L Harmattan, p
91 18. Серов В.Н. и др., Цитомегаловирисная инфекция в патологии беременности и плода // Акушерство и Гинекология, 6, 1997, р Сигуа Ди., Перинатальные исходы после перенесения матерью гриппозной инфекции // Акушерство и Гинекология, 6,2002, р Белокриницкая Т.Е., Витковский Ю.А., Цитокины в системе мать-плод при синдроме задержки развития плода // Акушерство и Гинекология, 5,1999, р Surcel L.V. etc., Sindromul antifosfolipidic implicaţiile sale obstetricale // Clujul Medical, V. 73, 1,2000, p Alexander Sophie, Stanwell-Smith Rosalind, Buekens Pierre et Keirse Mark J.N.C., 1989, Biochemical assessment of fetal well-being, in: Jain Chalmers, Murray Enkin et Marc Keirse (éd.) Effective care in pregnancy and childbirth, vol. 1: Pregnancy, p , Oxford, Oxford University Press, p V. Friptu, I. Bologan, O. Popuşoi, V. Baltag, L. Catrinici, T. Belousova, Diabetul zaharat şi sarcina, Chişinău, 2002, p Boutroy M.J., 1995., L enfant de mère hypertendue, in: Alain Treisser et Bernard Blanc (dir.), 25 es Journées nationales de la Société française de médecine périnatale. Paris, 1995, p , Paris, Arnette Blackwell, p Дурова А.А., Симакова М.Г., Смирнова В.С., Этиология и патогенез внутриутробной инфекции. // Акушерство и Гинекология. М., Медицина. 6, 1995, р Патрушева Е.Н., Евсюкова И.И., Башмакова М.А., Савичева А.М., Последствия внутриутробного инфицирования ребенка хлaмидиями. // Российский вестник перинатологии и педиатрии. 4,1993, р Boulot P., Dechaud H., Giacalone P.L., Pereira M., Hedon B., Montoya F. et Molenat F., 1995.,Réduction embrionnaire et grossesse triples, in: Alain Treisser et Bernard Blanc (dir.) 25 es Journées nationales de la Société française de médecine périnatale, Paris, 1995, p , Paris, Arnett Blackwell, p Alan Guttmacher Institute, 1999., Sharing responsibility: women, society and abortion worldwide., New York, Alan Guttmacher Institute, p Axelsson Gösta, 1984, Selection bias in studies of spontaneous abortion among occupational groups, Journal of Occupational Medecine, vol. 26, p Baker Edward L., 1994, A review of recent research on health efects of human occupational exposure to organic solvents, Journal of Occupational Medicine, vol. 36 n 0 10, p Gh. Paladi, U. Topor, O. Cerniţchi., Medicamentele şi sarcina, Chişinău, 2000, p MANAGEMENTUL NAŞTERII ÎN PREZENTAŢIE PELVINĂ Tatiana Savin, Natalia Bursacovschi, Victor Ciobanu Catedra Obstetrică şi Ginecologie FECMF, USMF N. Testemiţanu Summary Management of breech delivery Objective: To evaluate management of breech delivery. Study design: The article presents the results of an retrospective study based on the analysis of 202 obstetric records from all breech pregnancies delivered in the 1-st and 2-nd maternity wards of the Scientific Research Institute of Mother and Child Health Care in the year 2011 ( ). Conclusions: According to the retrospective study, the overall breech presentation rate in the Scientific Research Institute of Mother and Child Health Care was 3,85 %. Breech presentation is encountered more frequently in primigravidas (65,8 %), however parity doesn t represent criterion of the evaluation of management in labor with breech presentation. Estimated fetal weight 3500g is the cut-off 95
92 point for cesarean section (88%). The overall cesarean section rate was 78%. Planned C- section compared with planned vaginal birth for singleton term breech presentation is associated with a decrease in perinatal morbidity and mortality with a modest increase in maternal morbidity. Rezumat Scopul: Evaluarea managementului naşterii în prezentaţie pelvină. Designul studiului: Studiul a fost orientat asupra analizei retrospective a 202 fişe medicale la pacientele diagnosticate cu sarcină în prezentaţie pelvină ce au născut în secţia obstetricală 1-2 a IMSPICŞDOSMşiC or.chişinău pe o perioadă de 1 an ( ). Concluzii: Incidenţa prezentaţiei pelvine în IMSP ICŞDOSM şi C în cadrul studiului retrospectiv a constituit 3,85%. Prezentaţia pelvină este întîlnită mai frecvent la nulipare (65,8 %), paritatea însă nu reprezintă un criteriu de evaluare a managementului naşterii în prezentaţie pelvină. Masa probabilă a fătului 3500g constituie limita începînd cu care se indică finisarea sarcinii în prezentaţie pelvină prin operaţie cezariană (88%). Rata operaţiei cezariene la sarcina în prezentaţie pelvină a constituit 78%. În cadrul prezentaţiei pelvine monofetale la termen operaţia cezariană programată, în comparaţie cu naşterea per vias naturalis programată, reduce rata mortalităţii şi morbidităţii perinatale cu creşterea neînsemată a morbidităţii materne. Introducere Managementul naşterii în prezentaţie pelvină, atît la termen cît şi pretermen, rămîne discutabil şi în secolul XXI. Mulţi cercetători în studiile lor, au demonstrat că mortalitatea şi morbiditatea perinatală la prezentaţie pelvină, indiferent de vîrsta gestaţională, este mai înaltă în comparaţie cu cea din prezentaţia craniană [2]. Astfel, incidenţa naşterii feţilor pe cale naturală cu scorul Apgar jos la naştere este semnificativ mai mare, iar mortalitatea perinatală în prezentaţie pelvină este de 5 ori mai înaltă în comparaţie cu cea în prezentaţie craniană. În legătură cu aceasta la prezentaţie pelvină au fost semnificativ lărgite indicaţiile către naşterea prin operaţie cezariană la prezentaţie pelvină. În prezentaţia pelvină, conform literaturii de specialitate, incidenţa operaţiei cezariene variază între 45 şi 83 % [18]. Totodată, incidenţa crescută a operaţiei cezariene măreşte riscul apariţiei complicaţiilor materne. Astăzi, uterul cicatriceal postcezarian reprezintă o indicaţie principală pentru operaţie cezariană repetată. Sarcina pe fon de uter cicatriceal frecvent se complică cu iminenţă de naştere prematură, insuficienţa cicatricei, insuficienţa feto-placentară etc.[15, 18]. O mare parte din autori atribuie naşterea în prezentaţie pelvină către cea patologică, iar gravidele - la grupa cu risc înalt [19]. Scopul Scopul studiului nostru a fost evaluarea managementului naşterilor în prezentaţie pelvină înregistrate in clinica IMSP ICŞDOSM şi C pe parcursul anului Pentru realizarea scopului s-au trasat următoarele obiective: Evaluarea ponderii prezentaţiei pelvine şi conduitei naşterii în cadrul IMSPICȘDOSMşiC pe parcursul anului 2011; Influenţa parităţii asupra managementului naşterii în prezentaţie pelvină; Conduita naşterii în prezentaţie pelvină în dependenţă de masa probabilă a fătului; Determinarea ratei operaţiei cezariene în IMSP ICŞDOSM şi C; Elucidarea impactului operaţiei cezariene programate asupra mortalităţii/morbidităţii perinatale şi morbidităţii materne în comparaţie cu naşterea per vias naturalis în prezentaţie pelvină conform ultimelor studii randomizate. 96
93 Per vias naturalis (n = 7) Operaţie cezariană (n = 1 ) Per vias naturalis (n = 8 ) Operaţie cezariană (n = 11 ) Per vias naturalis (n = 30 ) Operaţie cezariană electivă (n = 44 ) Operaţie cezariană planată (n = 16 ) Operaţie cezariană urgentă (n = 85) Material şi metode de investigare Studiul a fost orientat asupra analizei retrospective a 202 fişe medicale a pacientelor cu sarcina în prezentaţie pelvină, ce au născut în secţia obstetricală 1-2 a IMSP ICŞDOSM şi C or.chişinău pe o perioadă de 1 an ( ). Designul studiului este reprezentat în Fig. 1 N total de fişe (n = 202) Naştere prematură (n = 27) Naştere la termen s. (n = 175) s. (n = 8) s. (n = 19) Operaţie cezariană (n = 145) Fig. 1 Designul studiului Criteriile de includere: Gravide cu vîrsta gestaţională săptămîni de amenoree Sarcina monofetală în prezentaţie pelvină Criteriile de excludere: Gravide cu vîrsta gestaţională mai mică de 26 săptămîni de amenoree Sarcina multiplă Sarcina în prezentaţie craniană, oblică, transversă, prezentaţii craniene deflectate La toate gravide au fost studiate datele anamnezei, complicaţiile gravidităţii, naşterii şi perioadei postpartum, la fel ca şi starea sănătăţii nou-născuţilor în perioada neonatală. Termenul gestaţiei a fost determinat după prima zi a ultimei menstruaţii, data primei mişcări a fătului, luarea timpurie la evidenţă, datele examenului obstetrical extern şi USG-ei. Evaluarea paraclinică s-a efectuat conform unui program de cercetare clinică amplă, realizat în secţiile patologia gravidelor VII (patologia inflamatorie asociată sarcinii), III (patologia generală), IV (patologia cardio-vasculară asociată sarcinii), secţia obstetricală 1-2 a IMSP ICŞDOSM şi C. Pe lîngă metodele tradiţionale de evaluare a stării intrauterine a fătului (auscultarea BCF, evaluarea caracterului activităţii de mişcare a fătului), la toate pacientele a fost efectuată cardiotocografia. 97
94 Analiza datelor a fost realizată utilizând programul modulelor acestui program. EXCEL cu ajutorul funcţiilor şi Rezultate şi discuţii Incidenţa prezentaţiei pelvine raportată la numărul total de naşteri a constituit 3,85% (202 cazuri din 5247 de naşteri). Se poate remarca faptul că procentul corelează cu datele din literatura de specialitate (3-4 % cazuri) [15]. Conform datelor lui Grigorean A.G. şi co. prezentaţia fesieră se întîlneşte mai frecvent (63,2-68%), mai rar fiind întîlnite prezentaţia pelvină mixtă (20,6-23,4%) şi prezentaţia podalică (11,4-13,4%) [19]. În cadrul studiului nostru din toate prezentaţiile pelvine prezentaţia fesieră a fost remarcată în 30,2 % cazuri, podalică în 20,8%, prezentaţie pelvină mixtă 49 %. Conduita naşterii în prezentaţia pelvină poate fi menajată în dependenţă de mai mulţi factori. Printre acestea pot fi enumeraţi: Tipul prezentaţiei pelvine; Masa probabilă a fătului şi starea lui funcţională; Dimensiunule bazinului; Eficacitatea activităţii contractile a uterului; Termenul sarcinii; Vîrsta gravidei; Anamneza obstetricală; Paritatea; Maturitatea colului uterin; Gradul de deflexie a capuşorului fătului; Ruperea prenatală de membrane. Incidenţa prezentaţiei pelvine scade o dată cu progresarea vîrstei gestaţionale. Conform datelor literaturii, la termenul de sarcină săptămîni, prezentaţia pelvină se întîlneşte în % cazuri iar la termenul săptămîni. 3-4% cazuri [15,19]. Conform părerii aceluiaşi grup de autori (Grigorean A.G.) prezentaţia pelvină se întîlneşte de 2 ori mai frecvent la multipare în comparaţie cu nulipare [19], pe cînd conform datelor lui Paladi Gh.şi co. prezentaţia pelvină se întîlneşte mai frecvent la nulipare [15]. Rezultatele studiului nostru coincid cu datele lui Paladi Gh. şi co., constituind 65,8 %. Pînă în prezent nu există date care ar confirma că naşterea în prezentaţie pelvină per vias naturalis la primipare este asociată cu morbiditate şi mortalitate perinatală crescută, şi dacă rezultatele perinatale depind de paritate [2]. Deşi unii autori corelează nuliparitatea cu risc înalt al consecinţelor nefaste, o mare parte a datelor literaturii contemporane sugerează păreri contradictorii, care asociază multiparitatea cu mortalitate perinatală înaltă. Minogue M. a demonstrat că mortalitatea perinatală în prezentaţia pelvină legată de hemoragie intracraniană posttraumatică se întîlneşte atît la nulipare cît şi la multipare [13]. Astfel, paritatea nu reprezintă un criteriu de evaluare a managementului naşterii în prezentaţie pelvină [2,13]. După părerea mai multor autori morbiditatea perinatală crescută se asociază cu prezentaţia podalică [14,17]. Posibilitatea apariţiei complicaţiilor, precum ar fi prolapsul cordului şi compresia căpuşorului, este crescută atunci cînd cel puţin un femur este în extensie. Naşterea la parturientele cu prezentaţie podalică se consideră a fi prin operaţie cezariană [2,17]. Gimovsky and co. au efectuat un studiu randomizat, conform căruia nu a fost evidenţiată o corelaţie între prezentaţia pelvină mixtă şi rezultatele perinatale joase [8]. În cadrul studiului nostru metoda electivă de finisare sarcinii în prezentaţie podalică a fost prin operaţie cezariană. Astfel, din 42 de sarcini în prezentaţie podalică 76,5% au fost finisate prin operaţie cezariană, şi doar în 23,5% - per vias naturalis. Naşterea în prezentaţie pelvină a fătului macrosom este asociată cu riscul crescut apariţiei dificultăţii în degajarea capuşorului neconfigurat. Dacă masa probabilă a fătului este mai mare de 98
95 3500g. (după datele diferitor autori), operaţia cezariană este indicată chiar în cazul dacă parturienta a avut în antecedente naşteri a feţilor macrosomi în prezentaţie craniană. Luînd în consideraţie faptul că feţii succesivi adesea au masa la naştere mai mare decît cei precedenţi, operaţie cezariană în aceste circumstanţe este de elecţie [2, 3]. Studiul retrospectiv efectuat de către Fortnei şi co., în cadrul căruia au fost analizate de naşteri în prezentaţie pelvină din 86 spitale din diferite părţi ale lumii, a demonstrat că morbiditatea perinatală a fost semnificativ crescută în naşteri cu masa feţilor > 3500 g., indiferent de modul prezentaţiei pelvine [6]. Diferiţi cercetători au propus diferite limite ale masei probabile a fătului, la care este indicată operaţia cezariană. Figurează cifrele ca 3500g., 3600g., 3800g., 4000g., şi chiar 4500 g. [1,2,5,6]. În tentativă de a determina limita de siguranţă, a fost stabilit ca începînd cu 3600 g. se va indica efectuarea operaţiei cezariene, chiar dacă dimensiunile pelvisului sunt adecvate [2]. Conform protocolului clinic standardizat instituţional a centrului perinatal de nivelul III IMSP ICŞDOSM şi C, cînd masa probabilă a fătului se estimează a fi > 3500g., se indică finisarea sarcinii prin operaţie cezariană [5]. În cadrul studiului retrospectiv efectuat în clinică, cu masa mai mare de 3500 g s-au născut 51 nou-născuţi (25,2%), la 88% dintre care sarcina s-a finisat prin operaţie cezariană şi doar în 12% cazuri per vias naturalis. O problemă aparte reprezintă subaprecierea masei probabile a fătului, des întîlnită în cazul feţilor macrosomi. Măsurările ultrasonografice ale diametrului biparietal cu scopul aprecierii masei probabile a fătului mai frecvent sunt eronate în cazul prezentaţiei pelvine în comparaţie cu cea craniană, acest fapt fiind legat de mobilitatea capuşorului la fundul uterului [2]. Conform studiului, pe parcursul anului 2011 în clinică s-au născut 15 feţi cu masa > 4000g., toate naşterile fiind finisate prin operaţie cezariană. Delmis J. a studiat managementul naşterii premature şi a evidenţiat tendinţa de a efectua operaţia cezariană în cazul naşterii premature în prezentaţie pelvină. Însă, există păreri contradictorii dacă anume naşterea per vias naturalis măreşte rata complicaţiilor în cazul feţilor prematuri cu masa mică. Cu toate că un studiu retrospectiv sugerează morbiditatea neonatală mărită, nu există studii randomizate care ar elucida beneficiile operaţiei cezariene contra naşterii per vias naturalis în cazul feţilor prematuri în prezentaţie pelvină. Ultimii au risc crescut de a avea traumă la naştere în comparaţie cu prematurii în prezentaţie craniană [2].Totuşi, detresă respiratorie la făt, scor Apgar jos, hemoragie intracraniană, trauma la naştere şi afecţiunile neurologice succesive sînt frecvent întîlnite la feţii prematuri în prezentaţie pelvină, indeferent de modul de naştere [2, 4]. În cazul feţilor prematuri, diferenţa între circumferinţa craniană şi toracelui este şi mai pronunţată în comparaţie cu feţii la termen. Astfel, în timpul naşterii toracele şi extremităţile inferioare trec prin colul uterin, însă ultimul nu este adecvat dilatat pentru trecerea capuşorului fetal fără traumatism sever. Weiner, spre exemplu, permite naşterea pe cale vaginală dacă vîrsta gestaţională este mai mare de 32 s., şi termenul de 26 s. limita de jos, la care operaţie cezariană încă poate fi un beneficiu [17]. Conform protocolului clinic standardizat instituţional al centrului perinatal de nivelul III IMSP ICŞDOSM şi C se recomandă efectuarea operaţiei cezariene la masa fătului < 2000g [5]. Deşi, în clinica IMSP ICŞDOSM şi C pe parcursul anului 2011 din 8 sarcini în prezetaţie pelvină cu vîrsta gestaţională < 32 săptămîni, 7 naşteri s-au finisat per vias naturalis. La analiza stării funcţionale a nou-născutului in prezentaţie pelvină per vias naturalis, asfixia nou-născutului a fost înregistrată în 3 cazuri ( 6,8 %), iar traumatismul obstetrical a fost observat în 4 cazuri, ceea ce constituie aproximativ 9% din numărul naşterilor in prezentaţie pelvină. Nota Apgar medie obţinută în primul şi respectiv al 5-lea minut de viaţă la nou-născuţi în prezentaţie pelvină a fost 7-8 puncte. În cazurile naşterilor per vias naturalis in prezentaţie pelvină nu a fost înregistrat nici un caz de mortalitate perinatală. Naşterea în prezentaţie pelvină poate avea adesea un debut patologic, manifestîndu-se prin ruperea prematură a pungii amniotice, anomaliile forţelor de contracţie, prolabarea de cordon ombilical sau procedenţa părţilor mici ale corpului, ceea ce impune finisarea sarcinii prin operaţie cezariană urgentă [9,16,19]. Pe parcursul anului 2011 din totalul naşterilor în prezentaţie 99
96 pelvină în 4 cazuri naşterea s-a complicat cu procedenţa/prolabarea cordonului ombelical, în 2 cazuri s-a constatat procedenţa părţilor mici ale corpului înr-un caz manifestîndu-se prin procedenţa de mînuţă şi în altul procedenţa de picioruş. În 105 cazuri (52%) sarcina s-a complicat cu ruperea prenatală a pungii amniotice, asociindu-se adesea cu căile de naştere biologic nepregătite şi finisîndu-se prin operaţie cezariană. Ineficacitatea metodelor de corecţie antenatală a prezentaţiei pelvine (versiunea cefalică externă, gimnastica curativă), nivelul înalt mortalităţii şi morbidităţii perinatale în timpul naşterii per vias naturalis determină creşterea ratei operaţiei cezariene conform datelor literaturii pînă la 70-80% [12,18,19]. Pentru clinica IMSP ICŞDOSM şi C acest procent a constituit 78% (158 din 202), care corespunde datelor din literatură de specialitate. Incidenţa operaţiei cezariene planice în prezentaţie pelvină variază de la 15 pînă la 45 %[19]. În IMSP ICŞDOSM şi C această incidenţă a constituit 31,6%. Indicaţia pentru operaţie cezariană electivă mai frecvent reprezintă asocierea mai multor factori, precum ar fi: uter cicatriceal postcezarian (20 cazuri), miom uterin (7 cazuri), uter bicorn (27 cazuri), căile de naştere biologic imature (119 cazuri), masa probabilă a fătului > 3500g.(51 cazuri). Conform datelor bibliotecii Cochrane, ediţia 3, 2004 despre compendiul care a inclus datele a 3 studii (2396 cazuri), rezultă faptul că operaţia cezariană planică în comparaţie cu naşterea per vias naturalis în prezentaţie pelvină monofetală la termen comportă în sine micşorarea mortalităţii şi morbiditâţii perinatale cu creşterea neînsemată a morbidităţii materne de scurtă durată[10]. Date asemănătoare au fost obţinute în baza studiilor randomizate în 121 centre din 26 ţări ( ) conform cărora operaţia cezariană planică micşorează riscul mortalităţii şi morbidităţii perinatale [11]. În prezent atenţia medicilor obstetricieni-ginecologi este îndreptată asupra corecţiei prezentaţiei pelvine prin versiunea cefalică externă [19]. Necătînd la faptul că nu există dovezi certe despre impactul negativ al acestei metode, majoritatea obstetricienilor din diferite ţări ale lumii preferă finisarea sarcinii prin operaţie cezariană [7,10,11]. În cadrul IMSP ICŞDOSMşiC nu se practică versiunea cefalică externă în cadrul prezentaţiei pelvine monofetale. Concluzii 1. Incidenţa prezentaţiei pelvine în IMSP ICŞDOSM şi C în cadrul studiului retrospectiv a constituit 3,85% (202 cazuri din 5247 de naşteri). Acest procent corelează cu datele din literatura de specialitate (3-4 % cazuri)[15]. 2. Prezentaţia pelvină se întîlneşte mai frecvent la nulipare (65,8 %), paritatea însă nu reprezintă un criteriu de evaluare a managementului naşterii în prezentaţie pelvină [2]. 3. Masa probabilă a fătului 3500g. constituie limita începînd cu care se indică finisarea sarcinii în prezentaţie pelvină prin operaţie cezarienă [5]. Conform studiului efectuat rata operaţiei cezariene în cazul masei probabile > 3500g. a constituit 88%. 4. Rata operaţiei cezariene la sarcina în prezentaţie pelvină a constituit 78% (158 din 202), ce corespunde datelor literaturii de specialitate 70-80% [18,19]. 5. În cadrul prezentaţiei pelvine monofetale la termen operaţia cezariană programată, în comparaţie cu naşterea per vias naturalis programată, reduce rata mortalităţii şi morbidităţii perinatale cu creşterea neînsemată a morbidităţii materne - conform datelor bibliotecii Cochrane [10]. Bibliografie 1. American College of Obstetricians and Gynecologists. Management of breech presentation. ACOG technical bulletin No. 95, Ariel Wissman, Zion J. Hagay. Management of breech presentation: The 1993 Israeli census// European Journal of Obstetrics & Gynecology and Reproductive Biology 60 (1995), p
97 3. Bariov K, Larsson G. Resuhs of a 5-year prospective study using a feto-pelvic scoring system for term singleton breech delivery after uncomphcated pregnancy. Acta Obstet Gynecol Stand 1986; 65: Collea JV. The intrapartum management of breech presentation. Clin PerinatoI 1982; 8: I Diug V. Prezentaţie pelvină// Protocolul clinic standardizat instuţional pentru medicii obstetricieni-ginecologi din secţiile de obstetrică a centrului perinatal de nivelul III IMSPICŞDOSMşiC, Fortney JA, Higgins JE, Kennedy KI, Laufe LE, Wilkens L. Delivery type and neonatal mortality among breeches. Am J Public Health 1986; 76: 980-S. 7. Francois Goffinet and co. Is planned vaginal delivery for breech presentation at term still an option? Results of an observational prospective survey in France and Belgium// American Journal of Obstetrics and Gynecology (2006) 194, Gimovsky ML, Wallace RL, Schifrin BS, Paul RH. Randomized management of the non-frank breech presentation at term: A preliminary report. Am J Obstet Gynecol 1983; 143: Gina Lowdon. Breech Presentation. Caesarean operation versus normal birth// AIMS Journal Autumn 1998, Vol 10 No Hofmeyr GJ, Hannah ME. Planned caesarean section for term breech delivery (Review)// The Cochrane Collaboration, Mary E Hannah, Walter J Hannah, Sheila A Hewson, Ellen D Hodnett, Saroj Saigal, Andrew R Willan. Planned caesarean section versus planned vaginal birth for breech presentation at term: a randomised multicentre trial// The Lancet, Volume 356, Issue 9239, Pages , 21 October Michel S., A. Drain, E. Closset, P. Deruelle,A. Ego, D. Subtil. Evaluation of a decision protocol for type of delivery of infants in breech presentation at term// European Journal of Obstetrics & Gynecology and Reproductive Biology 158 (2011) Minogue M. Vaginal breech delivery in multiparae - National Maternity Hospital. J Irish Med Assoc 1974; 67: Morgan HS, Kaue SH. An analysis of breech births. J Am Med Assoc 1964; 187: Paladi Gh., Cerneţchi O. Obstetrica patologică, vol.ii, 2007 p Rovinsky JJ, Miller JA, Kaplan S. Management of breech presentation at term. Am J Obstet Gynecol 1973; 115: Weiner CP. Vaginal breech delivery in the 90s. Clin Obstet Gynecol 1992; 35: Мусаев О.Х., Мусаева К.О., Раджабова Ш.Ш. Акушерские и перинатальные аспекты тазового предлежания плода в зависимости от тактики ведения беременности и родов// Российский вестник акушера-гинеколога 4, 2010, стр Григорян А.Г., Григорян Т.М, Хачатрян А.Э. К вопросу ведения родов при тазовых предлежаниях плода// Медицинский вестник Эребуни, (23),
98 MANAGEMENTUL PACIENTELOR CU TULBURĂRI DE STATICĂ PELVINĂ Sergiu Malai, Victor Ciobanu Catedra Obstetrică şi Ginecologie FECMF, USMF Nicolae Testemiţanu (Şef catedră: dr.hab., prof.univ.: Olga Cerneţchi) Summary The management of the patients with pelvic static disorders Pelvic organ prolapse is very common. Up to 50% of parous women have some degree of genital prolapse although only 10 20% are symptomatic. Pelvic organ prolapse is a complex entity that potentially involves not only poor support for multiple sites in the vagina but also the function of the urethra, bladder, and anorectum, as well as sexual function. For this reason we must provide a comprehensive approach to the evaluation and management of women with pelvic organ prolapse and must critically review the assessment of surgical management. Rezumat Prolabarea organelor pelvine se întâlneşte foarte frecvent. Mai mult de 50% din femei ce au născut au un oarecare grad de prolaps genital, cu toate acestea doar 10-20% prezintă simptome. Prolabarea organelor pelvine reprezintă o entitate complexă, care potenţial implică nu doar un suport slab a diferitor zone din vagin, dar totodată şi funcţia uretrei, vezicii urinare, zonei anorectale cât şi funcţia sexuală. Din acest considerent, este necesar de a furniza o abordare cuprinzătoare în evaluarea şi managementul femeilor cu prolaps al organelor pelvine, cât şi o analiză critică a managementului chirurgical. Actualitatea Prolapsul genital (sau prolaps vaginal) este caracterizat printr-o stare, în care asemenea structuri ca uterul, rectul, vezica urinară, uretra, intestinul subţire sau chiar vaginul pot începe să prolabeze sau să cadă de pe poziţiile lor anatomice. Asemenea condiţii de obicei apar în cazul când are loc colapsul planşeului pelvin ca rezultat al naşterilor [9,14]. La fel şi instalarea deficienţelor hormonale (carenţa de estrogeni), sunt responsabile de agravarea prolapsului la multipare în postmenopauză [9]. Prolapsul uro-genital cu sau fără incontinenţă urinară reprezintă o problemă de o importanţă majoră în sănătatea femeii [10]. Această patologie cuprinde un spectru larg de tulburări, de la anatomia abia modificată a vaginului şi clinic asimptomatică, până la o eversiune completă asociată cu tulburări severe urinare, de defecaţie şi disfuncţie sexuală [13]. În SUA una din nouă femei necesită intervenţie chirurgicală pentru defecte de statică pelvină, iar din acestea, o femeie din patru necesită reintervenţia. Olsen şi colab. în studiul lor afirmă că pe parcursul vieţii circa 11% din femeile de până la 80 de ani riscă o intervenţie pentru prolaps a organelor pelvine sau incontinenţă urinară. Mai mult, Olsen şi colab. au observat o incidenţă crescută o recidivelor de până la 29.2%, cu necesitatea de reintervenţie, iar intervalul de timp dintre proceduri a scăzut cu fiecare implicare chirurgicală ulterioară [10, 13, 19]. Actualmente, colpopexia abdomino-sacrală prin aplicarea meşei sintetice pe peretele anterior şi/sau posterior al vaginului [12] pare a fi cea mai sigură procedură în tratamentul prolapsului genital asociat cu prolabarea pereţilor vaginali [1], totuşi ultimele studii [17] au demonstrat rezultate asemănătoare şi cu fixarea uterului la ligamentele sacrospinoase, care la fel asigură un suport vaginal satisfăcător. Cu toate acestea frecvenţa recidivei cistocelului după asemenea intervenţie este foarte înaltă [16], iar unii autori sugerează aplicarea transvaginală a meşelor de suport pentru ameliorarea rezultatelor anatomice. Experienţele anterioare au 102
99 demonstrat că meşele sintetice ar putea reduce frecvenţa recidivelor de prolaps, dar cu notabile efecte adverse [5,10]. Prolapsul genital, cu toate formele sale, este la momentul actual una din entităţile patologice ginecologice studiate relativ bine, cât şi codificate etiopatogenetic şi terapeutic. Faptul că metodele de tratament a tulburărilor de statică sunt atât de numeroase (peste 200 de procedee tehnice), demonstrează încă o dată imperfecţiunea lor şi imposibilitatea refacerii adecvate a aparatului de susţinere a planşeului pelvin. Aprecierea cât mai corectă a stării acestora, care ţine de experienţa şi personalitatea ginecologului, oferă operatorului posibilitatea de a adapta cazul în sine şi de a alege metoda terapeutică cea mai adecvată. [3,10,13]. Scopul studiului: a constituit în studierea cauzelor majore care determină instalarea prolapsului genital, evaluarea simptomatologiei, cât şi abordarea metodelor de tratament utilizate în Republica Moldova. Material şi metode Studiul dat a fost bazat pe analiza retrospectivă a fişelor medicale, în cadrul secţiei de Ginecologie Operatorie a IMSP ICŞDOSM şi C, Chişinău, Republica Moldova, pe parcursul anului Studiul a cuprins analiza a 135 de paciente cu dereglări de statică a organelor pelvine (prolaps uterin, cistocel, rectocel, prolaps vaginal, elongaţie de col), ce au necesitat intervenţie chirurgicală. Din studiu au fost excluse pacientele cu patologie extragenitală gravă, cărora le-a fost contraindicată efectuarea intervenţiei chirurgicale. Toate pacientele incluse în studiu au fost supuse unei evaluări preoperatorii ce a inclus examenul vaginal, colectarea datelor anamnestice, aprecierea semnelor clinice, cât şi a investigaţiilor paraclinice ca: analiza generală şi biochimică a sângelui, analiza generală a urinei, EKG. Rezultate şi discuţii Pacientele incluse în studiu au avut vârsta cuprinsă între 31 şi 82 ani, cu media de vârstă de 64,5 ± 2 ani, vezi figura 1. 46,6% 22,2% 31,1% ani ani > 60 ani Fig.1 Repartiţia pe grupe de vârstă În dependenţă de repartizarea cazurilor după locul de muncă se observă următorul tablou: din totalul a 135 paciente 32 (23,7%) au fost casnice, 43 (31,8%) au ocupat funcţie ce necesita implicări intelectuale, iar 60 (44,5%) au exercitat profesii ce presupuneau eforturi fizice mari. Aceasta denotă probabil apariţia afecţiunii în condiţiile unui efort fizic intens şi prelungit. Ponderea pacientelor din mediul rural comparativ cu cele din mediul urban a constituit 103 ceea ce reprezintă (76,3%) mediul rural versus 32 (23,7%) mediul urban, ceea ce denotă o morbiditate mai mare în rândul femeilor de la ţară. Totuşi, probabil că această repartiţie nu este semnificativă, deoarece la sat adresabilitatea, ruşinea, cât şi rezistenţa de a suporta o astfel de 103
100 afecţiune este diferită. La fel şi activitatea zilnică a femeii, efortul fizic echilibrat, alimentaţia naturală, sunt factori care din contra, ar putea diminua apariţia afecţiunii. Un factor foarte important în apariţia prolapsului uro-genital a constituit prezenţa naşterilor în antecedente. Astfel din totalul a 135 de paciente doar 3 (2,2%) cazuri au constituit nuliparele. Totalul pacientelor primipare şi secundipare a fost de 48 (35,5%) cazuri, iar numărul în anamneza cărora au existat 3 şi mai multe naşteri a constituit 84, respectiv 62,2% cazuri. Astfel, multiparitatea, în special naşterile laborioase, constituie unul din factorii de risc principali în apariţia prolapsului, date ce corelează cu relatările literaturii de specialitate (Eva C.Samuelsson et al.1999, Ionaşcu A.Brăduţ 2005). Mai mult, asocierea patologiei extragenitale a constituit o condiţie substanţială în vederea apariţiei complicaţiilor postoperatorii imediate, cât şi a duratei de recuperare postoperatorie. În acest sens hipertensiunea arterială (HTA) a fost observată în 38 (28,1%) cazuri, obezitatea în 13 (9,6%) şi diabetul zaharat în 3, respectiv 2,2% cazuri, observaţii ce sunt în corelaţie cu informaţiile culese din literatura de specialitate (Marchionni M. et al.1999; Keeler R. et al. 2007). Prolapsul primar depistat a fost apreciat la 126 paciente, ceea ce a constituit 93,3% cazuri. Din lotul studiat s-au adresat pentru o recidivă a prolapsului 9 (6,6%) din paciente [5]. Vezi în tabelul de mai jos repartizarea în funcţie de tipul prolapsului genital. Tabelul 1 Repartiţia în funcţie de tipul prolapsului Tipul prolapsului Număr absolut (procente) Prolaps uterin 80 (59,2%) Cistocel 35 (25,9%) Rectocel 27 (20%) Prolaps vaginal 3 (2,2%) Respectiv ponderea prolapsului în dependenţă de gradul acestuia a fost următoarea: gradul I 2 (1,5%), gradul II 56 (41,5%) şi gradul III 77 (57%). Astfel asocierea incontinenţei urinare a fost prezentă doar în cazurile de prolaps total (gradul III), date ce corelează cu literatura de specialitate [7, 9, 20, 21]. Deşi multe dintre femeile cu prolaps de organe pelvine nu prezintă simptomatologie [8], cel mai frecvent şi discomfortant simptom este proeminarea uterului şi/sau a altor organe în vagin. Presiunea pe vagin poate cauza un discomfort uşor sau probleme funcţionale ale celorlalte organe pelvine. Astfel simptomele principale prezente în rândul pacientelor studiate au inclus: discomfortul (senzaţia de întindere sau tracţiune în regiunea hipogastrică sau zona lombară), durerea, dereglări dizurice, tulburări de defecaţie. În tabelul de mai jos este analizată prevalenţa simptomatologiei în lotul studiat. Tabelul 2 Prevalenţa diverselor simptome întâlnite Simptome Procente (%) Discomfort 100% Dispareunie 80% Dereglări dizurice 41,5% Dureri 20% Tulburări de defecaţie 11% 104
101 Astfel durerile, cel mai frecvent pelvine sau pelvi-perineale, lombare sau lombo-sacrate îmbracă de obicei carecterul unei senzaţii de greutate, de apăsare, sunt moderate şi mai intense spre sfârşitul zilei [4, 6, 15]. Alterarea funcţiei sexuale observată la majoritatea pacientelor este un moment important, care frecvent determină pacientele să se adreseze mai curând la medic [2, 4, 11, 18]. Dereglările urinare cel mai frecvent s-au manifestat prin incontinenţă urinară în 38 (28,1%) cazuri, dureri la urinare şi senzaţie de golire insuficientă a vezicii. Intervenţiei chirurgicale pentru corecţia prolapsului au supuse toate cele 135 paciente incluse în studiu. În dependenţă de gradul prolapsului cele mai frecvente operaţii efectuate au fost: Operaţia de la Manchester (operaţia Fothergill) 76 (56,3%), colporafia anterioară 34 (25,2%) şi colporafia posterioară 40 (29,6%). Alte operaţii au inclus amputaţia de col uterin 6 (4,44%) şi uteropexia cu lamboul aponeurozei muşchilor drepţi abdominali 2 (1,5%). Nu au fost înregistrate incidente intraoperatorii. Evoluţia post-operatorie s-a încadrat în limitele normale acestor tipuri de intervenţii. Timpul mediu de spitalizare a fost între 48 si 96 ore. În rândul complicaţiilor post-operatorii imediate pot fi menţionate puseele hipertensive ce s-au dezvoltat la 45 paciente, respectiv 33,3% cazuri. Alte complicaţii post-operatorii imediate observate au fost retenţia urinară acută (> 72 ore), constatată la 17 (12,6%) cazuri, în special la pacientele ce prezentau şi incontinenţă urinară. Infecţii urinare post-operator nu au fost înregistrate. Concluzii Prezenţa tulburărilor de statică pelvină este o problemă medicală şi socială foarte frecventă, mai ales în rândul femeilor în vârstă, între de ani. Cauzele frecvent implicate în vederea apariţiei prolapsului genital sunt naşterile multiple şi laborioase, carenţa de estrogeni, cât şi asocierea altor patologii extragenitale ce pot determina creşterea presiunii intraabdominale. Simptomatologia acestei patologii este variată, însă durerea, discomfortul, dereglările urinare, dispareunia sunt cauze frecvente care determină pacienta să se adreseze la medic. Multitudinea de procedee chirurgicale în tratamentul prolapsului genital rămân până în ziua de azi imperfecte, însă metodele de bază de corecţie chirurgicală în Republica Moldova rămân a fi colporafiile antero-posterioare şi operaţia de la Manchester. Bibliografie 1. Benson JT. et al (1996) Vaginal versus abdominal reconstructive surgery for the treatment of pelvic support defects: prospective randomized study with long-term outcome evaluation. Am. J. Obstet. Gynecol. 175: Brătilă E., Brătilă P. Colpo-histerosacropexia vaginală asistată laparoscopic. Gineco.ro; Vol.6, Nr.20, Bucureşti Bumbu G. et al. Cervicocolpopexia transobturatorie în managementul chirurgical al prolapsului urogenital avansat. Gineco.ro; Vol.7, Nr.23, Bucureşti Bumbu G. et al. Up-to-date surgical guidelines for the treatment of urinary incontinence and urogenital prolapse. Gineco.ro; Vol.4, Nr.1, Bucureşti Collins SA., Jelovsek JE. et al. De novo rectal prolapse after obliterative and reconstructive vaginal surgery for urogenital prolapse. American Journal of Obstetrics & Gynecology Volume 197, Issue 1, Pages 84.e1-84.e3, July Denehy TR., Choe JY. et al. Modified Le Fort partial colpocleisis with Kelly urethral plication and posterior colpoperineoplasty in the medically compromised elderly: A comparison with vaginal hysterectomy, anterior colporrhaphy, and posterior colpoperineoplasty. American Journal of Obstetrics & Gynecology Volume 173, Issue 6, Pages , December Dwyer PL, Lee ET, Hay DM. Obesity and urinary incontinence in women. Br J Obstet Gynaecol. 1988;95:
102 8. Eva.C.Samuelsson et al. Signs of genital prolapse in a Swedish population of women 20 to 59 years of age and possible related factors. American Journal of Obstetrics & Gynecology Volume 180, Issue 2, Pages , February Fantl J., Cardozo L, McClish DK. Hormones and Urogenital Therapy Committee. Estrogen therapy in the management of urinary incontinence in post-menopausal women. Obstet. Gynecol. 1994;83: Fatton B. & J. Amblard et al. Transvaginal repair of genital prolapse: preliminary results of a new tension-free vaginal mesh (Prolift technique) a case series multicentric study. International Urogynecology Journal (2007) 18: Feghiu G. Tratamentul incontinenţei urinare de efort asociată cu prolapsul genital. Autoreferatul tezei de doctor în medicină. Chişinău Gadonneix P. et al. (2005) The use of laparoscopic sacrocolpopexy in the management of pelvic organ prolapse. Curr. Opin. Obstet. Gynecol. 17: Ionaşcu Adrian Brăduţ. Prolapsul uterin şi prolapsul de boltă vaginală complicat cu patologie urinară (incontinenţă urinară la efort), tehnici chirurgicale. Teză de doctorat. Iaşi P Lazarou G. et al. Urogynecology and Reconstructive Pelvic Surgery Levent Yaşar et al. Intravaginal functional electrical stimulation in the treatment of overactive bladder: results of 3 years follow-up. Gineco.ro; Vol.5, Nr.17, Bucureşti Maher C., Baessler K. (2006) Surgical management of anterior vaginal wall prolapse: an evidence based literature review. Int. Urogynecol. J. Pelvic Floor Dysfunct. 17: Maher CF. et al. (2004) Abdominal sacral colpopexy or vaginal sacrospinous colpopexy for vaginal vault prolapse: a prospective randomized study. Am. J. Obstet. Gynecol. 190: Milani R., Salvatore S. et al. Functional and anatomical outcome of anterior and posterior vaginal prolapse repair with prolene mesh. An International Journal of Obstetrics and Gynaecology January 2005, Vol. 112, pp Olsen AL, Smith VJ.et al. Epidemiology of surgically managed pelvic organ prolapse and urinary incontinence. Obstet Gynecol (1997) 89: Uustal Fornel Eva et al. Prevalence of urinary and fecal incontinence and symptoms of genital prolapse in women. Acta Obstetricia et Gynecologica Scandinavica Volume 82, Issue 3, pages , March Xavier F.González-Argenté et al. Prevalence and severity of urinary incontinence and pelvic genital prolapse in females with anal incontinence or rectal prolapse. Diseases of the Colon and Rectum. Vol. 44, Nr. 7 (2001), P CORELAŢIA OXIDULUI NITRIC CU PROSTAGLANDINA E2, PROGESTERONUL, ESTRADIOLUL ŞI OXITOCINA ÎN MATURAŢIA COLULUI UTERIN Rodica Catrinici, Valentin Friptu, Larisa Catrinici Catedra Obstetrică şi Ginecologie, USMF Nicolae Testemiţanu Summary Correlation of nitric oxide with prostaglandina E 2, progesterone, estradiol and oxytocin in cervical ripening Currently, the gold standard for induction of cervical ripening is considered local administration of PG. The effectiveness of preparing the cervix is estimated at 80-83%. However, their application act not only in the cervix, but can cause uterine hyperstimulation, 106
103 with significant side effects for patients with scar uterus or fetal risk of respiratory distress, such as: placental abruption and fetal hypoxia. These complications in postmaturity pregnancies aggravate fetal status and increase the rate of obstetrical interventions, the perinatal and maternal mortality and morbidity. From this point of view, alternative methods for cervical ripening are needed, which would not impose these risks and NO donors in our opinion could be used successfully in such situations. NO participates in the maturation of the cervix by COX-2, metalloproteinases, glycosaminoglycans increasing and apoptosis. The local application of NO donors, in our case of Nitroglycerin, increase its concentration and lead to the development of this process. Postmaturity pregnancy evolves from a lack of NO local synthesis in the cervix, which together with PG E2, estradiol and oxytocin deficiency and the maintaining of progesterone block, lead to delays and/or disruption of the cervical ripening process and subsequently the onset of labor. Rezumat În prezent, standardul de aur în inducerea maturării cervicale se consideră administrarea locală de PG. Eficacitatea acestor preparate în pregătirea colului uterin se estimează la 80-83%. Cu toate acestea, prin aplicarea lor s-a stabilit că ele acţionează nu numai la nivelul cervixului, ci pot cauza hiperstimularea uterului, cu însemnate reacţii adverse pentru pacientele cu uter cicatriceal sau la cele cu un risc de detresă respiratorie fetală, cum ar fi: discoordonarea travaliului, dezlipirea placentei normal inserate şi hipoxia fătului [9,11]. Aceste complicaţii în cazul sarcinei supramaturate agravează şi mai mult starea fătului şi evoluţia sarcinii, crescând rata intervenţiilor obstetricale, a morbidităţii şi mortalităţii perinatale şi materne. Din acest punct de vedere în conduita obstetricală sunt necesare metode alternative de maturare a colului uterin, care nu ar impune aceste riscuri, iar donatorii ON după părerea noastră ar putea fi utilizaţi cu succes în aşa scop. Conform rezultatelor numeroaselor studii, s-a determinat că ON participă în cascada transformărilor cervicale ce determină iniţierea procesului de maturare a acestuia, iar prezenţa celor trei enzime-sintetaze ale ON la nivelul cervixului şi uterului, care îşi modifică concentraţia şi coraportul pe parcursul sarcinii şi naşterii, demonstrează acest lucru [3,4,6]. Se cunoaşte faptul că metaboliţii ON din secretul cervical cresc la o naştere la termen, în comparaţie cu naşterea prematură. În cazul gravidelor cu sarcina prolongată s-a determinat că există un deficit genetic de sinteză locală a ON la nivelul cervixului, fapt ce probabil condiţionează întârzierea şi/sau dereglarea procesului de maturaţie a colului uterin şi ulterior a celui de declanşare a travaliului [1,2,6]. Alterarea compoziţiei glicosaminoglicanilor din cervix apare o dată cu creşterea termenului gestaţional, iar cantitatea acidului hialuronic se majorează în cazul sarcinii la termen. Aceste schimbări favorizează dereglarea proprietăţii de adeziune a colagenului, în felul următor fiind modificată hidratarea tisulară, fapt ce condiţionează creşterea extensibilităţii cervicale. ON are şi acţiune supresivă asupra sintezei proteoglicanice, în plus, ON poate promova apoptoza din celulele musculare netede şi fibroblaşti. După Chwalisz şi Garfield (2004), ON este considerat mediatorul final în maturarea cervicală. După cum a fost determinat, stimularea secreţiei de ON are loc atât în maturaţia fiziologică a colului uterin, cât şi în cea farmacologică, prin administrarea substituienţilor, cum ar fi isosorbit mononitrat, sodiu nitroprusid, gliceril trinitrat, iar în cazul studiului nostru - a nitroglicerinei [2,5]. Scopul Determinarea concentraţiei ON atât la nivel cervical şi seric la gestantele din lotul de studiu cu sarcina prolongată şi aprecierea modificărilor concentraţiei acestuia după administrarea locală a nitroglicerinei şi misoprostolului şi aprecierea corelaţiei ON cu progesteronul, estradiolul, oxitocina şi prostoglandina (PG) E 2 în procesul de maturaţie cervicală. 107
104 Materiale şi metode Studiul a fost efectuat pe un eşantion de 374 paciente, fiind unul randomizat simplu-orb, divizat în două loturi: control (187 paciente cu sarcină prolongată, la care pentru maturarea colului uterin s-a administrat analogul sintetic al PG E 1 - misoprostol în doză de 25 µg (formă tabletată, în fornexul posterior, o priză la 24 ore) şi de cercetare (187 paciente cu sarcină prolongată, la care cu scop de maturare a colului uterin s-a administrat nitroglicerina, ca donator de ON). S-au administrat trei doze diferite: 2,6 mg, 5,2 mg şi 7,8 mg de nitroglicerină cu acţiune retard, formă tabletată, în fornexul posterior, o priză la 24 ore). Pentru aprecierea concentraţiei ON s-a utilizat metoda indirectă ce constă în determinarea concentraţiei metaboliţilor ON (ONx) cu ajutorul reagentul Griess, prin spectrofotometrie. Determinarea concetraţiei plasmatice la pacientele din ambele grupuri de studiu a oxitocinei, progesteronului, estradiolului şi PG E2 s-a efectuat prin metoda imunoenzimatică ELISA. Testările au fost efectuate în incinta laboratorului biochimic al USMF N. Testemiţanu. Rezultatele studiului Din cauza timpului de înjumătăţire ultra-scurt al ON, determinarea lui in vivo şi in vitro rămâne a fi dificilă, de aceea pentru aprecierea concentraţiei ON se poate utiliza metoda indirectă ce constă în determinarea concentraţiei metaboliţilor ON (ONx): nitraţii şi nitriţii, prin reacţia Griess. Aceasta este cea mai simplă testare din punct de vedere tehnic şi economic. Reagentul Griess formează compuşi azo- cu nitriţii şi nitraţii, care pot fi determinaţi prin spectrofotometrie şi pot fi utilizaţi ca markeri ai acestuia. Concentraţia ONx în secretul cervical a fost determinată până la administrarea misoprostolului şi nitroglicerinei şi la 24 ore după administrare, când la majoritatea pacientelor au fost observate modificări de maturaţie a colului uterin, apreciate prin rezistocervicometrie şi scorul Bishop. Asfel conform datelor obţinute (tab.1), la pacientele din ambele loturi de studiu concentraţia iniţială a metaboliţilor ON a fost foarte joasă, cu o medie de 55,99±1,91 µmol/l în lotul de cercetare şi 56,27±1,89 µmol/l în lotul control, limitele normei pentru o sarcină la termen la nivel local fiind de µmol/l. După administrarea nitroglicerinei, valorile metaboliţilor ON au crescut până la valori normale, înregistrând o medie de 117,48±0,25 µmol/l. În lotul control, cu toate că s-a administrat analogul sintetic al PG E 1, misoprostolul, valorile metaboliţilor ON la fel au crescut, dar mai puţin comparativ cu lotul de cercetare, având o medie de 99,85±0,28 µmol/l. Acest rezultat se explică prin faptul că probabil prostoglandinele intercalează la un nivel anumit sinteza şi acţiunea ON, fenomen studiat şi încă neelucidat până în prezent (p<0,001). Tabelul 1 Modificările concentraţiei locale a ONx în procesul de maturaţie cervicală la pacientele din loturile de studiu (M) Concentraţia locală a ONx (µmol/l) Lotul control Lotul de cercetare Iniţial 56,27±1,89 t=33,5 55,99±1,91 t=31,8 După maturaţia cervicală 99,85±0,28 p<0, ,48±0,25 p<0,001 Deci, în urma rezultatelor obţinute putem afirma că într-adevăr la pacientele cu sarcină prolongată se determină un deficit de ON, fapt care probabil stă la baza dereglărilor de maturaţie a colului uterin şi la întârzierea naşterii. Substituirea acestui deficit prin administrarea donatorilor de ON, în cazul studiului nostru a nitroglicerinei, îşi manifestă acest efect. Un alt aspect pe care l-am studiat, a fost determinarea ONx în serul sangvin şi aprecierea modificărilor de concentraţie a acestuia după obţinerea maturaţiei cervicale şi declanşării 108
105 naşterii. Este cunoscut deja rolul ON în mecanismul de relaxare a miometrului, efect datorat îndeosebi eson, care are acţiune asupra musculaturii netede. Acest aspect de acţiune a ON a fost pe larg studiat, iar la moment donatorii de ON sunt incluşi în protocoalele de conduită în caz de iminenţă de întrerupere a sarcinii drept tratament tocolitic [1,5]. Determinarea ONx a fost la fel efectuată prin reacţia Giess respectând cu stricteţe condiţiile de colectare, păstrare şi apreciere impuse de această metodă. Astfel, conform rezultatelor obţinute, putem remarca că concetraţia ONx iniţial, până la obţinerea maturaţiei cervicale a avut un nivel ridicat de 131,78±0,36 µmol/l în medie în lotul control şi 134,45±0,37 µmol/l în lotul de cercetare. Situaţia dată se modifică la 12 ore, când a fost determinată o scădere considerabilă a acestora cu o medie de 77,42±1,79 µmol/l în lotul control şi 76,84±1,84 µmol/l în lotul de cercetare (p<0,001) (tab.2). Tabelul 2 Concentraţia serică a ONx la pacientale din loturile de studiu în procesul de maturaţie cervicală (M) Concentraţia serică a ONx Lotul control Lotul de cercetare (µmol/l) Iniţial 131,78±0,36 t=29,7 După maturaţia cervicală 77,42±1,79 p<0,001 76,84±1,84 134,45±0,37 t=30,6 p<0,001 Această modificare a concentraţiei poate fi explicată prin faptul că sarcina prolongată se caracterizează prin menţinerea blocului progesteronic, a fracţiilor scăzute de estrogeni, oxitocină şi PG şi respectiv nivelul crescut de ON, însă după obţinerea maturaţiei cervicale şi declanşării travaliului acest raport se inversează, substanţele responsabile de dezvoltarea contracţiilor uterine dezvoltând o acţiune supresivă asupra ON şi progesteronului, cu scăderea concentraţiei lor. Este cunoscut faptul că controlul modificărilor ce au loc la nivelul colului uterin în timpul sarcinii, având ca rezultat creşterea compleanţei sale căte sfârşitul sarcinii este deţinut de estrogeni, progesteron, PG, relaxină şi dehidroepiandrosteron. PG, în special PG E 2 sunt considerate mediatorii-cheie în maturarea cervicală, mecanism determinat de dilatarea vaselor cervicale şi extravazarea leucocitelor. Sinteza PG a fost determinată în amnion, deciduă, corion, miometru, placentă şi cervix, sinteza primară având-o PG E 2, care se consideră un agent vasoactiv principal ce facilitează infiltraţia prin inflamaţie celulară, reglarea secreţiei de citokine şi stimularea activităţii colagenazelor. Este bine cunoscut şi efectul PG asupra contractilităţii uterului. Deşi rolul lor în maturarea cervicală este discutabilă, acest proces parcurge independent de contracţiile uterine. ON este implicat în reglarea multor factori din procesul inflamator pe parcursul maturării cervicale, fapt demonstrat de prezenţa celor trei isoforme de SON în cervixul uman. S-a demonstrat faptul că ison creşte pe parcursul naşterii la nivelul cervixului, sinteza ei fiind indusă de citokine, TNF-α, interferon-γ sau endotoxine. ON îşi poate exercita efectul său prin stimularea endogenă de sinteză a PG prin activarea COX sau prin stimularea cel puţin a uneia din MMP, MMP-1. Acest moment de apreciere a modificării concentraţiei PG E 2 sub acţiunea ON crescut în urma administrării nitroglicerinei, ca donator de ON, l-am avut ca obiectiv de cercetare în studiul nostru. Astfel, conform datelor obţinute putem remarca că la gestantele cu sarcina prolongată din loturile de studiu, concentraţia serică a PG E 2 era foarte joasă, cu o medie de 65,13±1,81 pg/ml, în lotul control şi 62,49±1,94 pg/ml în lotul de cercetare. La 12 ore după administrarea nitroglicerinei şi misoprostolului, concentraţia PG E 2 practic se dublează, atingând o concentraţie medie de 119,79±0,35 pg/ml în lotul control şi 113,26±0,45 pg/ml în lotul de cercetare (p<0,001) (tab.3). Deci, putem afirma că sarcina prolongată pentru care este caracteristic colul imatur, 109
106 evoluează cu un deficit de PG E 2 care după cum se ştie are rol decisiv în maturaţia lui. La fel putem afirma, în urma rezultatelor obţinute, că ON are efect de stimulare a sintezei PG E 2, iar împreună duc la declanşarea transformărilor de maturaţie a colului uterin. Tabelul 3 Concentraţia serică a PG E 2 la gestantele din loturile de studiu (M) Concentraţia serică a PG Lotul control Lotul de cercetare E 2 (pg/ml) Iniţial 65,13±1,81 t=29,7 62,49±1,94 t=25,5 După maturaţia cervicală 119,79±0,35 p<0, ,26±0,45 p<0,001 Estrogenii condiţionează creşterea elementelor musculare şi conjunctive în miometru, sporesc sinteza actomiozinei, facilitează depozitarea glicogenului şi joncţiunilor fosforice. La fel ei diminuează potenţialul de relaxare a miometrului, cresc numărul Ca 2+, stimulează α- adrenoreceptorii, sporesc sensibilitatea uterului către substanţele ocitocice, menţin buna vascularizare a uterului şi potenţează sinteza PG. După datele lui Turnbull A., Vorherr C. (1975), Салов И.А. (2004), modificarea nivelului hormonilor steroizi şi eliberarea PG, reprezintă factorul de bază ce determină sinteza de către făt şi mamă a oxitocinei în naştere. Estrogenii sporesc excitabilitatea uterului, determină maturaţia şi pregătirea căilor moi către naştere, la fel inhibă acţiunea ocitocinazei, protejând astfel oxitocina endogenă de distrugere. Numeroase studii efectuate de către Чернуха Е.A. (1977), Мелконова К.Ю. (1992), Turnbull A., Coney P. (1990) au demonstrat că sinteza estrogenilor are loc în sistemul fetoplacentar. Aceşti autori consideră că pentru supramaturarea sarcinii sunt caracteristice diminuarea bruscă a excreţiei estrogenilor şi sensibilitatea uterului la estrogeni scăzută. Această stare de hipoestrogenie duce la reţinerea şi menţinerea progesteronului în ţesutul miometral, ceea ce determină şi mai mult încetinirea sau reţinerea mecanismului de declanşare a naşterii [4,9]. Rolul estradiolului în transformările ce au loc la nivelul colului uterin este determinat de efectul lui de sporire a sintezei glicozaminoglicanilor, stimularea producerii şi potenţarea efectelor colagenazei şi de favorizare a acţiunii PG la nivel cervical [11]. La determinarea concentraţiei serice a estradiolului la gestantele din loturile de studiu am determinat că iniţial nivelul acestora în ambele grupe a fost redus cu o concentraţie medie de 1622,43±12,91 pg/ml în lotul control şi 1632,39±12,90 pg/ml în lotul de cercetare. După administrarea nitroglicerinei şi misoprostolului peste 12 ore, concentraţia acestora a crescut simţitor, înregistrându-se o medie de 2600,10±13,42 pg/ml în lotul control şi 2593,05±13,59 pg/ml în lotul de cercetare (p<0,001). Din aceste rezultare reiese că estradiolul are un rol important în maturaţia colului, acţiune corelată şi de acţiunea sinergică a ON şi PG în acest proces, fapt demonstrat de creşterea concetraţiei lui după administrarea nitroglicerinei şi misoprostolului (tab.4). Tabelul 4 Concentraţia serică a estradiolului la gestantele din loturile de studiu (M) Concentraţia serică a estradiolului (pg/ml) Lotul control Lotul de cercetare Iniţial 1622,43±12,91 t=21, ,39±12,90 t=4,47 După maturaţia cervicală 2600,10±13,42 p<0, ,05±13,59 p<0,001 Pentru studiul nostru a prezentat interes şi elucidarea rolului progesteronului în dezvoltarea travaliului şi sarcinii suprapurtate. 110
107 Conform cercetărilor efectuate de către Liggins G. (1970), Bolte A. şi coaut. (1971), cea mai mare cantitate a progesteronului se formează în partea maternă a placentei. În urma cercetărilor efectuate, s-a determinat că progesteronul blochează expresia genică a proteinelor contractile (CAP) şi debutul travaliului. După datele lui Sparey C. şi coaut. (1999), progesteronul stimulează activitatea enzimei prostoglandindehidrogenaza (PGDH), inhibă CAP în miometru, menţinându-l în stare relaxată. Unii autori accentuează importanţa nu atât a concetraţiei sangvine a progesteronului, ci raportul dintre estrogeni şi progesteron. Astfel, la 2 luni de sarcină raportul dintre estrogeni şi progesteron este de 1:80, la sfârşitul sarcinii acest raport fiind de 1:1,2 sau 1:1,3. Conform rezultatelor cercetărilor efectuate de Чернуха E.A. şi coaut. (2005), un rol deosebit în dezvoltarea travaliului îl are anume acest raport, demonstrând că acest indice este foarte înalt într-o sarcină supramatură (1:41,3), comparativ cu o sarcină la termen. Progesteronul acţionează asupra miometrului prin creşterea potenţialului membranar, blochează transportul Na + şi stabilizează membrana celulară, infuienţând asupra tonusului uterin, frecvenţei şi amplitudinei contracţiei uterine. La fel progesteronul împiedică degradarea colagenului, inhibă sinteza şi activitatea colagenazică, reduce efectele estradiolului asupra sintezei glicozaminoglicanilor. S-a constatat că progesteronul posedă un rol dominant în inhibarea procesului de maturare a cervixului, în timp ce antiprogestinele sunt agenţi efectivi în această acţiune. Deşi a fost demonstrat că maturarea cervicală începe înaintea scăderii nivelului seric al progesteronului, fapt ce indică prezenţa unui mecanism adiţional progesteronindependent [4,5]. Testând progesteronul seric la pacientele din dotul de studiu am determinat că într-adevăr iniţial concetraţia acestuia depăşea limitele determinate pentru o sarcină la termen, apreciindu-se o concentraţie medie de 42,24±2,04 ng/ml în lotul control şi 41,93±2,31 ng/ml în lotul de cercetare. După administrarea nitroglicerinei şi misoprostolului, la declanşarea procesului de maturaţie cervicală, concentraţia lui s-a redus de aproximativ 2 ori, cu o medie de 27,31±2,51 ng/ml în lotul control şi 26,91±2,44 ng/ml în lotul de cercetare (p<0,001) (tab.5). Tabelul 5 Concentraţia serică a progesteronului la gestantele din loturile de studiu (M) Concentraţia serică a progesteronului (ng/ml) Lotul control Lotul de cercetare Iniţial 42,24±2,04 t=4,6 41,93±2,31 t=4,47 După maturaţia cervicală 27,31±2,51 p<0,001 26,91±2,44 p<0,001 Rezultatele obţinute se conformează acelor date din literatură ce afirmă că în sarcina prolongată se menţine blocul progesteronic, situaţie ce împiedică maturarea colului uterin şi declanşarea travaliului, iar prin acţiunea ON şi PG concentraţia lui scade, inversând raportul estrogeni-progesteron. Caldeyro-Barcia R. (1961), Poseiro J., Fuchs A. (1971) au demonstrat că oxitocina are rol declanşator în procesul naşterii. Conform acestor date, concetraţia oxitocinei în plasma sangvină creşte de la 28 la 100 UA în raport cu avansarea termenului sarcinii. Cantitatea oxitocinei în organism depinde de activitatea enzimei oxitocinaza, ce scindează oxitocina. Caldeyro-Barcia R. (1960) şi Semm K. (1962) au determinat că odată cu avansarea termenului sarcinii se determină scăderea activităţii oxitocinazei în sânge şi placentă. Un rol deosebit în dezvoltarea sarcinii supramature îl joacă şi substanţele ocitotice, ca acetilcolina, oxitocina şi enzimele lor (colinesteraza şi pitocinaza). Este demonstrat faptul că într-o sarcină supramatură are loc creşterea activităţii enzimelor şi scăderea concentraţiei substanţelor ocitocice, mai ales de PG, în special PG E 2 [1,2,7,8]. Ichaliotis S. şi Lambrinopoulas T. (1965) au determinat în cazul sarcinilor supramature creşterea activităţii oxitocinazei şi 111
108 scăderea excreţiei de oxitocină. După datele lui Степанковская Г.К. (1967), în mai mult de jumătate din gravidele diagnosticate cu sarcina supramatură, cantitatea substanţelor oxitocice a fost foarte diminuată [7,8,11]. La pacientele din loturile de studiu, la testarea concentraţiei serice de oxitocină s-a determinat că iniţial pe un fon de col imatur şi lipsa travaliului, nivelul acesteia era foarte redus în ambele loturi, cu o medie de 395,65±4,37 pg/ml în lotul control şi 394,86±4,25 pg/ml în lotul de cercetare. Tabelul 6 Concentraţia serică a oxitocinei la gestantele din loturile de studiu (M) Concentraţia serică a oxitocinei (pg/ml) Lotul control Lotul de cercetare Iniţial 395,65±4,37 t=76,7 394,86±4,25 t=76,9 După maturaţia cervicală 1246,83±10,24 p<0, ,64±10,19 p<0,001 La 12 ore de la administrarea nitroglicerinei şi misoprostolului, concentraţia oxitocinei s-a majorat simţitor de aproximativ 4 ori, atingând o valoare medie de 1246,83±10,24 pg/ml în lotul control şi 1240,64±10,19 pg/ml în lotul de cercetare (p<0,001) (tab.6). Concluzii 1. ON participă în procesul de maturaţie a colului uterin prin acţiunea sa asupra creşterii nivelului de COX-2, MMP, glicozaminoglicanilor şi a apoptozei, iar aplicarea locală a donatorilor lui, în cazul nostru a nitroglicerinei, face să crească concentraţia lui, să declanşeze şi să desfăşoare acest proces. 2. La gravidele cu sarcină prolongată s-a determinat un deficit de sinteză locală la nivelul cervixului a ONx, probabil condiţionat genetic, fapt care duce la întârzierea sau/şi dereglarea procesului de maturaţie a colului uterin şi ulterior a celui de declanşare a travaliului, iar determinarea concetraţiei ONx în secretul cervical mai mic de 95 µmol/l apreciat prin reacţia cromorgafică Griees poate servi ca marker pentru determinarea incapacităţii maturizării colului uterin şi dezvoltării sarcinii supramaturate, iar aplicarea nirtoglicerinei ca donator de ON va asigura corecţia acestui deficit. 3. Sarcina prolongată pentru care este caracteristic colul imatur, evoluează cu un deficit de sinteză locală la nivelul cervixului a ON, care împreună cu deficitul de PG E2, de estradiol şi oxitocină, însă cu menţinerea blocului progesteronic, duc la întârzierea sau/şi dereglarea procesului de maturaţie a colului uterin şi ulterior a celui de declanşare a travaliului. Bibliografie 1. Chanrachakul B., Herabutya Y., Punyavachira P. Potential efficacy of nitric oxide for cervical ripening in pregnancy at term. Int J Gynecol Obstet, 2000, p Chanrachakul B., Herabutya Y., Punyavachira P. Randomized comparison of glyceryl trinitrate and prostaglandin E2 for cervical ripening at term. Obstet Gynecol, 2000, p Chanrachakul B., Herabutya Y., Punyavachira P. Randomized trial of isosorbide mononitrate versus misoprostol for cervical ripening at term. Int. J. Gynecol. Obstet., 2002, p Chwalisz K., Garfield R.E. Regulation of the uterus and cervix during pregnancy and labor. Role of progesterone and nitric oxide. Ann NY Acad. Sci., 1997, p Chwalisz K., Garfield R.E. Role of nitric oxide in the uterus and cervix: implications for the management of labor. J. Perinat. Med., 1998, p
109 6. Ekerhovd E., Brännström M., Delbro D., et al. Nitric oxide mediated inhibition of contractile activity in the human uterine cervix. Mol. Hum. Reprod., 1998, p Rettori V., Canteros G., Renoso R., et al. Oxytocin stimulates the release of luteinizing hormone-releasing hormone from medial basal hypothalamic explants by releasing nitric oxide. Proc. Natl. Acad. Sci. USA, 1997, p Ticconi C., Zicari A., Realacci M., et al. Oxytocin modulates nitric oxide generation by human fetal membranes at term. AJRI, 2004, p Венцковский Б.М., Резниченко Ю.Г. Содержание простогландинов у женщин с переношенной беременностью и у их новорожденных. Казанский медицинский журнал, 1996, с Манухин И.Б. Проблемы и перспективы цервикального скрининга / И. Б. Манухин, Г. Н. Минкина In: Акушерство и гинекология, Supliment, 2006, с Савицкий Г.А. Биомеханизм раскрытия шейки матки в родах, СПб., 1999, с OPERAŢIA CEZARIANĂ LA PACIENTELE CU VALVULOPATII MITRALE DOBÂNDITE Anatolie Serbenco, Ecaterina Babencu-Stepan Catedra Obstetrică şi Ginecologie, FECMF USMF Nicolae Testemiţanu Institutul de Cercetări Ştiinţifice în Domeniul Ocrotirii Sănătăţii Mamei şi Copilului Summary Cesarean operation on the patients with obstained mitral valvulopathology Have been studied the finishing circumstances of birth,of the pregnants with mitral valvulopathology obtained by cesarean operation, in dependence of the heart insufficient degree. In the study were involved 319 pregnant women, 238 (74,6 %) of them pregnant women with mitral valvulopathology obtained post rheumatic (the base lot), which has been divided into 2 sublots.the sublot I consisted of 118 pregnant women with cardiac insufficiency NYHA, functional class I, and the sublot II consisted of 120 pregnant women with cardiac insufficiency NYHA, functional class II. In the control lot have been included 81 (25.4 %) pregnant practically healthy women. Patient s ages in each group varied from 15 to 44 years. Cesarean operation was performed to 52 (21,85 %) pregnant women with obtained mitral valvulopathology compared to the 9 (11,1 %) in the control lot.in the first sublot was performed to18 (15,25 %) pregnant women and in the second with the heart insufficient degree II - 34 (28.3 %) patients. Acording to the indications given by patients, cesarean operation was performed to 33 (63,7 %) patients with cardiac pathology and after fetal indications to 19 (36,53 %) patients.the main method of analgesia of the pregnant women with mitral valvulopathology obtained by cesarean operation, was the epidural analgesia to 47 (90,4 %) pregnant women. Rezumat Au fost studiate circumstanţele de finisare a naşterii la gravidele cu valvulopatii mitrale dobândite prin operaţia cezariană în dependenţă de gradul insuficienţei cardiace. În studiu s-au încadrat 319 gravide, dintre care 238(74,6%) cu valvulopatii mitrale post reumatismale (lotul de bază), care au fost divizate în 2 subloturi clinice. Sublotul I s-a constituit din 118 gravide cu insuficienţă cardiacă NYHA de CF I şi sublotul II - din 120 gravide cu insuficienţă cardiacă de CF II NYHA. În lotul martor au fost incluse 81(25,4%) gravide practic sănătoase. Vârsta pacientelor în fiecare grupă a variat de la 15 până la 44 de ani. Operaţia cezariană s-a executat la 52(21,85%) gravide cu valvulopatii mitrale dobândite, vs 9(11,1%) în lotul martor. În sublotul I intervenţia s-a realizat la 18(15,25%) gravide, iar în 113
110 sublotul II de parturiente cu insuficienţă cardiacă de gradul II la 34(28,3%). Operaţie cezariană conform indicaţiilor materne s-a efectuat la 33(63,7%) paciente cu patologie cardiacă şi după indicaţii fetale - la 19(36,53%) parturiente. Metoda principală de analgezie la gravidele cu valvulopatii mitrale dobândite a fost analgezia epidurală - 90,4%. Actualitatea În prezent cca 15% de femei în lume nasc prin operaţie cezariană. O rată mai ridicată a operaţiei cezariene (29,2%) se atestă în America Latină, iar cea mai mică (3,5%) - în Africa. În ţările industrial dezvoltate incidenţa operaţiei cezariene constituie 21,1% [2,16,18,19]. În totalitatea leziunilor cardiace la gravide valvulopatiile cardiace dobândite post reumatismale constituie 75-90%. Cea mai frecventă formă de valvulopatie postreumatismală achiziţionată este stenoza mitrală pură sau în asociere cu insuficienţa valvulei mitrale. Această variantă se depistează la 75 90% din gravidele suferind de valvulopatii mitrale secundare. Pe locul doi printre leziunile valvei mitrale se află insuficienţa mitrală (6 7%). De regulă, în această patologie, dacă sunt lipsă regurgitarea, dereglările de ritm şi insuficienţa cardiacă, evoluţia sarcinii nu agravează evoluţia maladiei cardiace [10,11,20]. Per ansamblu mortalitatea maternă condiţionată de patologia cardio-vasculară este una dominantă şi constituie 80-85%. Mortalitatea perinatală la pacientele cu maladii cardiovasculare se află pe locul doi [ 10,15,18,19]. În Rusia în anul 2002 mortalitatea maternă a constituit 33,5 la copii născuţi vii. Spre comparaţie, cu 20 ani în urmă mortalitatea perinatală alcătuia %o. În prezent acest indicator s-a diminuat până la 12-13%o. Se estimează că scăderea mortalităţii materne şi perinatale se datorează incidenţei elevate a operaţiei cezariene [9,17, 19] Cu referire la decizia operaţiei cezariene se duc discuţii controversate şi interminabile. Unii specialişti consideră, că toate problemele apărute în obstetrică pot fi rezolvate prin operaţia cezariană. Alţii consideră, că indicaţiile operaţiei cezariene sunt limitate [ 3,5,12,18]. Tradiţional indicaţiile pentru operaţia cezariană se divid în: absolute (placenta previa totală, bazin absolut strâmtat, ruptură de uter incipient, tumori şi stricturi cicatriceale ale vaginului, decolarea placentei în condiţia unor căi de naştere nepregătite) şi relative. Indicaţiile relative pot fi atât din partea mamei, precum şi din partea fătului [ 5,9,12,18]. Acum un deceniu, traumatismul obstetrical (3-4%) era definit mai frecvent prin aplicarea diferitor manopere obstetricale în naştere, de aceea specialiştii s-au dezis de aceste manevre de finisare a naşterii, dând prioritate operaţiei cezariene. Aceasta a dat posibilitate de a rezolva sarcina în orice moment, fără a se aduce prejudicii sănătăţii mamei şi copilului, fiind prevenite complicaţiile materne şi traumatismul fetal [17]. O problemă prioritară în obstetrică rămâne metoda de analgezie a operaţiei cezariane. Dacă până acum câţiva ani prioritate se acorda metodei endotraheale de anestezie, atunci în prezent acest gen de anesteziere este substituit cu metoda peridurală de anestezie, care implică mai puţine complicaţii. În cazurile dificile, când apare necesitatea de a dirija respiraţia şi hemodinamica, se utilizează metoda endotraheală de analgezie [1,2,3]. Scopul studiului a fost cel de a studia circumstanţele de finisare a naşterii la gravidele cu valvulopatii mitrale dobândite prin operaţia cezariană, în dependenţă de clasa funcţională a insuficienţei cardiace. Materialul şi metodele Lucrarea a fost executată la nivelul Clinicii de Obstetrică şi Ginecologie a Institutului de Cercetări Ştiinţifice în Domeniul Ocrotirii Sănătăţii Mamei şi Copilului (Centrul Perinatal de nivelul III). În studiu s-au inclus 319 gravide, inclusiv 238(74,6%) de gravide cu valvulopatii mitrale post reumatismale (lotul de bază). Acestea din urmă au fost divizate în 2 subloturi 114
111 conform clasei funcţionale a insuficienţei cardiace NYHA (New York Heart Associaton, 1994) [8]. Sublotul I s-a compus din 118 gravide cu insuficienţă cardiacă de gr. I şi sublotul II - din 120 gravide cu insuficienţă cardiacă de gr. II. În lotul martor au fost incluse 81(25,4%) gravide practic sănătoase. Vârsta pacientelor din aceste subunităţi de grup a variat între 15 şi 44 de ani.. Primipare în sublotul I au fost- 70(59,3%), în sublotul II - 56 (47,6%), lotul martor - 44 (54,3%), bipare în sublotul I 31(26,3%), în sublotul II 40(33,33%), în lotul martor 23(28,4%) gravide. De menţionat, că multiparele în sublotul I au constituit 17(14,41) paciente, în sublotul II 24(20,0%), comparativ cu lotul martor 14(17,3%) gravide. Toate gravidele s-au aflat în evidenţa medicului de familie şi au fost consultate de medicii specialişti: stomatolog, oculist, otorinolaringolog, reumatolog, cardiolog. Pe parcursul sarcinii gravidele cu valvulopatii mitrale post reumatismale au fost spitalizate de 1-3 ori în secţia specializată de patologie cardiovasculară, unde tor au fost examinate suplimentar, li s-a confirmat diagnosticul şi au şi primit tratament. Rezultate Incidenţa operaţiei cezariene practicate la gravidele cu valvulopatii mitrale post reumatismale, analizată în dependenţă de gradul insuficienţei cardiace conform clasificării NYHA este redată în figura 1 de mai jos. Fig. 1. Incidenţa operaţiei cezariene la pacientele cu valvulopatii mitrale dobândite Din cele prezentate grafic rezidă, că incidenţa operaţiei cezariene la pacientele înrolate în cercetare a constituit 61(19,2%). În lotul de bază gravide cu valvulopatii mitrale dobândite au fost 52(25,85%), comparativ cu 9(11,1%) în lotul de control, ceea ce ar fi de 2,3 ori mai mult decât în lotul martor. În sublotul I CF I NYHA au prezentat 18(15,15%) gravide, în sublotul II 34(28,3%) parturiente aveau insuficienţă cardiacă de CF II NYHA. De consemnat şi divergenţele de opinii ale specialiştilor cu referire la necesitatea de a fi excluse eforturile de travaliu la pacientele cardiopate [ 6 ]. 115
112 Fig.2. Distribuţia ratei de operaţii cezariene pe loturi de studiu Indicaţiile absolute şi relative pentru operaţia cezariană la pacientele cu valvulopatii mitrale dodândite sunt prezentate în tabelul 1. Din cele redate în tabelul 1 derivă, că indicaţiile materne de operaţie cezariană au fost prezente la 33(63,7%) din pacientele cu valvulopatii mitrale dobândite, pe când cele din partea fătului la 19(36,53%) parturiente cu valvulopatii mitrale post reumatismale. Indicaţiile de bază pentru operaţia cezariană la pacientele cu valvulopatii mitrale dobândite au fost următoarele: uterul cicatriceal la 15(28,85%), anomaliile forţelor de contracţie la 10(19,2%), alte circumstanţe la 7(13,5%) parturiente; indicaţiile din partea fătului au fost mai frecvent prezentaţia transversală a fătului, hipoxia intrauterină a fătului, retardul fetal şi au fost constatate la 7(13,5%) parturiente, iar prezentaţia pelviană, transversală şi diplexul la 12(23,1%). Tabelul 1 Indicaţiile pentru operaţia cezariană la pacientele cu valvulopatii mitrale (%) Lotul martor Gravidele cu valvulopatii Total Nr. Indicaţiile pentru mitrale d/о operaţia Lotul I Lotul II abs. % abs. % abs. % abs. % 1. Uter cicatriceal 1 1,23 7 6,78 8 6, ,02 2. Prezentaţia pelviană 1 1,23 3 2,54 5 4,17 9 2,82 3. Anomalia forţelor de 2 2,47 4 3,39 6 5, ,76 contracţie. 4. Miopie forte cu 1 1,23 0 0,00 1 0,83 2 0,63 schimbări la fundul ochiului 5. Placenta previa 0 0,00 0 0,00 1 0,83 1 0,31 6. AGC. Sterilitate. Vârsta 0 0,00 0 0,00 2 1,67 2 0,63 avansată 7. Preeclampsie severă 0 0,00 1 0,85 2 1,67 3 0,94 8. Decolarea placentei normal înserate 1 1,23 0 0,00 1 0,83 2 0,63 9. Prezentaţie transversală 1 1,23 0 0,00 1 0,83 2 0,63 10 Hipoxie fetală, retard 2 2,47 2 1,69 5 4,17 9 2,82 fetal 11 Duplex 0 0,00 1 0,85 2 1,67 3 0,94 Total 9 11, , , ,12 116
113 Aproximativ acelaşi spectru de indicaţii sunt invocate şi în majoritatea publicaţiilor de specialitate [4, 5,6,11,13,16]. Rezultatele naşterii pentru mamă şi făt depind în mod categoric şi de metoda analgeziei în naştere [6,7]. Metodele de anestezie aplicate la realizarea operaţiei cezariane în cazul pacientelor cu valvulopatii mitrale din cercetarea noastră sunt redate în tabelul 2. Tabelul 2 Metodele de analgezie a operaţiilor cezariene la pacientele cu valvulopatii mitrale dobândite (%) Lotul martor Gravidele cu valvulopatii Total Nr. Metode de analgezie mitrale d/о Lotul I Lotul II abs. % abs. % abs. % abs. % 1. Analgezie epidurală în 8 9, , , ,24 operaţia cezariană 2. Analgezia 1 1,23 2 1,7 3 14,3 6 1,9 endotraheală în operaţia cezariană Total 9 11, , , ,12 Naşterea prin cezariană decisă la pacientele cu patologie cardiacă e necesar să fie asistată pe un fundal de analgezie adecvată pentru a se preveni progresiunea insuficienţei cardiace şi dezvoltarea edemului pulmonar [14,19]. Astfel metoda principală de analgezie aplicată în operaţia cezariană la gravidele cu valvulopatii mitrale dobândite a fost cea de analgezie epidurală, care a fost administrată la 47(90,4%) paciente, din acestea 16(30,8%) gravide aveau insuficienţă cardiacă de CF I NYHA şi 31(59,61%) erau cu insuficienţă cardiacă de CF II NYHA, contra a 8(88,9%) asemenea gravide în lotul martor. De menţionat, că în celelalte 5(9,6%) cazuri din lotul de studiu pentru analgezia operaţiei cezariene a fost administrată metoda endotraheală, comparativ cu doar 1 caz în lotul martor. Drept indicaţii pentru analgezia endotraheală la pacientele cu valvulopatii mitrale dobândite au servit stările de urgenţă legate de hemoragiile în placenta previa, decolarea placentei normal înserate şi patologia coloanei vertebrale. În ultimul timp în patologia cardiacă se preferă tot mai frecvent şi analgezia peridurală, care este promovată şi recomandată în Ghidurile naţionale de specialitate din mai multe ţări de pe mapamond [ 2, 3,6]. Discuţii Naşterea per vias naturalis la cardiopatele cu insuficienţa valvulei mitrale sau stenoză a valvulei mitrale este permisă în cazul unei hemodinamici compensate cu asigurarea unei anestezii adecvate în naştere, care să prevină dezvoltarea şi agravarea insuficienţei cardiace [4,15,20]. Persistă opinii mai vechi, prin care se crede, că naşterea la termen prin operaţia cezariană contribuie la diminuarea efortului asupra cordului şi hemodinamicii centrale, ceea ce în final diminuează mortalitatea maternă la pacientele cu patologie cardiacă [ 4,9,13] În valvulopatiile cardiace cu o durată de peste 20 ani incidenţa insuficienţei cardiace în timpul sarcinii este de 5 ori mai mare, comparativ cu valvulopatiile recent formate [4, 13] Conform datelor mai multor autori [4,10,11,19] indicaţiile pentru operaţia cezariană în valvulopatiile mitrale pot fi citate precum urmează: 117
114 Insuficienţa circulatorie de CF III IV NYHA Asocierea valvulopatiei mitrale cu patologia obstetricală (bazin clinic strâmtat, prezentaţia incorectă a fătului, placenta previa etc.); Insuficienţa valvei mitrale cu dereglări esenţiale ale hemodinamicii centrale (regurgitare foarte pronunţată); Stenoza valvei mitrale care nu se pretează corecţiei chirurgicale; Valvulopatiile mitrale congenitale cu dereglări esenţiale ale hemodinamicii; Insuficienţa combinată a valvelor aorto-mitrale; Efectul insuficient al corecţiei chirurgicale a viciilor cardiace sau apariţia complicaţiilor; Comisurotomia mitrală cu restenozare şi recanalizare; Cord protezat multivalvular. De menţionat, că în studiul prezentat nu am consemnat indicaţii cardiace directe pentru efectuarea operaţiei cezariene, poate şi pentru că nu am avut sub observare cardiopate prezentând CF III şi IV, care puteau invoca indicaţii directe pentru cezariană. Concluzii 1. La pacientele cu valvulopatii mitrale dobândite operaţia cezariană s-a impus ca soluţie în 21,85% din cazuri, ceea ce ar fi de 2 ori mai frecvent comparativ cu lotul martor. 2. Indicaţiile principale pentru operaţia cezariană au fost cele de sorginte maternă: uterul cicatriceal - în 28,85% de cazuri, anomaliile forţelor de contracţie la 19,2% parturiente; indicaţiile din partea fătului cum ar fi prezentarea pelviană, transversală, suferinţa fetală, retardul fetal, duplex au constituit 36,5%, altele 11,5%. 3. Metoda principală de analgezie practicată de noi în operaţia cezariană la pacientele cu valvulopatii mitrale dobândite a fost analgezia peridurală - 90,4%. 4. Analgezia endotraheală a fost aplicată la 9,6% paciente şi a fost condiţionată de stările de urgenţă obstetricală. 5. Incidenţa operaţiei cezariene la pacientele cu valvulopatii mitrale dobândite se corelează cu gradul insuficienţei cardiace la aceste paciente. Bibliografie 1. Afolabi B.B., Lesi FEA, Merah N.A.. Regional versus general anaesthesia for caesarean section. Cochrane Database of Systematic Reviews. Issue 4. Art. No. 2006;CD004350: / CD pub 2. BamigboyeA.A. Регионарная анестезия по сравнению с общей при выполнении кесарева сечения: Комментарий БРЗ (последняя редакция: 29 ноября 2007 г.). Библиотека репродуктивного здоровья ВОЗ; Женева: Всемирная организация здравоохранения. 3. Betrán A.P., Merialdi M., Lauer J.A., Bing-Shun W., Thomas J., Van Look P., et al. Rates of caesarean section: analysis of global, regional and national estimates. Paediatr Perinat Epidemiol 2007;21: DOI: /j x. Medline 4. Cerneţchi O., Ştemberg M., Grib L. Sarcina asociată bolilor cardiovasculare. - CEP Medicina: Chişinău, p. 5. Gladun E., Eţco L., Poclitaru M., Corolcova N. Operaţia cezariană în obstetrica contemporană. Chişinău: Tipografia Centrală, p. 6. Oakley I, Warnes Celia II, Carole A. Heart diseases in pregnancy. DNLM: ISBN: Steinbrook RA. Anaesthesia, minimally invasive surgery and pregnancy. Best Pract Res Clin Anaesthesiol. 2002;16:
115 8. Oakley I, Warnes Celia II, Carole A. Heart diseases in pregnancy. DNLM: ISBN: The Criteria Communittee of the New York Heart Association. Nomenclature and Criteria for Diagnosis of the Heart and great Vessels. 9th ed. Boston, Mass: Little, Brown & Co; 1994: Акушерство // Под ред. Г. М. Савельева. Медицина. Москва, 2000, 816 с. 11. Ванина Л.В. Беременность и сердечно-сосудистая патология. Москва, Медицина, 1991, 223 c. 12. Затякин Е.П. Врожденные и приобретенные пороки сердца у беременных. Москва,Триада-Х, 2004, 294c. 13. Кулаков В.П., Прошина И.В. Экстренное родоразрешение. Н. Новгород, Манухин И.Б. Оперированное сердце и беременность // Акуш. и гин С Павлова СС. Анестезиологические пособия в родах у больных с пороками сердца. //Беременность и и сердечно-сосудистая патология (под ред. Л.В. Ваниной). Москва,1986: Палади Г., Илиади-Тулбуре К., Табуйка У. Задержка внутриутробного развития плода: диагностика и оптимальный метод родоразрешения. // Акушю и гин , 5. - C Репина М.А., Кузьмина-Крутецкая С.Р. Приобретенные пороки сердца и беременность (в помощь практическому врачу) //Журнал акушерства и женских болезней Том LVII, 1. С Серов В.П. Современное акушерство и кесарево сечение // Стрижаков А. Н., Лебедев В.А. Кесарево сечение в современном акушерстве. Москва, Медицина, с. 20.Шехтман М.М. Руководство по экстрагенитальной патологии у беременных. Москва, Триада-X, c. PRONOSTICUL ŞI DIAGNOSTICUL PRECOCE AL INSUFICIENŢEI PLACENTARE LA GRAVIDE CU VALVULOPATIE MITRALĂ REUMATISMALĂ Ecaterina Babencu-Stepan, Lilia Siniţin, Anatolie Serbenco Catedra Obstetrică şi Ginecologie, FECMF, USMF Nicolae Testemiţanu, Institutul de Cercetări Ştiinţifice în domeniul Ocrotirii Sănătăţii Mamei şi Copilului Summary The forecast development of placental insufficiency of patients with rheumatic mitral valvulopathy The morphological investigations of placentas of patients with rheumatic mitral valvulopathy detected tissue damage, that characterize placental insufficiency and were statistically evaluated, including the use of clinical parameters such as ultrasound thickness of the placenta and newborn weight. The clusterian analysis of k-means determined that the clues : circulatory problems and maturation discronism can be considered placental markers with an important role in development pregnancy prognosis. Regresional and correlational statistical analysis determined that in the IC gr. I, as placental circulatory disturbances are more pronounced the more pronounced is the discronismal maturation (r = 0.55), which are dependent on placental thickness (r = 0.54) and newborn weight (r = 0.75 ). As the circulatory disturbances are more advanced,as the weight of the newborn is less (r = -0.52). With the progression of maternal IC these dependencies are selectively stored, except for negative dependence of 119
116 thickness of the placenta and newborn weight (r = -0.47), which is explained by blood stasis, the last having negative impact on intrauterine development of the fetus. Rezumat Cercetările morfopatologice ale placentelor de la pacientele cu valvulopatii mitrale reumatismale au detectat leziuni tisulare, ce caracterizează insuficienţa placentară şi care au fost evaluate statistic, inclusiv cu utilizarea unor parametri clinici aşa ca grosimea ultrasonografică a placentei şi greutatea nou-născutului. Analiza clusteriană pe k-medii a stabilit că indicii tulburări circulatorii şi discronism de maturizare pot fi consideraţi markeri placentari cu rol important în pronosticul evoluţiei sarcinei. Analiza statistică corelaţională şi regresională a stabilit că în IC gr. I, cu cât tulburările circulatorii placentare sunt mai pronunţate cu atât este mai pronunţat discronismul de maturizare (r=0,55), de care sunt dependente grosimea placentei (r=0,54) şi greutatea nou-născutului (r=0,75). Cu cât tulburările circulatorii sunt mai avansate, cu atât greutatea nou-născutului este mai mică (r=-0,52). Cu progresarea IC materne aceste dependente selectiv se păstrează, cu excepţia dependenţei negative dintre grosimea placentei şi greutatea nou-născutului (r=-0,47), fapt explicat prin staza sangvină, ultima având impact negativ asupra dezvoltării intrauterine a fătului. Actualitate Conceptul de insuficienţă placentară a apărut în obstetrica modernă începând cu anul 1973, datorită Primului Simpozion Internaţional pe această temă [12]. Frecvenţa insuficienţei placentare este destul de mare şi constituie 3-4% la femeile sănătoase cu sarcini necomplicate, iar la gravide cu diferite patologii acest indicator variază de la 24% la 46% [12]. Rezultatele studiilor contemporane sugerează că condiţiile adverse obstetricale sunt asociate cu restricţie de creştere placentară sau cu hipertrofie placentară, dar nu cu ambele consecutiv. Aceasta confirmă faptul că placenta are răspunsuri specifice compensatorii pentru condiţiile adverse materne obstetrice, fiecare cu un mecanism fiziopatologic distinct [2]. Pronosticul, diagnosticul precoce şi tratamentul, inclusiv la gravide cu valvulopatie mitrală reumatismală, este o problemă importantă a obstetricii, neonatologiei şi perinatologiei moderne. Structura şi funcţia placentei determina direcţia de creştere a fătului. Mai multe studii arată că creşterea placentară anormală este asociată cu sarcini adverse. Soluţionarea insuficienţei placentare ar permite reducerea morbidităţii şi mortalităţii perinatale şi a pierderilor feto-infantile [7, 11]. Dereglările hemodinamicii centrale la mama cu valvulopatie mitrală reumatismală influenţează negativ hemodinamica circulaţiei utero-placentare şi feto-placentare [10] cu dereglarea mecanismelor compensator-adaptive la nivel molecular, celular şi tisular [6]. În rezultat, se dereglează funcţiile de transport, trofică, endocrină, metabolică şi antitoxică ale placentei, modificări care duc la pierderea capacităţii de menţinere şi schimb adecvat între mamă şi făt şi stau la baza patologiei fătului şi nou-născutului: hipoxie intrauterină, retard de dezvoltare intrauterină a fătului, naştere prematură, greutate mică la naştere, creşterea morbidităţii şi mortalităţii perinatale, tulburări în dezvoltarea post-natală a copiilor [6, 8, 9]. Complicaţiile fetale şi/sau neonatale sunt determinate în circa 20-30% din sarcini, iar riscul evenimentelor materne şi fetale sunt puternic asociate cu severitatea valvulopatiei şi clasa funcţională NYHA de până la sarcină [8, 9]. Rata de mortalitate fetală/neonatală reprezintă 2%, rata de naştere prematura - 10%, hipertensiunea indusă de sarcină - 4% [9]. Valvulopatia mitrală reumatismală este o afecţiune frecventă la femeile în perioada de vârstă fertilă, în pofida scăderii globale a incidenţei valvulopatiilor dobândite în Europa şi America de Nord, obţinerii unor succese importante în tactica de conduită şi tratament a sarcinii şi naşterii la astfel de pacientele [10]. Există puţine publicaţii în literatura de specialitate disponibilă care estimează modificarea indicatorilor circulaţiei utero-placentare şi feto- 120
117 placentare, circulaţiei cerebrale fetale şi severităţii modificărilor morfologice ale ţesutului placentar în funcţie de severitatea valvulopatiei mitrale reumatismale, perioadei de gestaţie şi complicaţiilor sarcinii. Este importantă şi elaborarea criteriilor de pronostic, diagnostic precoce şi metodelor de corecţie a tulburărilor placentare la gravidele cu valvulopatie mitrală reumatismală. Aşadar, în scopul prognozării insuficientei placentare şi depistării precoce prenatale a tulburărilor în sistemul mamă-placentă-făt la gravide este necesar de estimat: 1) modificările structurii şi calităţii maturităţii placentei, 2) indicatorii biometrici şi organometrici, 3) agravarea circulaţiilor utero-placentară, feto-placentară şi cerebrală fetală prin examenul Doppler, 4) concentraţia hormonilor steroizi, lactogenului placentar şi α-fetoproteinei - marcheri ai dezvoltării insuficientei placentare la femeile gravide cu VMR, 5) dereglările de maturare a vilozităţilor coriale şi starea reacţiilor compensator-adaptive, studiate prin examen histopatologic. Scopul studiului constă în evaluarea modificărilor morfopatologice ale placentelor din sarcinile femeilor cu insuficienţă cardiacă şi aprecierea impactului acestora asupra funcţiei placentare. Material şi metode În studiu au fost incluse 23 de gravide, inclusiv 9 femei cu valvulopatie mitrală reumatismală şi insuficienţă cardiacă NYHA I şi 14 femei cu valvulopatie mitrală reumatismală şi insuficienţă cardiacă NYHA II. În scopul stabilirii diagnosticului, gravidele au fost evaluate detaliat clinic, paraclinic şi ecocardiografic. Toate femeile s-au aflat la evidenţă în timpul sarcinii la medicul de familie, au fost consultate la medicii specialişti (stomatolog, oculist, otorinolaringolog, reumatolog, obstetrician-ginecolog) şi marea majoritate de 1-3 ori pe parcursul sarcinii au fost investigate şi tratate în secţia specializată de patologie cardiovasculară a Institutului de Cercetări Ştiinţifice în domeniul Ocrotirii Sănătăţii Mamei şi Copilului. În studiu nu au fost incluse fenomenele compensatorii, deoarece însoţesc diverse procese patologice ce evoluează în placentă, şi naşterile premature pentru a obţine o similitudine majoră între loturi. Obiect de studiu a servit placenta. Studiul morfo-funcţional al placentei s-a realizat în primele 24 de ore de la naştere. Examenul macroscopic a inclus evaluarea formei, organometria (lungime, lăţime, grosime, greutate) fără membrane şi cordon ombilical, prezenţa lobilor accesorii. Au fost studiate inserţia cordonului ombilical, torsiunea, nodulii, pseudonodulii, numărul de vase şi leziunile focale ale parenchimului discului (infarcte, trombi intervilari, hematom retroplacentar). Mostrele pentru examenul histologic al placentei au fost prelevate din toate zonele patologice, sectoarele de limită cu zonele normale, zonele centrală şi paracentrală ale discului placentei, cordonul ombilical şi membrane. Am utilizat metode uzuale de colorare (hematoxilină şi eozină, picrofuxină van Gieson). Procesarea datelor primare a fost efectuată cu programul SPSS 20.0 prin procedee statistice descriptive şi inferenţiale. Am utilizat metoda χ² cu corecţia lui Yates sau metoda exactă a lui Fisher pentru compararea variabilelor discrete, analiza de varianţă unifactorială cu aplicarea testelor de analiză post-hoc pentru testarea diferenţei dintre valorile medii în loturile de studiu, analiza de corelaţie pentru a determina relaţia dintre variabile, puterea şi direcţia acesteia, regresia logistică pentru a face predicţii ale unei variabile în funcţie de valoarea altei variabile, demonstrând dependenţele şi orientarea acestora, dar şi ecuaţia matematică a dependenţelor, care are rol predictiv în activitatea practică. 121
118 În scopul estimării impactului modificărilor placentare asupra funcţiei placentare am aplicat analiza clusteriană (metoda k-medii), procedură statistică multidimensională ce implică colectarea datelor şi repartiţia acestora în grupuri relativ uniforme în baza distanţelor euclidiene, prin metoda Ward şi stabileşte cei mai relevanţi indici pentru diferenţierea în clustere. Statistic semnificative au fost acceptate diferenţele cu valoarea p<0,05. Rezultate şi discuţii Sarcina la o femeie cu boli cardiovasculare, în general, şi cu valvulopatii cardiace reumatismale, în particular, rămâne una dintre cele mai dificile şi complexe probleme ale medicinii moderne. Acest obiectiv implică ramuri diverse de cercetare - de la ginecologie şi obstetrică la anatomie patologică, imunologie, genetică şi cercetări fundamentale. Caracterul polietiologic al insuficienţei placentare este confirmat de numărul mare de factori de risc care contribuie la dezvoltarea acesteia: vârsta mamei sub 17 ani şi peste 35 de ani, obiceiuri nocive (fumat, consum de alcool, dependenţă de droguri), condiţii sociale şi de viaţă nefavorabile, efecte nocive ale factorilor fizici sau chimici în stadiile incipiente de gestaţie (riscurile profesionale, de poluare, săruri de metale grele din lotul I - Zn, Pb, Se, Ca), focarele latente de infecţie, patologia extragenitală (anemie, pielonefrită cronică, BCV, diabet zaharat etc. ), anamneza obstetrical-ginecologică agravată şi complicaţiile actuale ale sarcinii (preeclampsie, ameninţare îndelungată de întrerupere a sarcinii, localizarea anormală a placentei, sarcină multiplă, cicatrice pe uter) [2, 11]. Principalul element patogenic în dezvoltarea insuficienţei placentare sunt tulburările hemodinamice şi microcirculatorii. Modificările homeostaziei, în rezultatul dereglărilor circulatorii la gravide cu boli cardiovasculare, duc la schimbări în structura şi funcţia placentei, la insuficienţa feto-placentară cronică [1]. În insuficienţa placentară doar o parte din arterele din decidua se modifică, fapt care se manifestă clinic prin creşterea rezistenţei fluxului de sânge în arterele spiralate şi persistenţa fluxului sangvin anormal în spaţiul intervilos [5]. Astfel, importanţa pronosticului evoluţiei sarcinii şi dezvoltării intrauterine a fătului este primordială pentru exodul sarcinii, în special la femeile gestante cu insuficienţă circulatorie de divers grad. Placenta, fiind responsabilă de menţinerea echilibrului în sistemul mamă-placentăfăt, şi orice devieri ale acestui echilibru au un rol nefast asupra dezvoltării intrauterine ale fătului. Studiul morfopatologic al placentelor din sarcini la femei cu insuficienţă cardiacă a stabilit un şir de modificări structural-tisulare, care au fost divizate în următoarele grupuri: procese inflamatorii, tulburări circulatorii, discronism de maturizare a corionului vilar şi fenomene compensatorii. Conform rezultatelor analizei clusteriene pe k-medii, tulburările circulatorii şi discronismul de maturizare a corionului vilar aveau cea mai bună capacitate de diferenţiere a clusterelor. Având în vedere, că această analiză statistică s-a efectuat în baza incidenţei diferite a indicatorilor, aceştia pot fi consideraţi markeri placentari cu rol important în pronosticul evoluţiei sarcinii. Ulterior, prin efectuarea analizei statistice corelaţionale şi regresionale, am comparat tulburările circulatorii şi discronismul de maturizare a corionului vilar cu unii indicatori utilizaţi în evaluarea clinică a evoluţiei sarcinii, aşa ca grosimea placentei la examenul ultrasonografic şi greutatea nou-născuţilor din aceste sarcini. Analiza corelaţională a acestor indicatori în lotul pacientelor cu insuficienţă cardiacă NYHA I a stabilit dependenţe directe moderate între tulburările circulatorii şi discronismul de maturizare a corionului vilar (r=0,55), discronismul de maturizare a corionului vilar şi grosimea placentei (r=0,54), discronismul de maturizare a corionului vilar şi greutatea nou-născutului (r=0,33). Dependenţă directe înaltă s-a stabilit între grosimea placentei şi greutatea nounăscutului (r=0,75), dependenţă negativă moderată între tulburările circulatorii şi greutatea fătului (r=-0,52) (tabelul 1). 122
119 Analiza corelaţională a indicatorilor examinaţi în lotul pacientelor cu insuficienţă cardiacă NYHA I Indici Discronism de Tulburări Grosimea maturizare a circulatorii placentei corionului vilar Tulburări circulatorii 1,0 Discronism de maturizare a 0,55 1,0 123 Tabelul 1 Greutatea fătului corionului vilar Grosimea placentei -0,20 0,54 1,0 Greutatea fătului -0,52 0,33 0,75 1,0 Predictorii au fost introduşi într-un model de regresie logistică. Pentru corelaţia r=0,55 a relaţiei tulburări circulatorii şi discronism de maturizare a corionului vilar ecuaţia de regresie era: y = 0,2857+0,2857*x, pentru corelaţia r=0,54 a relaţiei discronism de maturizare a corionului vilar şi grosimea placentei - y =34,5+4,1667*x, pentru corelaţia r=0,33 a relaţiei discronism de maturizare a corionului vilar şi greutatea nou-născutului - y =2995,4+425,35+x, pentru corelaţia r=0,75 a relaţiei grosimea placentei şi greutatea nou-născutului - y = -140, ,0239*x, pentru corelaţia r=-0,52 a relaţiei tulburări circulatorii şi greutatea nou-născutului - y = *x. În lotul pacientelor cu insuficienţă cardiacă NYHA II s-au stabilit dependenţe uşoare şi moderate directe între tulburările circulatorii şi dicronismul de maturizare a corionului vilar (r=0,29), tulburările circulatorii şi grosimea placentei (r= 0,60), discronismul de maturizare a corionului vilar şi grosimea placentei (r=0,33). Dependenţe negative s-au determinat între tulburările circulatorii şi greutatea nou-născutului (r=-0,34), grosimea placentei şi greutatea nounăscutului (r=-0,47) (tabelul 2). Tabelul 2 Analiza corelaţională a indicatorilor examinaţi în lotul pacientelor cu insuficienţă cardiacă NYHA II Indici Tulburări circulatorii Discronism de maturizare a corionului vilar Grosimea placentei Greutatea fătului Tulburări circulatorii 1,0 Discronism de maturizare a corionului vilar 0,29 1,0 Grosimea placentei 0,60 0,33 1,0 Greutatea nou-născutului -0,34-0,13-0,47 1,0 Pentru corelaţia r=0,29 a relaţiei tulburări circulatorii şi discronism de maturizare a corionului vilar ecuaţia de regresie era: y=0,2857+0,2857*x, pentru corelaţia r=0,60 a relaţiei tulburări circulatorii şi grosimea placentei - y = 37,4286+1,7143*x, pentru corelaţia r=0,33 a relaţiei discronism de maturizare a corionului vilar şi grosimea placentei - y = 37,4286+1,7143*x, pentru corelaţia r=-0,34 a relaţiei tulburări circulatorii şi greutatea nounăscutului ecuaţia - y = 3646, ,5714*x, pentru corelaţia r=-0,47 a relaţiei grosimea placentei şi greutatea nou-născutului - y = 3646, ,5714*x. Barbosa P. şi coautorii [3], de asemenea, au constatat asociere puternică a riscului evenimentelor materne şi fetale în funcşie de severitatea stenozei mitrale şi clasa funcţională NYHA de până la sarcină. Savanţii au raportat factorii de prognostic la 41 de paciente din Brazilia, supravegheate în perioada Riscul evenimentelor materne, care au inclus
120 progresarea insuficienţei cardiace, necesitatea intervenţiei chirurgicale cardiace sau a valvuloplastiei mitrale cu balon, decesul şi tromboembolismul, a fost puternic asociat cu severitatea stenozei mitrale şi clasa funcţională NYHA precedente sarcinii. Greutatea mică la naştere (<2500 g) (29,4%) şi naştere prematură (23,8%) au fost cele mai frecvente complicaţii fetale/neonatale. Clasa funcţională NYHA nu a fost semnificativ statistic asociată cu evenimentele fetale/neonatale (avort, deces fetal sau neonatal, prematuritate, greutate redusă la nastere). Acest fapt este, parţial, explicat de autori prin procentul ridicat de naşteri premature şi greutate mică la naştere, chiar şi printre gravidele cu stenoză mitrală mai puţin severă şi dimensiunea relativ mică a eşantionului inclus în studiu [3]. Rolul independent al clasei funcţionale NYHA al mamei în dezvoltarea complicaţiilor materne şi/sau fetale a fost confirmată de Bhatla N. şi coautorii [4], care au raportat rezultatele unui studiu retrospectiv a 207 sarcini la femei cu afecţiuni cardiace care au născut peste 28 de săptămâni. Stenoză mitrală prezentau 71 (34,3%) paciente [4]. Aşadar, conform rezultatelor analizei statistice corelaţionale şi regresionale, cu cât tulburările circulatorii sunt mai pronunţate, cu atât este mai pronunţat discronismul de maturizare a corionului vilar (r=0,55), de care depind grosimea placentei (r=0,54) şi greutatea nounăscutului (r=0,75). Concomitent cu progresarea insuficienţei cardiace materne scade greutatea nou-născutului (r=-0,52). Cu cât grosimea placentei este mai mare, cu atât suferinţa fătului este mai mare, iar greutatea fătului mai mică (r=-0,47). Aceste rezultate sunt explicate prin faptul, că insuficienţa cardiacă de grad avansat determină evoluţia tulburăilor circulatororii în placentă, soldate cu stază sangvină şi impact negativ asupra dezvoltării intrauterine a fătului. Rezultatele prezentate şi ipotezele propuse reprezintă o bază pentru dezvoltarea investigaţiilor prospective, pentru o mai bună percepere a factorilor de pronostic pentru o gravidă cu stenoză mitrală. Concluzii 1. Pronosticul evoluţiei sarcinii şi dezvoltării intrauterine a fătului din sarcini evoluate pe fondal de insuficienţă cardiacă, cauzată de valvulopatie mitrală reumatismală, se poate stabili prin monitorizarea tulburărilor circulatorii şi discronismului de maturizare a corionului vilar - markeri ai dezvoltării insuficienţei feto-placentare. 2. Greutatea redusă a nou-născutului din sarcini la paciente cu insuficienţă cardiacă, determinată de valvulopatie mitrală reumatismală, este indusă de staza sangvină, ca rezultat al tulburărilor circulatorii, soldată cu creşterea grosimii placentare ultrasonografic concomitent cu sporirea gradului de insuficienţă cardiacă, care poate servi drept indice al suferinţei intrauterine a fătului. Bibliografie 1. ACC/AHA 2006 Guidelines for the Management of Patients With Valvular Heart Disease. A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Revise the 1998 Guidelines for the Management of Patients With Valvular Heart Disease). Circulation. 2006, vol. 114, no. 5, e84-e Baptiste-Roberts K., Salafia C., Nicholson W. et al. Maternal risk factors for abnormal placental growth: the national collaborative perinatal project. BMC Pregnancy Childbirth. 2008, vol. 8, article no Barbosa P.J., Lopes A.A., Feitosa G.S. et al. Prognostic factors of rheumatic mitral stenosis during pregnancy and puerperium. Arq. Bras. Cardiol. 2000, vol. 75, no. 3, p Bhatla N., Lal S., Behera G. et al. Cardiac disease in pregnancy. Int. J. Gynaecol. Obstet. 2003, vol. 82, no. 2, p Gladun E., Ştemberg M., Stratulat P. et al. Complexul fetoplacentar (aspecte perinatale). Chişinău: tipografia Reclam, 2005, 190 p. 124
121 6. Koga T., Athayde N., Trudinger B. The fetal cardiac isovolumetric contraction time in normal pregnancy and in pregnancy with placental vascular disease: the first clinical report using a new ultrasound technique. BJOG. 2001, vol. 108, no. 2, p Salafia C.M. Placental pathology of fetal growth restriction. Clin. Obstet. Gynecol. 1997, vol. 40, no. 4, p Silversides C., Colman J., Sermer M. et al. Cardiac risk in pregnant women with rheumatic mitral stenosis. Am. J. Cardiol. 2003, vol. 91, no. 11, p Siu S., Sermer M., Colman J. et al. Prospective multicenter study of pregnancy outcomes in women with heart disease. Circulation. 2001, vol. 104, no. 5, p Stout K.K., Otto C.M. Pregnancy in women with valvular heart disease. Heart. 2007, vol. 93, no. 5, p Vedmedovska N., Rezeberga D., Teibe U. et al. Placental pathology in fetal growth restriction. Eur. J. Obstet. Gynecol. Reprod. Biol. 2011, vol. 155, no. 1, p Майоров М. Фетоплацентарная недостаточность - актуальные особенности патогенеза, диагностики и терапии. Провизор. 2005, no. 3, статья no SARCINA ŞI MIOMUL UTERIN Iulia Dobrioglo, Elena Pavlov, Victor Ciobanu. Catedra Obstetrică şi Ginecologie FECMF, USMF Nicolae Testemiţanu Summary Pregnancy and uterine myoma The uterine myoma occurs in 30-35% of cases among all gynecological diseases and during pregnancy in % of cases. The combination of uterine myoma and pregnancy is a difficult problem. On the one hand, pregnancy and childbirth of women with uterine myoma are taking their normal course, without any complications; on the other hand there was going to be situations that require an early and operative childbirth with subsequent hysterectomy. The outcome of abnormal pregnancy may be the birth of an immature, sick child with abnormalities of physical and / or neuro-psychological development during the following years. Thus, high frequency of combination of the uterine myoma and pregnancy requires an individual treatment in each case. Rezumat Dintre toate afecţiunile ginecologice, miomului uterin revin 30-35%, iar în timpul sarcinii se inregistrează cu o frecvenţa de 0,5 6,0%. Asocierea sarcinii cu miom uterin este o problema complexă. Pe de o parte, sarcina şi naşterea la femeile cu miom uterin decurg fără complicaţii, pe de altă parte, pot aparea situaţii care necesită rezolvarea sarcinii înainte de termen în mod operativ cu histerectomie ulterioară. Ca consecinţă a complicaţiilor în sarcină sunt naşterea unui copil prematur, a unui copil bolnav cu dereglări ale dezvoltării fizice şi/sau neuropsihice ulterioare. Astfel rata înaltă de asociere a sarcinii cu miomul uterin dictează o atitudine individuală a medicului faţă de fiecare caz în parte. Actualitatea La momentul actual schimbarea societăţii, urbanizarea, vârsta înaintată a reproducerii contribuie la apariţia în timpul sarcinii a patologiei ginecologice şi anume - miomul uterin, care din punct de vedere istoric se întâlneşte mai des după vârsta reproductivă. Frecvenţa miomului uterin în timpul sarcinii variază de la 0,3% pînă la 5% [3,5,9,10,13,14,17]. 125
122 Problemei influenţei sarcinii asupra dezvoltării miomului uterin în literatură i se acordă o atenţie minimală, cu toate că anume în această perioadă în organismul feminin au loc schimbări neuroendocrine complexe. În ultimii ani se constată o creştere a numărului pacientelor cu miom uterin şi sarcină. Acest fapt este determinat de mărirea numărului primiparelor de vârstă înaintată, de succesele tratamentului neoperator şi de efectuarea operaţiilor conservatoare pe uter. Din aceste considerente problema miomului uterin şi a sarcinii este foarte actuală, iar conduita sarcinii şi naşterii la pacientele date necesită o atenţie deosebită [15, 16]. Printre toate maladii ginecologice miomul uterin se întâlneşte în 30-35% de cazuri, iar în timpul sarcinii, în 0,5-6.0 % cazuri din observaţiile unor autori [6, 7]. Miomul uterin şi sarcina se referă la o problema complexă. Pe de o parte, sarcina şi naşterea la femeile cu miom uterin decurg fără complicaţii, pe de altă parte, pot aparea situaţii care necesită rezolvarea sarcinii înainte de termen în mod operativ cu histerectomie ulterioară. Ca consecinţă a complicaţiilor în sarcină sunt naşterea unui copil prematur, a unui copil bolnav cu dereglări ale dezvoltării fizice şi/sau neuropsihice ulterioare [12]. Miomul poate să fie pîna la sarcina sau poate să se manifeste şi după sarcină. La gravide mai des se întâlnesc noduri subseroase sau interstiţiale, deoarece când nodul este situat submucos foarte des se întâlnesc infertilitatea sau întreruperea sarcinii la termene mici [11]. Cauzele complicaţiilor severe în sarcină şi naştere pot fi nu numai miomul propriu zis (dimensiunea mare, localizaţia nefavorabilă, tulburări de vascularizare tumorei nodului), dar, şi cele care au condus la apariţia, creşterea şi dezvoltarea acestuia. Miomul uterin nu se dezvoltă la femei sănătoase [12]. Trebuie subliniat faptul, că fonul premorbid în dezvoltarea miomului uterin în orice vârstă este mutaţia somatică a celulelor, apărute ca rezultat a eredităţii agravate, a patologiilor somatice şi ginecologice suportate şi dereglării corelaţiilor integrative în sistemul endocrin, imun, nervos şi hemostatic [12]. În timp ce păstrează proprietăţile tumorii hormonal active, miomul uterin complică dezvoltarea sarcinii prin aceea că determină iminenţă de întrerupere a sarcinii sau de naştere prematură la fiecare a 2-a, 3-a femeie. Cauzele acestui fapt sunt legate de o implantare insuficientă în endometrul nepregătit cu schimbări vasculare sau structurale. În 10 12% cazuri se dezvoltă gestoze tardive. Foarte frecvent (27 40%) se determină insuficienţa fetoplacentară şi ca urmare, hipotrofia intrauterină a fătului. În cazul când nodulii sunt situaţi interstiţial sau submucos, ei constituie un obstacol în acomodarea fetală şi conduc la anomalii de aşezare ale fătului [15,16]. Orice intervenţie chirurgicală în timpul sarcinii poartă un character extraordinar, indicaţii pentru această trebuie să fie foarte bine cântărite şi să fie iminenţă pentru sănătatea mamei sau fătului. Până în prezent nu există nici o părere unică pentru conduita gravidelor cu miom uterin [9.14]. Există date despre intervenţii chirurgicale dese şi rezultate negative[1,2,5,9]. În ultimii ani, în special în legătură cu introducerea de tehnologii endoscopice mai des sunt utilizate miomectomia înainte de sarcină [8, 18, 19]. Cu toate acestea, prezenţa cicatricei pe uter după operaţie defineşte o nouă gamă de probleme. Astfel, estimarea rezultatelor sarcinilor cu miom uterin şi după miomectomie, precum şi definirea riscurilor de păstrarea a sarcinii după caz este o problemă foarte importantă şi necesită elaborarea ulterioară. Scopul Evaluarea influenţei miomului uterin asupra evoluţiei gravidităţii, dezvoltarea complicaţiilor şi metoda de rezolvarea a sarcinii. Obiectivele 1. Identificarea factorilor de risc în apariţia complicaţiilor pentru mamă şi făt la pacientele cu miom uterin. 126
123 2. Determinarea tacticii de conduită a gravidităţii cu miom uterin. 3. Analiza evoluţiei gravidităţii şi perioadei postnatale la femeile cu miomectomie înainte de sarcină, metoda de rezolvarea a sarcinii. 4.Elucidarea celei mai frecvente complicaţii în timpul sarcinii la femeile cu miom uterin. 5.Specificarea tacticii de tratament la gravidele cu miom uterin şi evaluarea eficacităţii acesteia. Materiale şi metode Pentru realizarea obiectivelor propuse, au fost extrase din arhiva IMSP ICŞDOSM şi C 43 fişe medicale, care au inclus sarcina şi miomul uterin pe parcursul anului În această perioadă au fost asistate 5299 naşteri, din care 43 (0,8%) - sarcina a fost combinată cu miomul uterin, inclusiv 5 sarcini survenite după miomectomie. Metodele de cercetare s-au bazat pe: datele anamnestice (vârsta, patologia extragenitală), anamneza obstetricală şi cea ginecologică complicată (sterilitatea, avorturile, dereglările funcţiei menstruale, operaţiile pe uter şi anexe), durata procesului miomatos. De asemenea, de mare importanţă sunt datele ultrasonografiei uterului şi nodulului (localizarea, dimensiunile, număr, atitudinea oului fetal şi a placentei către nodulul miomatos ş.a.). O atenţie specială merită evaluarea stării intrauterine a fătului (USG şi Doppler), greutatea şi Apgar a copilului după naştere. Rezultate şi discuţii Au fost analizate 43 cazuri de asociere a sarcinii cu miomul uterin în cadrul IMSP ICŞDOSM şi C pe perioada anului În ultimii ani impune o atenţie deosebită prezenţa miomului la femeile tinere (22 29 ani). De regulă acestea sunt frecvent cazuri ereditare. Dacă la mamă diagnosticul de miom uterin s-a stabilit în perioada reproductivă tardivă sau premenopauzal, atunci la fiică acest diagnostic se stabileşte cu ani mai devreme [12]. În studiul nostru limita de vârstă a fost cuprinsă între de ani, în medie (32.5 ± 2). Majoritatea gravidelor 29 cazuri (67,4%) au avut vârsta cuprinsă între ani. Numărul gravidelor cu vârsta de peste 35 ani a fost de 14, respectiv 32,6%. Au prevalat naşterile la termen în 37 cazuri (86,05%), în 5 cazuri (11.63%) au fost premature şi doar 1 caz (2,32%) a fost naşterea suprapurtată. S-a înregistrat o rată mai mare a miomului uterin la primipare 27 respectiv (62.8%), naşterii a 2- a 10 cazuri, respectiv (23.25%), naşterea a 3-a 6 (13.95%) cazuri. Cel mai des miomul uterin apare la primiparele de vârstă reproductivă tardivă, cu o anamneză obstetricală, ginecologică şi somatică complicată. Aceste femei de la debutul activităţii sexuale şi pînă la prima sarcină înregistreză o perioadă de de ani. Şi în aceşti ani, femeia protejînduse de sarcină, foloseşte contraceptive pe termen lung, poartă o mulţime de infecţii urogenitale, are cel puţin trei, până la cinci boli cronice somatice. Caracteristic pentru această tumoare este infertilitatea, avorturi repetate, stres, care duc la tulburări ale funcţiei tiroidiene şi cortexului suprarenal [12]. În majoritatea cazurilor studiate, femeile au avut anamneza obstetricală complicată. La 10 gravide (23.25%) au fost înregistrate avorturi spontane, dintre care 5 femei (11.63%) au avut cîte 1 avort, 4 (9,3%) cîte 2 şi o femeie (2,32%) - 4 avorturi spontane. La o femeie în anamneza a fost o naştere prematură cu deces perinatal, şi un caz de sarcină stagnată în evoluţie. La 6 femei (13.95%) a fost depistată sterilitate primară de la 2 până la 17 ani şi la 3 femei (7%) sterilitate secundară de la 11 până la 15 ani. La 5 femei (11.63%) până la naştere a fost efectuată miomectomia şi 127
124 într-un caz (2,32%) - metroplastia. Factori de risc sunt efectele miomectomiei, care este aproape întotdeauna însoţită de procesul adeziv şi formarea de cicatrice pe uter. A fost observată combinarea de sarcinii nu doar cu miomul uterin, dar şi cu patologia extragenitală. Una din cele mai serioase este maladia cardiovasculară, care a fost depistată la 9 gravide, respectiv 21%, din care la 3 femei (7%) a fost preeclamsie severă şi la o gravidă sarcina sa complicat cu MODS şi HELLP sindrom. Una din cele mai frecvente maladii este anemia, care a fost depistată la 17 gravide, respectiv 50%. La 3 femei sarcina a fost survenită prin IVF şi o sarcină a fost indusă hormonal. În prezenţa leiomiomului uterin evoluţia sarcinii şi naşterii este complicată de la natură. Factorii de risc pentru complicare sarcinii cu miom uterin sunt: noduli de mari dimensiuni, o pluralitate de noduri, localizarea lor atipică, combinaţia de localizare a placentei şi nodul de un perete, deformarea cavitaţii uterine de către nodul (Tabel nr. 1). Complicatii majore au fost iminenţa de întrerupere a sarcinii în 6 cazuri (13,95%), dezvoltarea insuficienţei fetoplacentare cronice în 5 cazuri (11,63%), hipotrofia intrauterină a fătului în 4 cazuri (9,3%) şi iminenţa de naştere prematură în 6 cazuri (13,95%). Travaliul s-a complicat cu ruperea prematură a membranelor în 12 cazuri (27,9%), insuficienţa primară a forţelor de contracţie în 3 cazuri(6,97%), insuficienţa secundară a forţelor de contracţie în 2 cazuri(4,65%) şi insuficienţa scremetelor într-un caz (2,32%). Graviditatea în 23 de cazuri (53,5%) s-a finalizat prin naşterea fiziologică şi în 20 de cazuri (46,5%) prin cezariană, dintre care 15 (75%) - urgente şi 5 (25%) - programate. În 4 cazuri (9,3%), operaţia cezariană s-a asociat cu efectuarea miomectomiei conservative, care creşte riscul de complicaţii infecţioase în perioada postpartum. Într-un caz, după o naştere fiziologică, în perioada de lăuzie precoce a fost efectuată miomectomia nodulului submucos pe picior, care a fost localizat la nivelul colului uterin ,3% 13,95 13,95% 11,63% HF Im. a/s Im. NP IFP cr. Fig.1 Complicaţiile în timpul sarcinii. La o gravidă travaliul s-a complicat cu hipoxie acută intrauterină a fătului rezolvată prin aplicarea vacuum extracţiei fetale, iar în perioada de lăuzie precoce a apărut hemoragie hipotonică - aproximativ 3 litri, care nu a putut fi stopată prin terapia infuzională, masaj uterin, control manual. Ca urmare a fost efectuată histerectomia subtotală fără anaxe, în timpul intervenţiei au fost depistaţi multiple noduli mici miomatoşi. Copilul s-a născut grav cu 4/5puncte după Apgar în asfixie obstetricală grav medie cu sindrom convulsiv. În 2 naşteri premature au fost înregistrate 2 cazuri de moartea neonatală precoce şi într-un caz moartea a fost intranatală (mortalitatea perinatală 3 cazuri (6,9%). 128
125 Mortalitate perinatala Histerectomie 25% 20% moarte intranatala 15% 10% 5% 0% 2,30% 4,60% 2,30% Moarte neonatala precoce histerectomie Fig.2 Consecinţele materne şi perinatale la gravidele cu miom uterin Deseori în timpul sarcinii gravidele cu miom uterin au nevoie de tratament, care depinde de tabloul clinic preexistent şi complicaţiile sarcinii. El constă din: tratament tocolitic (ginipral), spasmolitic (no-şpa, Mg B6), antiagregant (curantil sau aspirin), metabolic (actovegin), hormonal (dufaston), antioxidant (Vit E. ), antibacterial, infuzional, regim de pat şi alt. Nevoia de tratament chirurgical este rară. Atunci când are loc necroza de nodul miomatos (de obicei picioarele răsucire site-ul tumorii subperitoneal) se efectuează miomectomie. Ar trebui să se evite tentaţia de a elimina alte noduri miomatoase, deoarece extinderea tehnicii operatorii va creşte probabilitatea de avort. Tabel 1. Gradul de risc al evoluţiei sarcinii şi naşterii pentru mamă şi făt la pacientele cu miom uterin. Factorii de risc Grad inferior Grad superior Anamneza Neagravată esenţial Agravată Cicatriciul pe uter Lipseşte Prezent Boli concomitente Localizarea nodulilor Nu sunt contraindicaţii în sarcină Subseroase, intramusculare, fundice sau corporale 129 Complică evoluţia sarcinii Intramusculare, creştere centripetă cervicale, în segmentul inferior Mari, 8-10 cm şi mai mult Diametrul celui mai mare Nu mari, pînă la 7 cm nodul, cm Nr. de noduli Puţini (1 4) Mulţi (mai mult de5 ) Forma de creştere a Spre seroasă Centripetă, cu deformarea nodulului cavităţii Localizarea placentei în Placenta la distanţă de nodul Placenta în proiecţia raport cu nodulul miomului, pe nodul Modificări secundare în nodul lipsesc Pronunţate, sindrom dolor, creşte tonusul Vîrsta primiparei Tînără ani şi mai mult Ereditatea Nu se referă Prezentă Histotipul tumorii Simplă Proliferativă
126 Concluzii 1.Drept factori de risc în apariţia complicaţiior materne şi fetale la pacientele cu miom uterin reprezintă anamneza obstetrical-ginecologică complicată, bolile concomitente, vîrsta mai mult de 35 de ani a primiparei, dar în deosebi localizarea, dimensiunile, forma de creştere a nodulului şi raportul placentei faţă de nodulul miomatos. 2.Conduita femeilor însarcinate cu miom uterin depinde de tabloul clinic, dar totuşi ar fi de dorit de a face tot posibilul pentru păstrarea sarcinii, din motiv că nu este cert cunoscut faptul că următoarea sarcina va evalua favorabil. 3. Efectuarea miomectomiei, a nodulilor mari înainte de sarcină, reduce frecvenţa complicaţiilor şi oferă o evoluţie mai favorabilă sarcinii. 4. Cele mai dese complicatii, care se întâlnesc în timpul sarcinii la gravide cu miom uterin sunt: iminenţa de întrerupere a sarcinii la termeni mici (13,95%), dezvoltarea insuficienţei fetoplacentare cronice (11,63%), hipotrofia intrauterină a fătului (9,3%) şi iminenţa de naştere prematură (13,95%). În 23,25% femeile au avut în anamneza avorturile spontane. 5. Tacticile dezvoltate de conduită a sarcinii cu miom uterin au redus rata avortului, naşterii premature şi complicatiilor în naştere, au îmbunatăţit rezultatele perinatale. Bibliografie 1. Аксенова Т.А. Особенности течения беременности родов и послеродового периода при фибромиоме матки/ Т.А. Аксенова // Актуальные вопросы патологии беременности.- М., С Александров М.С. Хирургическое лечение фибромиомы матки / М.С. Александров.- М.: Медицина, с. 3. Буянова Л.Н., Сенчакова М.И., Гаспарян И.К. Хирургическое лечение беременных с миомой матки //Вестник российской ассоциации акушеров-гинекологов С Василевская Л. Н.: Миома матки M.Медицина: Вихляева Е.М. Руководство по диагностике и лечению лейомиомы матки/ Е.М. Вихляева.- М.: МЕДпресс-информ, с. 6.Вихляева Е. М., Василевская Л. Н.: Миома матки. Медицина, Вихляева Е. М., Палади Г. А.: Патогенез, клиника и диагностика миомы матки, 1982, Кишинёв. 8. Кондриков и др.// Тезисы пленума Межведомственного Научного совета по акушерству и гинекологии РАМН и Всероссийской научно-практической конференции «Пути развития современной гинекологии».- Москва., С Краснопольский В.И. Консервативная миомэктомия / В.И. Краснопольский // Акуш. и гин С Левашова И.И. Акушерская тактика при сочетании беременности с опухолями гениталий/ И.И. Левашова, Л.С. Логутова, А.А. Попов// Материалы 2ого Российского форума «Мать и дитя».- М., С Савельева Г. М., Шалина Р. И., Сичинава Л. Г., Панина О. Б., Курцер М. А.: Акушерство. Учебник., Москва. Издательская группа ГЭОТАР - Медиа, Сидорова И. С., Кулаков В. И., Макаров И. О.: Руководство по акушерству. Москва. Медицина, Трушина О.И. Профилактика фетоплацентарной недостаточности у беременных с миомой матки группы высокого риска: автореф. дис.. канд. мед. наук/ О.И. Трушина.- М., с. 14. Шехтман М.М. Экстрагенитальная патология и беременность / М.М. Шехтман,- JL: Медицина, с. 15.Paladi Gheorghe : Ginecologie., Editura ARC, Chişinău
127 16. Paladi Gheorghe : Ginecologie endocrinologică., Chişinău Barton R., Cerra F. The hypermetabolism multiple organ failure syndrome // Chest Vol.5. - P Candiani G.B. Risk of recurrence after myomectomy/ G.B. Candiani, P. Fedele// Brit. J. Obstet. Gynecol Vol.98.-P De Carolis S. Uterine myomectomy in pregnant women/ S De Carolis, G. Fatigante// Clin Exp Obstet Gynecol.- Vol P DIAGNOSTICUL STĂRILOR HIPERTENSIVE ÎN SARCINĂ Polina Bujac, Ion Bologan, Elena Mecineanu, Victoria Lazari Catedra Obstetrică şi Ginecologie USMF Nicolae Testemiţanu Summary Diagnosis of hypertensive conditions in pregnancy Hypertensive conditions in pregnancy are a current problem and of a great importance in obstetrics and gynecology. The study included 203 patients with hypertensive status, who were hospitalized for treatment in obstetric wards of the IMSP SCM no.1 and ICŞDOSM and C during the year On the basis of the study it was established that: at 69.45% of patients the diagnosis was established according to criteria of the National Protocol, proteinuria was determined in 79.80% of patients, hypotensive therapy was administered correctly in 80.29% of patients, anticonvulsive administered therapy was to 53,02%; pregnancies finished with natural birth constitutes 59.11%. Rezumat Stările hipertensive în sarcină constituie o problemă actuală şi de o importanţă majoră în obstetrică şi ginecologie. În studiu au fost incluse 203 paciente cu stări hipertensive, care au fost internate pentru tratament în secţiile obstetricale ale IMSP SCM nr.1 şi ICŞDOSM şi C pe perioada anului În baza studiului efectuat am constatat că: la 69,45% din paciente diagnosticul a fost stabilit conform criteriilor Protocolului Naţional; proteinuria s-a determinat la 79,80% din paciente; tratamentul hipotensiv a fost administrat corect la 80,29% din paciente; terapia anticonvulsivă s-a administrat la 53,02%; sarcina finisată prin naştere naturală constituie 59,11%. Actualitatea Prevalenţa şi incidenţa hipertensiunii în sarcină constituie 7-9% de femei gravide [1,6]. De hipertensiune cronică suferă 1-2% de gravide. La majoritatea din aceste femei hemodinamica se adaptează bine la procesul de gestaţie, dar în aproximativ 15% cazuri (între 10 şi 20%) apare preeclampsia (preeclmapsie la femei cu HTA cronică) [1,11]. Hipertensiunea apărută pentru prima dată în sarcină se diagnostică în 5-8 %. HTA gestaţională nonproteinurică este stabilită la 4-5% din gestante. La un număr important din aceste femei maladia se repetă în sarcinile ulterioare, iar la 20 % din ele cauzează o hipertensiune cronică în viitor [1,6,8]. Preeclampsia (asocierea HTA cu proteinurie sau simptome) se dezvoltă la circa 2% din gravide, majoritatea din ele fiind primipare [1,3,6]. Anual, de complicaţiile preeclampsiei decedează circa de gravide. Mortalitatea maternă în eclampsie variază între 1 şi 20%, cea perinatală între 1,5 şi 35% [1,3,8]. 131
128 În anul 2008 în Republica Moldova au fost înregistrate 18,1 cazuri la 1000 naşteri de preeclampsie/eclampsie, dintre care 13% sunt responsabile de mortalitatea maternă. Eclampsia se face responsabilă de mortalitatea maternă în 1-20% şi de ceea perinatală 1,5-35% [1,11]. Actualitatea acestei probleme se menţine în urma nestabilirii diagnosticului corect şi întirziat ceea ce duce la o monitorizare greşită a gravidei şi apariţia complicaţiilor ce pun în pericol atât viaţa mamei cât şi a fătului. Pierderile materne şi fetale pot fi prevenite prin câteva măsuri simple la nivelul asistenţei medicale, în special celei primare prin stabilirea diagnosticului corect şi ulterior aplicarii unui tratament corespunzator. Scopul Evaluarea managamentului stărilor hipertensive în sarcină, a monitorizării prenatale şi a urmăririi postnatale, pentru îmbunătăţirea pronosticului matero-fetal. Materiale şi metode A fost efectuat un studiu retrospectiv, ce a inclus 203 paciente cu stări hipertensive, care au fost internate pentru tratament în secţiile obstetricale ale IMSP SCM nr.1 şi ICŞDOSM şi C pe perioada anului În această perioadă în maternitatea IMSP SCM nr.1 au fost înregistrate 8300 naşteri, astfel incidenţa stărilor hipertensive a constituit 1,24% din numarul total de naşteri. Au fost evaluate: datele anamnestice (vârsta, paritatea, afecţiunile extragenitale, particularităţile evoluţiei sarcinii, ale evoluţiei bolii: durata, cifrele TA la prima evaluare, adaosul ponderal); datele obiective (valorile TA, simptome clinice subiective); rezultatele investigaţiilor de laborator (numărul de trombocite, proteinuria, testele hepatice, creatinina serică, ş.a.); USG + Ecografia Dopller pe artera ombelicală (analiza creşterii fetale, indecelui de lichid amniotic, gradului de suferinţă fetală; aprecierea tacticii de conduită (tratamentul antihipertensiv, anticonvulsiv, şi durata administrării, indicaţii pentru finisarea sarcinii, modalitatea naşterii). Rezultate 1. Rezultate generale obţinute în urma studiului efectuat în cadrul IMSP SCM nr.1. În cadrul maternităţii IMSP SCM nr.1am studiat fişele medicale la 103 paciente, dintre care 89 paciente (86,4%) cu diagnosticul de HTAIS (hipertensiune arterială indusă de sarcină), iar 14 paciente (13,59%) cu diagnosticul de preeclampsie severă. La stabilirea diagnosticului conform criteriilor Protocolului Naţional am constatat că din cele 89 paciente cu HTAIS, la 68 paciente (76%) diagnosticul a fost stabilit conform criteriilor Protocolului Naţional, la 21 paciente (24%) diagnosticul nu corespunde criteriilor Protocolului Naţional. În cazul preeclampsiei severe la 10 paciente (71%) diagnosticul a fost stabilit conform criteriilor Protocolului Naţional, la 4 paciente (29%) diagnosticul nu corespunde criteriilor Protocolului Naţional. Deşi prezenţa ptroteinuriei este criteriul de bază pentru stabilirea diagnosticului de preeclampsie, analizând fişele mediccale la pacientele cu HTAIS, la etapa internării, analiza generală de urină pentru determinarea proteinuriei a fost efectuată la 54 paciente (60,67%), la 35 paciente (39,32%) analiza generală a urinei nu este în fişa medicală. La pacientele cu preeclampsie severă proteinuria a fost apreciată la toate pacientele (100%). Aprecierea proteinuriei la paciente cu stări hipertensive este reprezentată în Figura 1. În continuare, conform standartelor internaţionale, conduita în caz de stare hipertensivă, este una riguroasă, cu monitorizarea atentă a stării generale a gravidei şi fătului. Recomandările Protocoalelor Naţionale, pe lângă monitorizarea gravidei şi fătului, includ tratament medicamentos. Managementul medicamentos include tratament anticonvulsiv şi antihipertensiv. Scopul tratamentului antihipertensiv este de a reduce TA la un nivel la care să se poată menţine un minim de siguranţă pentru mamă, fără a compromite perfuzia utero-placentară şi starea fătului. 132
129 Figura 1. Aprecierea proteinuriei la paciente cu stări hipertensive Tratamentul antihipertensiv se recomandă a fi iniţiat la valori ale TA mai mari de 150/100 mm Hg cu utilizarea preparatelor de elecţie ca Metildopa, Nifedipina, ş.a. Conduita pacientelor cu stări hipertensive a prevazut administrarea tratamentului antihipertensiv la 36 paciente (40,44%) dar, tratament s-a administrat la 23 paciente (25,84%), 13 paciente (14,60%) nu au primit tratament antihipertensiv. O parte din paciente (59,55%) nu necesită administrarea tratamentului antihipertensiv, însă în lipsa indicaţiilor 4 pacienţi (4,49%) au primit tratament. În cazul pacientelor cu preeclampsie severă 9 paciente (64,28%) din cele 14 paciente, au primit tratament, 2 paciente (14,28%) n-au primit tratament, 2 paciente nu necesită administrare tratamentului antihipertensiv şi o pacientă (7,14%) a primit tratament în lipsa indicaţiilor medicale. Analizând minuţios rezultatele obţinute, am constatat că tratament hipotensiv s-a administrat corect, conform Protocolului Naţional la 83 paciente (81%), iar la 20 paciente tratament hipotensiv s-a administrat incorect. La stabilirea diagnosticului de preeclampsie severă toate pacientele necesită administrarea tratamentului anticonvulsiv, pentru a preveni apariţia complicaţiilor materne şi fetale. Deoarece incidenţa apariţiei episoadelor convulsive este: prenatal 38-55%, intranatal 13-36%, postnatal 5-39%. Terapia anticonvulsivă s-a efectuat prenatal la 8 paciente (80%), intranatal la 5 paciente (50%), iar la 2 paciente (20%)tratament anticonvulsiv nu s-a administrat. În perioada postnatală, Protocolul Naţional recomandă monitorizarea atentă a lăuzei, administrarea în continuare a antihiperetensivelor şi continuarea tratamentului anticonvulsiv cel puţin 24 ore după naştere. În cazurile incluse în studiu tratament anticonvulsiv a fost administrat la 8 paciente (80%). Conform recomandărilor Protocolul Naţional, naştera este singura metodă efectivă de tratament al stărilor hipertensive. Atunci când complicaţiile apărute pun în pericol viaţa mamei este recomandată naşterea, chiar dacă fătul este prematur. În studiul efectuat, modalitatea în care s-a realizat naşterea este următoarea: în cazul HTAIS sarcina s-a finisat prin naştere naturală la 67 paciente (75,28%) şi prin operaţie cezariană la 22 paciente (24,71%). La pacientele cu preeclampsie severă sarcina s-a finsat prin operaţie cezariană 100% paciente. 2. Rezultate generale obţinute în urma studiului efectuat în cadrul ICŞDOSM şi C În cadrul ICŞDOSM şi C, am studiat fişele medicale la 100 paciente, dintre care 42 paciente cu diagnosticul de HTAIS, 29 paciente cu diagnosticul de Preeclampsie uşoară şi 29 paciente cu diagnosticul de Preeclampsie severă. La stabilirea diagnosticului conform criteriilor Protocolului Naţional am constatat că din cele 42 paciente cu HTAIS, la 26 paciente (61,90%) diagnosticul a fost stabilit conform criteriilor Protocolului Naţional, la 16 paciente (38,09%) diagnosticul nu corespunde criteriilor Protocolului Naţional. La pacientele cu preeclampsie uşoară diagnosticul a fost stabilit conform criteriilor Protocolului Naţional la 14 paciente (48.27%),iar la 15 paciente (51,72%) diagnosticul este incorect. În cazul preeclampsiei severe la 23 paciente (79,31%) diagnosticul a fost stabilit conform criteriilor Protocolului Naţional, la 6 133
130 paciente (20,68%) diagnosticul nu corespunde criteriilor Protocolului Naţional. Aşadar am constatat că la 63 paciente (63%) diagnoticul a fost stabilit conform criteriilor Protocolului Naţional şi la 37 paciente (37%) diagnosticul este incorect. Cum am menţionat anterior prezenţa proteinuriei este criteriul de bază pentru stabilirea diagnosticului de preeclampsie, analizând fişele mediccale la pacientele cu HTAIS, la etapa internării, proteinuriea în 24 ore a fost apreciată la 37 paciente (88,09%), la 5 paciente (11,90%) analiza generală a urinei nu este în fişa medicală. În cazul pacientelor cu preeclampsie uşoară, proteinuria a fost apreciată la 28 paciente (96,55%) şi doar la o pacientă (3,44%) lipseşte analiza generală a urinei. La pacientele cu preeclampsie severă proteinuria a fost apreciată la toate pacientele (100%). Deci, proteinuria în 24 ore a fost apreciată în 94% din cazuri, iar la 6% este absentă. Conform Protocolului Naţional, tratamentul antihiperteniv se recomanda a fi iniţiat, la valori ale TA mai mari de 150/100 mm Hg. Conduita pacientelor cu stări hipertensive a prevazut administrarea tratamentului antihipertensiv la 14 paciente (33,33%) dar, tratament s-a administrat la 10 paciente (23,80%), 4 paciente (9,52%) nu au primit tratament antihipertensiv. O parte din paciente (66,66) nu necesită administrarea tratamentului antihipertensiv, însă în lipsa indicaţiilor 3 paciente (7,14%) au primit tratament. Din cele 29 paciente cu preeclampsie uşoară, 14 paciente (48,27%) necesită administrarea tratamentului, dar s-a administrat doar la 11 paciente (37,93%), 15 paciente (51,72%) nu necesită tratament, însă 5 paciente (17,24%) au primit tratament în lipsa indicaţiilor medicale. În cazul pacientelor cu preeclampsie severă 20 paciente (68,96%) din cele 29 paciente, au primit tratament, 5 paciente (17,24%) n-au primit tratament, 4 paciente nu necesită administrare tratamentului antihipertensiv. Analizînd minuţios rezultatele obţinute, am constatat că tratament hipotensiv s-a administrat corect, conform Protocolului Naţional la 80 paciente (80%), iar la 20 paciente tratament hipotensiv s-a administrat incorect. Diagnosticul de preeclampsie severă prevede administrarea tratamentului anticonvulsiv la toate pacientele, pentru a preveni apariţia complicaţiilor materne şi fetale. Terapia anticonvulsivă s-a efectuat prenatal la 18 paciente (78%), intranatal la 9 paciente (39%), iar la 5 paciente (22%) tratament anticonvulsiv nu s-a administrat şi în perioada postnatală tratament anticonvulsiv s-a administrat la 15 paciente (65%). Rezultatele sunt reprezentate în Figura 2: Figura 2: Administratrea tratamentului anticonvulsiv în preeclamsie severă În studiul efectuat, modalitatea în care s-a realizat naşterea este următoarea: în cazul HTAIS sarcina s-a finisat prin naştere naturală la 76% paciente şi prin operaţie cezariană la 24% din paciente. În cazul pacientelor cu preeclampsie uşoară, sarcina s-a finisat prin naştere naturală 52% cazuri şi prin operaţie cezariană în 48% cazuri. La pacientele cu preeclampsie severă sarcina s-a finisat prin naştere naturală la 21% din paciente iar prin operaţie cezariană la 79% din paciente. 134
131 3. Compararea rezultatelor obţinute între IMSP SCM nr. 1 şi ICŞDOSM şi C Stabilirea corectă a diagnosticului are importanţă majoră, deoarece de aceasta depinde conduita ulterioară a pacientelor, deci, analizând rezultatele obţinute, dintre cele două maternităţi IMSP SCM nr. 1 şi ICŞDOSM şi C, în baza stabilirii diagnosticului pe stările hipertensive, am constatat că din cele 103 paciente din maternitatea IMSP SCM nr. 1 la 78 paciente (75.72%) diagnosticul a fost stabilit conform criteriilor Protocolului Naţional, iar la 25 paciente (24.27%) diagnosticul stabilit nu corespunde criteriilor Protocolului Naţional. În cadrul maternităţii ICŞDOSM şi C la 63 paciente (63%) diagnosticul a fost stabilit conform criteriilor Protocolului Naţional, iar la 37 paciente (37%) diagnosticul stabilit nu corespunde criteriilor Protocolului Naţional. Deci, putem spune că în cadrul maternităţii IMSP SCM nr.1 am obţinut un rezultat mai bun 75,72% în comparaţie cu 63% din maternitatea ICŞDOSM şi C. La etapa internării în maternitate, în cazul suspectării unei stări hipertensive, analiza generală a urinei cu determinarea proteinuriei este obligatorie. Totuşi proteinuria în 24 ore a fost apreciată în cadrul maternităţii IMSP SCM nr.1 la 66% din paciente, iar în cadrul maternităţii ICŞDOSM şi C proteinuria a fost apreciată la 94% din paciente. În studiul efectuat în maternitatea IMSP SCM nr.1 tratament antihipertensiv s-a administrat corect la 83 paciente (81%) şi la 20 paciente (19%) administrarea tratamentului a fost incorectă. În cadrul maternităţii ICŞDOSM şi C tratament antihipertensiv s-a administrat corect la 80 paciente (80%) şi la 20 paciente (20%) administrarea tratamentului a fost incorectă. Tratamentul anticonvulsiv este strict necesar de administrat în cazul preeclampsiei severe pentru a preveni apariţia complicaţiilor materno-fetale. Vom menţiona că starea pacientelor cu preeclampsie severă se înrăutăţeşte mult în timpul travaliului şi în primele ore după naştere. Din aceste considerente, odată iniţiată terapia anticonvulsivă trebuie prelungită pe toată durata naşterii şi cel puţin 24 ore în perioada postnatală. Analizând rezultatele obţinute dintre cele două maternăţii IMSP SCM nr.1 şi ICŞDOSM şi C, am constatat că în cadrul maternităţii IMSP SCM nr.1 conduita tratamentului anticonvulsiv a fost mai riguroasă. Totuşi rezultatele obţinute nu diferă semnificativ, variind între 2-15%. Rezultatele obţinute sunt reprezentate în Figura 3: Analizând modalitatea în care s-a realizat naşterea, am constatat că în maternitatea IMSP SCM nr.1 sarcina s-a finisat prin naştere naturală 67 din gravide (65%) şi prin operaţie cezariană 36 din gravide (35%), iar in maternitatea ICŞDOSM şi C sarcina s-a finisat prin naştere naturală 53 din gravide (53%) şi prin operaţie cezariană 47 din gravide (47%), aici mai pe larg fiind efectuate operaţii cezariene. Figura 3: Tratament anticonvulsiv în preeclamsia severă 135
132 Concluzii În urma studierii fişelor medicale din cele două instituţii medicale IMSP SCM nr.1 şi ICŞDOM şi C am constatat că: la 69,45% din paciente diagnosticul a fost stabilit conform criteriilor Protocolului Naţional, iar la 30,54% din paciente diagnosticul a fost stabilit incorect. Proteinuria s-a determinat la 79,80% din paciente, iar la 20,19% din paciente analiza generală a urinei cu determinarea protinuriei lipseşte. Tratamentul hipotensiv a fost administrat corect la 80,29% din paciente, iar la 19,70% din paciente, tratamentul hipotensiv s-a administrat incorect. Terapia magnezială s-a administrat prenatal la 78,78% din paciente, intranatal la 42,42% din paciente şi postnatal la 69,69% din paciente, iar 21,21% din paciente nu s-a administrat terapia magnezială. Sarcina finisată prin naştere naturală constituie 59,11%, iar prin operaţie cezariană 40,88%. Bibliografie 1. Friptu V., Hodorogea S., Bologan I., Burnusus C., Cotelnic C., Potacevschi O. Stările hipertensive în timpul sarcinii, Protocol naţional, elaborat noiembrie Paladi Gh.,Cerneţchi O., Obstetrică Patologică vol.ii. Chişinău, Anonymous. The sixth report of Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Arch Intern Med. 1997; 157: Diagnosis, Evaluation, and Management of the Hypertensive Disorders of Pregnancy. SOGC Clinical Practice Gudelines N 206, March The Journal of Obstetrics and Gynaecology Canada 2008; 30 (3): supl.1,p Goldenberg RL, Cliver SP, Bronstein J, Cutter GR, Andrews WW, Mennemeyer ST. Bed rest in pregnancy. Obstetrics and Gynecology. 1994;84: Haddad B, Deis S, Goffinet F, Paniel BJ, Cabrol D, Siba BM. Maternal and perinatal outcomes during expectant management of 239 severe preeclamptic women between 24 and 33 weeks gestation. Am J Obstet Gynecol 2004;190: Hypertension in pregnancy: the management of hypertensive disorders during pregnancy. National Collaborating Centre for Women s and Children s Health, August National High Blood Pressure Education Program Working Group on High Blood Pressure in Pregnancy. Report of the National High Blood Pressure Education Program Working Group on High Blood Pressure in Pregnancy. Am J Obstet Gynecol. 2000; 183:S1-S Sibai BM. Hypertension. In: Gabbe SG, Nietbyl JR, Simpson JL, eds. Obstetrics: Normal and Problem Problem Pregnancies. 4th edition. New York: Churchill Livingstone, 2002: Analele Ştiinţifice ale USMF N.Testemiţanu /2009/Ediţia X-a, Volumul 5/Obstetrică şi Ginecologie/Starile Hipertensive în Sarcina Aspecte Practice de Conduita.Pdf. 136
133 GRIPA ŞI SARCINA Ion Bologan, Ludmila Bologan, Elena Mecineanu, Olesea Cucu, Tatiana Belousova Catedra Obstetrică şi Ginecologie USMF Nicolae Testemiţanu Summary Flu and pregnancy The incidence of the flu during pregnancy is not well defined in the literature, but it is certain that the evolution of flu in pregnant women is more sever than in non-pregnant women. Prophylaxis of flu for pregnant women with inactivated influenza vaccine remains the best method, and currently guidelines recommend that all pregnant women in second and third trimester of pregnancy need to be vaccinated. Rezumat Incidenţa gripei în timpul sarcinii nu este bine definită în literatura de specialitate, dar este cert ca la gravide are o evoluţie mai severă faţă de negravide. Pentru femeile gravide profilaxia cu vaccin antigripal inactivat rămîne cea mai bună metodă, iar în prezent ghidurile terapeutice recomandă ca toate gravidele în trimestrul II şi III de sarcină să fie vaccinate antigripal. Actualitatea Vaccinarea antigripală în cursul sarcinii este în general acceptată de către gravidele cu sarcini peste 14 săptămâni, iar efectele secundare sunt minime. Gradul de acceptabilitate creste prin consiliere adecvată şi difuzarea de materiale scrise de educaţie sanitară [7, 11, 19]. La gravidele la care s-a administrat vaccin inactivat în primul trimestru de sarcină nu s-a constatat o creştere a incidenţei malformaţiilor congenitale [8, 37, 40]. Scopul studiului constă în estimarea nivelului de cunoştinţe, abordările şi practicile femeilor însărcinate şi al studenţilor de la USMF Nicolae Testemiţanu privind realizarea profilaxiei gripei în sarcină. Materiale şi metode Studiul a fost desfăşurat în vederea estimării cunoştinţelor şi activităţilor de profilaxie a gripei în sarcină. Lucrarea dată prezintă un volum complex de cercetări, în cadrul cărora s-au utilizat un şir de metode de investigare: interviul standard, extragerea datelor din chestionarul elaborat. Mărimea eşantionului antrenat în studiu este de 140 de persoane: 80 fiind personalul medical studenţi anul IV, facultatea Medicina generală USMF Nicolae Testemiţanu şi 60 femei însărcinate. În vederea realizării studiului, a fost elaborat un chestionar care a fost testat şi adaptat la condiţiile locale. Chestionarul elaborat este compus din două părţi: chestionar prevăzut cu auto completare pentru personalul medical (studenţi anul VI, facultatea Medicină generală USMF Nicolae Testemiţanu ); chestionar destinat studiului în teren a grupurilor-ţintă selectate în acest sens femeile însărcinate la diferit termen de sarcină. Datele obţinute au fost prelucrate computerizat, cu aplicarea setului de programe statistice Microsoft Excel. 137
134 Rezultate şi discuţii 1. Grupul ţintă femei însărcinate De către noi a fost efectuată analiza pacientelor cu termenul dierit de sarcină în funcţie de vîrstă. În baza cercetărilor efectuate s-a constatat, că cota cea mai mare 46,7% - revine pentru grupul de vîrstă de ani Primiparelor, în număr de 42 gestante, le-a revenit 70% din cazuri, secundiparelor, în număr de 12, le-a revenit 20% din cazuri, iar multiparelor, în număr de 6, le-a revenit, respectiv 10% din cazuri. Majoritatea gravidelor incluse în studiu se află la evidenţă la medicul de familie de la termenul sarcinii < 12 săptămâni, ceea ce constituie 66,7% din cazuri. Pentru a identifica nivelul de cunoştinţe privind profilaxia gripei în sarcină, femeile au fost rugate să-şi expună părerea în legătură cu profilaxia gripei pe parcursul sarcinii. Pacientele au fost rugate să menţioneze dacă li s-a administrat vaccin antigripal anterior sarcinii. La analiza datelor s-a constat că doar 14 paciente au administrat vaccin antigripal anterior sarcinii, ceea ce constituie 23,4% din cazuri. Cercetările efectuate au constatat că 18 gravide, ceea ce constituie 30% din cazuri au suportat o infecţie virală banală pe parcursul sarcinii actuale. Asociaţia Americană de Obstetrica si Ginecologie recomanda ca toate femeile care pot rămâne însărcinate în sezonul epidemiilor de gripa (octombrie - mai) trebuie să fie vaccinate, perioada ideală fiind în octombrie şi noiembrie, iar cele cu afecţiuni pulmonare cronice sa fie vaccinate indiferent de vârsta sarcinii. Medicul va oferi informaţia necesară despre simptomatica afecţiunilor virale în sarcină, metodele de profilaxie şi tratament, despre planul de acţiuni despre care ea împreună cu membrii familiei trebuie să le întreprindă în cazul apariţiei semnelor infecţiilor virale. În vederea realizării scopului propus, a fost analizat dacă gravidele au discutat cu medicul de familie despre posibila infecţie virală sau gripă pe parcursul sarcinii. Din datele obţinute putem constata că 32 paciente, ceea ce constituie 60% din cazuri, au discutat cu medicul de familie, iar 28 paciente, ceea ce constituie 40% din cazuri nu au consiliate. Pentru identificarea atitudinii şi nivelului de cunoştinţe privind profilaxia gripei în sarcină, gravidele au fost rugate să-şi expună părerea în legătură cu profilaxia cu vaccin antigripal. Gravidele au fost rugate să răspundă dacă este necesar de efectuat vaccinul antigripal în perioada de sarcină în scopul profilaxiei gripei în sarcină. Din datele obţinute, s-a constatat că 8 gravide, ceea ce constituie 13,4% din cazuri, cunosc faptul că este posibilă vaccinarea cu vaccin antigripal în perioada de sarcină, 37 pacinete, ceea ce constituie 61,7% din cazuri, neagă faptul că trebuie de administrat vaccin antigripal în sarcină cu scop profilactic, iar 15 gravide, ceea constituie 24,9% din cazuri au răspun că nu posedă cunoştinţe în domeniul respectiv. Gravidele au fost interogate dacă li s-a propus vaccinarea cu vaccin antigripal în sarcina actuală. Din rezultatele obţinute, s-a constat că doar la 2 paciente, ceea ce constituie 3,4% din cazuri, s-a propus administrarea vaccinului. Din datele obţinute la acest subpunct putem constata că cunoştinţele/informaţia şi măsurile privind profilaxia gripei în sarcină nu sunt accesibile în mod deplin medicilor de familie, de aceea aceştia necesită instruire suplimentară în domeniul proilaxiei gripei în sarcină. Din cele 60 gravide incluse în studiu, nici o gravidă nu a avut o atitudine pozitivă pentru administrarea vaccinului antigripal ca metodă de proilaxie a gripei îm sarcină. Femeile au fost rugate să-şi expună motivul în legătura cu atitudinea negativă faţă de vaccinul antigripal. Conform răspunsurilor date, s-a constatat că motivul principal fiind frica pentru sănătatea bebeluşului. 138
135 Din secundiparele incluse în studiu, doar 2 femei gravide au suportat infecţie virală pe parcursul sarcinii anterioare, dar acestea nu au administrat vaccin antigripal ca metodă de profilaxie. În concluzie, măsurile de profilaxie privind gripa în sarcină percepute de femia însărcinată sunt mai puţin aplicate din cauza lipsei de informaţie, servicii de consultanţă. 2. Personalul medical autoevaluare În cadrul studiului chestionarul a fost completat de studenţii anului VI, facultatea Medicina generală, USMF Nicolae Testemiţanu cu scopul estimării nivelului de cunoştinţe al personalului medical privind metodele de profilaxie a gripei în sarcină. Efecte adverse ale infecţiei gripale asupra produsului de concepţie au fost raportate în urma pandemiilor de gripă anterioare, acestea fiind: defecte la nivelul sistemului nervos, şi a altor câtorva efecte adverse, inclusiv defecte la naştere, avorturi spontane, decesul fătului, naştere prematură. Analizînd datele studiului, 57 studenţi, ceea ce constituie 71,2% din cazuri sunt de părere că gripa influenţează asupra sarcinii prin apariţia malformaţiilor fetale, 78 studenţi, ceea ce constituie 97,5% din cazuri avort spontan, 25 studenţi, ceea ce constituie 31,2% din cazuri sarcina stagnată, 34 studenţi, ceea ce constituie 42,5% din cazuri naştere prematură şi 9 studenţi, ceea ce constituie 11,3% din cazuri deces fetal. În prezent ghidurile terapeutice recomanda ca toate gravidele in trimestrul II si III de sarcina sa fie vaccinate antigripal. Se utilizează vaccinul cu virus inactivat care se administrează intramuscular sau subcutanat. Aproximativ 85% din subiecţii vaccinaţi sunt protejaţi contra gripei timp de luni, efectul protector începând la zile după vaccinare. Este absolut necesara schimbarea opiniei obstetricienilor si a gravidelor privind profilaxia gravidelor vaccin antigripal. Informaţia obţinută de la personalul medical privind cunoştinţele despre tipurile de vaccin antigripal care pot fi administrate în sarcină ne permite să constatăm următorul fapt: 35 studenţi, ceea ce constituie 43,7% din cazuri au menţionat vaccinul cu virus întreg inactivat sau atenuat, 29 studenţi ceea ce constituie 36,3% din cazuri au menţionat vaccinul şplit şi 16 studenţi, ceea ce constituie 20% din cazuri au menţionat vaccinul subunitar. Cunoştinţele privind profilaxia cu vaccin antigripal în sarcină sunt incomplete la o mare parte din studenţi, cu toate că majoritatea studenţilor au răspuns corect, menţionând în 43,7% din cazuri, vaccinul inactivat. Începând cu 1997, vaccinarea antigripală este recomandată la toate gravidele, în timpul sezonului gripal, în trimestrele II şi III ale sarcinii. Din 2004, vaccinarea este recomandată tuturor gravidelor în timpul sezonului gripal, în toate trimestrele de sarcină. Din cei 80 studenţi incluşi în studiu, 7 studenţi, ceea ce constituie 8,7% din cazuri, consideră că vaccinul este obligatoriu şi 73 studenţi, ceea ce constituie 91,3% din cazuri, consideră că vaccinul nu este obligatoriu. La întrebarea dacă în Republica Moldova se administrează vaccinul antigripal, 13 studenţi, ceea ce constituie 16,2% din cazuri, consideră ca acesta se administrează şi 67 studenţi, ceea ce constituie 83,8% din cazuri, nu cred că vaccinul nu se administrează pe parcursul sarcinii. Concluzii şi recomandări 1. Cunoştinţele privind profilaxia gripei în sarcină sunt insuficiente la o mare parte din femeile însărcinate incluse în studiu. Acest fapt se datorează vârstei fragede, cota cea mai mare 46,7% - revine pentru grupul de vârstă de ani şi în 43,4% din cazuri au studii medii, situaţie ce ţine probabil de gradul de informare şi de cunoştinţele pacientelor despre 139
136 problema ce o impune gripa şi sarcina. În concluzie, măsurile de profilaxie a gripei în sarcină sunt mai puţin aplicate din cauza lipsei de informaţie - 61,7% din cazuri, neagă faptul că trebuie de administrat vaccin antigripal în sarcină cu scop profilactic, servicii de consultanţă, cheltuieli pentru servicii. 2. Cunoştinţele/informaţia şi măsurile privind măsurile de profilaxie a gripei în sarcină la majoritatea studenţilor anului IV, facultatea Medicina generală USMF Nicolae Testemiţanu sunt incomplete, mai puţin aplicate din cauza lipsei de informaţie doar 43,7% din cazuri au menţionat vaccinul cu virus întreg inactivat sau atenuat şi doar în 11,3% din cazuri, au specificat administrarea vaccinului antigripal tuturor gravidelor. Acest fapt este specific, în special, personalului cu experienţă redusă. 3. Rezultatele studiului confirmă necesitatea elaborării unei indicaţii metodice privind profilaxia infecţiei gripale în sarcină atât pentru femeile însărcinate, cît şi pentru personalul medical, deoarece în baza rezultatelor obţinute, s-a constat că doar la 2 paciente, ceea ce constituie 3,4% din cazuri, s-a propus administrarea vaccinului antigripal cu scop profilactic de către medicul de familie. Bibliograie 1. Neuzil, K.M., Reed, G.W., Mitchel, E.F., Simonsen, L., Griffin, M.R "Impact of influenza on acute cardiopulmonary hospitalizations in pregnant women." American Journal of Epidemiology, 148: Hartert, T., Neuzil, K., Shintani, A., Mitchel, E., Snowden, M., Wood, L., Dittus, R., Griffin, M "Maternal morbidity and perinatal outcomes among pregnant women with respiratory hospitalizations during influenza season." American Journal of Obstetric Gynecology, 189: Jamieson, D.J., Honein, M.A., Rasmussen, S.A., et al "H1N influenza virus infection during pregnancy in the USA." Lancet, 374: Centers for Disease Control and Prevention. "Prevention and control of influenza with vaccines: recommendations of the Advisory Committee on Immunization Practices (ACIP), 2010." MMWR 2010; 59 (No. RR-8): ACOG Committee on Obstetric Practice Influenza vaccination and treatment during pregnancy. ACOG Committee Opinion No. 305, November Obstetric Gynecology, 104 (5 Pt 1): Black, S., Shinefield, H., France, E., Fireman, B., Platt, S., Shay, D Vaccine Safety Datalink Workgroup. "Effectiveness of influenza vaccine during pregnancy in preventing hospitalizations and outpatient visits for respiratory illness in pregnant women and their infants." American Journal of Perinatology, 21: Zaman K, Roy E, Arifeen S, Rahman M, Raqib R, Wilson E, et al. "Effectiveness of maternal influenza immunization in mothers and infants." N Engl J Med [ /NEJMoa ] Sept [cited 2008 October 1]. Available from the New England Journal of Medicine. 8. Benowitz I, Esposito D, Gracey K, Shapiro E, Vazquez M. Influemza vaccine given to pregnant women reduces hospitalization due to influenza in their infants. Clin Infect Dis 2010; 51:
137 NAŞTEREA PREMATURĂ - PROFILAXIA SINDROMULUI DETRESĂ RESPIRATORIE Ion Bologan, Ludmila Bologan, Tatiana Belousova, Ana Cumpana, Elena Mecineanu Catedra Obstetrică şi Ginecologie USMF Nicolae Testemiţanu Summary Premature labour prevention of respiratory distress syndrome Preterm delivery rates vary from 6% to 15% of all deliveries, with the rate increasing in recent years. Respiratory distress syndrome (RDS) causes significant mortality and morbidity in these babies. RDS is known to affect 40 50% of babies born before 32 weeks. The aim of this article is to provide up to date information on the appropriate use of antenatal corticosteroid therapy prior to preterm delivery for the reduction of neonatal mortality and morbidity. Rezumat Naşterile premature variază de la 6% pînă la 15% din totalul naşterilor, cu o creştere substantială în ultimii ani. Sindromul de detresă respiratorie (SDR) reprezintă principala cauză de mortalitate şi morbiditate la aceşti copii. SDR afectează aproximtiv 40 50% din copii născuţi înainte de 32 săptămîni. Scopul prezentului articol este de a oferi informaţii actualizate cu privire la utilizarea prenatală adecvată a terapiei cu corticosteroizi înainte de naşterea prematură pentru reducerea mortalităţii şi morbidităţii neonatale. Actualitatea Naşterile înainte de termen reprezintă o problemă majoră pentru sistemul de sănătate în întreaga lume, afectând aproximativ de la 5% până la 13% din totalul numărului de nou-născuţi în ţările industrializate, cu o creştere substanţial a acestei rate în ţările în curs de dezvoltare [1, 2]. În Republica Moldova, în pofida datelor statistice îmbucurătoare privind scăderea ratei naşterilor premature (anul 2010 rata naşterilor premature a constituit 4,2%; anul rata naşterilor premature a costituit 7,9 %), aceasta are loc pe fondalul scăderii ratei natalităţii generale [12;13]. Pe parcursul anilor , indicatorul sumar al natalităţii rămâne totuşi cu 40% mai scăzut, decât nivelul necesar pentru simpla completare numerică a generaţiei părinţilor, de generaţia copiilor săi. Costurile necesare îngrijirii prematurilor sunt foarte ridicate [15]. Compania Naţională de Asigurări în Medicină suportă cheltuieli de circa 5695 lei pentru întreţinerea unui prematur cu masa de g şi de circa lei pentru întreţinerea unui prematur cu masa de g [16]. Copii născuţi prematuri au un risc major pentru dezvoltarea unor complicaţii, care include disabilităţi şi impedimente în creştere şi dezvoltare psihică. S-a efectuat un progres marcat în acordarea asistenţei medicale copiilor născuţi înainte de termen, dar nu si in reducerea prevalentei naşterilor premature. [16] Copiii născuţi prematur (până 37 de săptămâni de gestaţie) şi în special cei născuţi înainte de termenul de 32 săptămâni de gestaţie, sunt supuşi unui risc major de dezvoltare a sindromului de detresă respiratorie. Aceasta constituie o complicaţie serioasă şi rămâne a fi cauza principală a deceselor în perioada neonatală precoce şi a dezvoltării unor disabilităţi [2]. Copiii născuţi înainte de termen, ce au supravieţuit, sunt supuşi unui risc major de a dezvolta complicaţii neurologice pe o perioada lungă de timp [4; 5]. Sindromul de detresă respiratorie se dezvoltă ca consecinţa atât a insuficienţei surfactantului, cît şi lipsei dezvoltării suficiente a pulmonilor. Cu cît termenul de gestaţie va fi 141
138 mai mare, cu atât riscul dezvoltării sindromului de detresă respiratorie precum şi a deceselor neonatale va descreşte [5, 6, 7]. Tratamentul ce ar putea reduce incidenţa dezvoltării sindromului de detresă respiratorie la copii născuţi înainte de termen, include administrarea corticosteroizilor [8]. Eficienţa administrării glucocorticoizilor în profilaxia distres sindromului a fost studiată de nenumărate ori. S-a constatat că administrarea corticosteroizilor antenatal la gravidele cu risc de naştere prematură înainte de 35 săptămâni de gestaţie, scade semnificativ statistic incidenţa morbidităţii şi mortalităţii prin sindromul de detresă respiratorie [8, 9, 10, 11, 12]. În Republica Moldova, protocolul de administrare a glucocorticoizilor propune următoarea schema: betametazon 2 doze a câte 12mg fiecare, administrate la interval de 24 ore; dexametazon 2 doze a câte 12 mg fiecare, administrate la interval de 12 ore. Scopul studiului - definitivarea intervenţiilor care vor spori la maxim numărul supravieţuitorilor nou-născuţi, minimalizând în acelaşi timp, efectele adverse potenţiale apărute în cadrul profilaxiei cu glucocorticoizi a sindromului de detresă respiratorie. Materiale şi metode Într-u realizarea lucrării date s-a efectuat analiza bibliografică a surselor de literatură consacrate acestei probleme. Au fost prelucrate 100 fişe de observaţie clinică a pacientelor cu termenul de gestaţie pînă la 34 săptămîni, cu diagnosticul de internare ce includea prezenţa iminenţei de naştere premature şi cărora li s-a administrat sol. Dexametazon 12 mg după schema stipulată în Protocolul Naţional şi au fost analizate registrele de naştere pentru a identifica termenul de gestaţie în momentul naşterii la gravidele căror li s-a administrat soluţie Dexametazon anterior. Toate pacientele incluse în studiu au fost supuse unui examen clinic şi paraclinic, datele obţinute au fost evaluate statistic (computerizat) prin metoda de analiză variaţională, descriptive. Ulterior, rezultatele obţinute au fost prelucrate computerizat, cu aplicarea setului de programe statistice Microsoft Excel. Naşterile au avut loc în IMSP SCM nr.1, în perioada ianuarie - iunie Rezultatele Pentru realizarea scopului si obiectivelor cercetării am examinat şi selectat riguros 100 de paciente, a căror diagnostic de internare includea prezenţa iminenţei de naştere prematură şi căror li s-a administrat soluţie Dexametazon 12mg (după schema indicată în Protocolul Naţional) pentru profilaxia sindromului de detresă respiratorie a nou-născuţilor. Termenul sarcinii a acestor paciente era cuprins între săptămîni de gestaţie. S-a analizat vârsta pacientelor incluse în studiu, stabilindu-se ca vârsta medie este de 27,6 ani cu limitele cuprinse intre 16 ani si 40 ani. Termenul sarcinii în momentul internării în secţia «Patologia sarcinii» este reprezentată în tabelul 1. Tabelul 1 Structura pacientelor in dependent de termenul sarcinii in momentul internării in secţia «Patologia sarcinii» Termenul sarcinii Numărul de paciente săpt. săpt. săpt. săpt.. săpt. săpt. săpt. săpt. săpt. săpt. săpt
139 Potrivit analizei datelor examinate din fisele de observaţie, s-a demonstrat ca iminenţa de naştere prematură se întâlneşte mai frecvent la primipare. Astfel, diagnosticul de iminenta de naştere prematura la primipare s-a stabilit în 66 cazuri, la multipare în 34 cazuri (primipare/multipare = 2/1). În cadrul analizei documentaţiei medicale, s-a evidenţiat prezenţa afecţiunilor extragenitale în timpul sarcinii la 52 paciente, care ar putea servi drept factori predispozanţi în declanşarea naşterii premature. Dintre afecţiunile extragenitale, depistate la pacientele din cadrul studiului evidenţiem: pielonefrita cronică 29 cazuri, bronşita cronică 11 cazuri, obezitate 3 cazuri, afecţiuni ale glandei tiroide - 3 cazuri, purtătoare de CMV, HSV, toxoplasma 9 cazuri. Anamneza ginecologică a fost agravată în 10 cazuri. Cele mai frecvente fiind - miom uterin 3 cazuri, polip al canalului cervical 2 cazuri, sarcina extrauterină 2 cazuri, sterilitate primară şi secundară 2 cazuri, chist ovarian 1 caz. Anamneza obstetricală a fost complicată în 43 cazuri prin - avort medicamentos 15 cazuri, avort spontan 13 cazuri, sarcini stagnate 4 cazuri, antecedente de naşteri premature 4 cazuri, operaţii cezariene 5 cazuri, copii născuţi morţi 1 caz. În cadrul studiului nostru, unul dintre obiectivele de bază a fost argumentarea necesitaţii adminstrarii glucocorticoizilor pacientelor cu travaliu prematur declanşat. Unul dintre criteriile de bază care ar caracteriza un travaliu prematur declanşat este ecografia transvaginală. În cadrul acestei examinări, am evidenţiat următoarele: a. lungimea colului uterin (fig.1) Fig.1 Lungimea colului uterin la ecografia transvaginală În urma analizei acestor date, evidenţiem că doar 4 paciente prezintă valorile lungimii colului uterin la ecografia transvaginală între 25-30mm; 43 paciente lungimea colului uterin 31-35mm; 46 paciente lungimea colului uterin între 36-40mm şi 7 paciente cu lungimea colului uterin de peste 40 mm. b. Starea orificiului intern al colului uterin, la ecografia tranvaginală era închis în toate cazurile În cadrul sintezei datelor statistice obţinute prin analiza documentaţie medicale s-a demostrat că la pacientele căror li s-a efectuat profilaxia sindromului de detresă respiratorie cu soluţie Dexametazon după schema protocolului clinic, naşterea premature a survenit in 5% cazuri; în 2% s-a soldat cu deces antenatal; iar 93 % cazuri a fost posibilă menţinerea sarcinii pînă la termen (fig.2 ). 143
140 Fig. 2 Structura naşterilor în cadrul profilaxiei efectuate în combaterea sindromului de detresă respiratorie Imediat după naştere, chiar în primele 60 de secunde după expulsie, în sala de travaliu, se face o apreciere a stării de sănătate a nou-născutului, prin aprecierea funcţiilor vitale şi a capacităţii de adaptare la condiţiile din mediul extrauterin. Astfel simultan cu acordarea primelor îngrijiri, medicul neonatolog va nota starea clinică şi comportamentul nou-născutului, cuantificând funcţiile vitale cu ajutorul scorului Apgar. Analizând rezultatele obţinute s-a stabilit că 87 cazuri nou-născuţii au fost apreciaţi cu scorul Apgar 7-8, ceea ce caracterizează o adaptarea neonatal bună şi nu necesită îngrijiri deosebite; în 6 cazuri nou-născuţii au fost apreciaţi cu scorul Apgar 6-7, ceea ce determină o adaptare mai dificilă la mediul extrauterin şi va necesita unele îngrijiri suplimentare. Concluzii 1. Pacientele căror li s-a efectuat profilaxia sindromului de detresă respiratorie cu soluţie Dexametazon după schema protocolului clinic 93 % cazuri a fost posibilă menţinerea sarcinii pînă la termen. 2. Terapia cu glucocorticoizi iniţiată pentru profilaxia sindromului de detresă respiratorie este şi va fi o metodă eficientă. Bibliografie 1. Goldenberg R, Culhane JF, Iams J, Romero R. Epidemiology and causes of preterm birth. Lancet 2007; 371: Haram K, Mortenses JHS, Wollen AL. Preterm delivery: an overview. Acta obstetricia et Gynecologica Scandinavica 2003; 82: Janson A, Townshend P, Yudkin P, Bull D, Wilkinson AR, Funcional abilities at age 4 of children born before 29 weeks gestation. BMJ 1993; 306: Saigal S, Doyle LW. An overview of mortality and sequelae of preterm birth from infancy to adulthood. Lancet 2007; 371(9608): Doyle LW, Victorian Infant Collaborative Study Group. Outcome at 5 year of age of children 23 to 27 weeks gestation: refiring the prognosis. Pediatrics 2001; 108(1): Moise AA, Wearden ME, Kozinetz CA, Gest AL, Welty SE, Hansen TN. Antenatal steriods are associated with less nedd for blood pressure support in extremely premature infants. Pediatrics 1995; 95: Roberts D, Danziel S. Antenatal corticosteroids for accelerating fetal lung maturation for women at risk of preterm birth. Cochrane datebase of Systematic Reviews 2006, Issue 3. [DOI: / CD pub.2] 8. Morley CJ: Respiratory distress syndrome. In Polin RA, Yoder MC: Workbook in practical neonatology. 4th Ed WB Saunders Co Philadelphia 2007;
141 9. Greenough A, Milner AD: Respiratory distress syndrome. In Rennie J: Roberton's Textbook on Neonatology. 4th Ed Elsevier Churchill Livingstone 2005; Tan A, Schulze A, O'Donnell CP et al: Air versus oxygen for resuscitation of infants at birth. Cochrane Database Syst Rev 2005; (2):CD Miracle X, Cargo G, Renzo D, Stark A, Fanaroff AA et al: Guidline for the use of antenatal corticosteroids for fetal maturation. J Perinat Med 2008;36: Honnein MA, et al. The association between major birth defects and preterm birthz. Maternal and Child Health Journal, published online 17/05/ REZULTATELE PERINATALE ALE SARCINII GEMELARE Mariana Dragan, Irina Sagaidac, Victor Ciobanu Catedra Obstetrică şi Ginecologie FEMCMF, USMF,,Nicolae Testemiţanu Summary Perinatal results of gemelar pregnancy This article was elaborated based on the retrospective analyses of 111 cases of multiple pregnancies. All cases were analysed based on the information provided by the IMSPICSDOM si C. From the total number of 111 cases, 107 of them were twin pregnancies, 3 triplets and one quintuplet. Gemelar pregnancy is a major factor that leads to perinatal complications as: pregnancy interruption, placental insufficiency, pregnancy-induced hypertension, intrauterine growth restriction, anemia, etc. In order to reduce perinatal morbidity and mortality a differentiated approach to pregnancy and childbirth in gemelar pregnancies is required by using antenatal surveillance, intrauterine ultrasound monitoring of the fetus and preventing the development of pathological states. Rezumat Articolul prezintă rezutatele perinatale a 111 cazuri de sarcini gemelare, care au avut loc pe parcursul anului Sarcina gemelară reprezintă un factor de risc înalt pentru complicaţiile perinatale. În SG mai frecvent se dezvoltă aşa complicaţii ca iminenţa de întrerupere a sarcinii, insuficienţa feto-placentară, hipertensiunea indusă de sarcină, retardul de dezvoltare a feţilor, anemiile, etc. Supravegherea antenatală, monitorizarea ecografică a stării intrauterine a feţilor, profilaxia dezvoltării stărilor patologice permit o abordare diferenţiată a conduitei sarcinii şi naşterii în SG cu scopul reducerii morbidităţii şi mortalităţii perinatale. Actualitatea Sarcina gemelară (SG) reprezintă unul dintre cele mai fascinante aspecte în domeniul reproducerii umane şi în acelaşi timp o condiţie obstetricală de cel mai înalt risc atât pentru mamă, cât şi pentru feţi. Organismul matern fiind nepregătit pentru dezvoltarea şi naşterea mai multor feţi, predispune la complicaţii în timpul sarcinii, naşterii şi nutriţiei lactotrofe. În general din 10 sarcini multiple obţinute spontan, 3 fac avort, 6 finisează cu naşterea prematura şi doar o naştere este la termen. Astfel, la 70-85% femei cu SG sunt observate diverse complicaţii în evoluţia gravidităţii şi doar 15-30% din sarcini evoluează fiziologic. Mortalitatea perinatală este de 4 ori mai mare comparând cu o sarcină unică, frecvenţa creşte la cele monozigote de 2,5 ori şi e direct proporţională cu prematuritatea şi discordanţa greutăţii a celor 2 gemeni. Morbiditatea 145
142 perinatală este de 3-10 ori mai mare decât în sarcina unică (naştere prematură - risc x 6; eclampsie - risc x 4; pereclampsie - risc x 3; RDIU - risc x 3; anemie - risc x 2; hemoragie antepartum - risc x 2; hemoragie postpartum - risc x 2; operaţie cezariană - risc x 2). La momentul actual, unul din obiectivele fundamentale în domeniul ocrotirii sănătăţii este micşorarea numărului nou-născuţilor prematuri sau cu masa mică la naştere şi prognosticul cât mai favorabil în dezvoltarea lor ulterioară, SG ocupând în aceasta problemă un loc de importanţă majoră în care frecvenţa naşterilor premature este destul de înaltă. Scopul studiului efectuat constă în aprecierea rezultatelor perinatale în cazul sarcinilor multiple, obţinute spontan, prin utilizarea metodelor de stimulare ovulatorie sau în urma utilizării tehnicilor de reproducere asistată (FIV). Materiale şi metode A fost efectuat un studiu retrospectiv în cadrul IMSP ICŞDOSM şi C (Catedra Obstetrică şi Ginecologie FECMF), pe baza a 111 fişe de observaţie clinică a gravidelor şi parturienteloe cu diagnosticul de sarcină multiplă (inclusiv 3 cazuri triplex şi 1cvintuplu) din Au fost extrase datele aplicînd un chestionar adaptat pentru analiza obiectivelor. Rezultate şi discuţii Sarcina gemelară (SG) este un eveniment biologic necaracteristic speciei umane, datorita ciclului gonadic monoovular. Se consideră că incidenţa este de 1/80-1/90 sau 1,2-1,6% din numărul total de naşteri. SG dizigotă constituie 75%, se presupune ca este condiţionată de nivelul sporit de FSH la debutul ciclului şi, respectiv, restul sunt SG monozigote, dintre care bicorială biamniotică constituie 30% (scindarea are loc între I-V zi de la fecundaţie, în stadiul de blastomer - morulă), monocorială biamniotică 68% (divizarea se produce în stadiul de blastocist la 6-9 zi) şi cea monocorială monoamniotică, ce constituie doar 1-2% (scindarea după a 10-a zi de la fecundaţie la nivelul discului embrionar, gemeni conjugaţi) [1,4]. Instalarea sarcinii gemelare este favorizată de următorii factori: Dacă mama provine, ea însăşi, dintr-o sarcină gemelară dizigotă şansa de a da naştere unor gemeni este de aproximativ 10%. Comparativ, pentru cele ce nu provin din sarcini gemelare, şansa de a da naştere unor gemeni este de doar 5%. Pe de alta parte, apartenenţa tatălui la o sarcină gemelară nu pare însa să aibă vreun efect asupra şanselor de a da naştere unor gemeni [1,7]. Odată cu aplicarea tratamentului infertilităţii (utilizarea tehnicilor de reproducere asistată şi a medicamentelor pentru tratamentul infertilităţii), din 1980 şi până astăzi, s-a observat ca s-a dublat rata naşterilor gemelare, iar procentul de sarcini din care au rezultat tripleţi sau mai mulţi, s-a mărit aproape de 10 ori. Per total, 25-30% din sarcinile obţinute în acest mod sunt gemelare, 5% sunt sarcini trigemelare şi mai puţin de 1% sunt sarcini cu patru sau mai mulţi feti [3,10]. Vârsta mamei peste 30 de ani este un factor identificat atât în cazul sarcinilor spontane cât şi cele obţinute asistat. Dacă evaluam datele studiului retrospectiv efectuat, conform criteriului de vârsta, prevalează femeile din grupul de vârstă ani în cazul sarcinilor după FIV; pentru cazurile sarcinilor multiple obţinute spontan este caracteristică vârsta mai tânără a mamelor, ceea ce demonstrează micşorarea funcţiei reproductive odată cu înaintarea în vârstă şi tratamentul îndelungat a femeilor care acceptă metoda FIV [7,12]. Rasa: gemenii sunt mai frecvent întâlniţi la mamele de origine africană, în special la cele cu vârste cuprinse între 35 şi 45 de ani, mai rar întâlniţi la asiatici. Antecedente personale fiziologice: dacă o femeie a avut deja o sarcina multiplă heterozigotă se dublează şansele că o astfel de sarcină să reapară [1]. 146
143 Sincronizarea: sarcinile multiple apar mai frecvent la primul ciclu menstrual apărut după stoparea consumului de contraceptive orale sau în cazul frecvenţei înalte a contactelor sexuale [8]. Paritatea: datele studiului retrospectiv au arătat ca sarcina gemelară survine mai des la primipare (45%) fiind urmate de secundipare (31%) şi multipare (22%). Talia înalta şi un uşor grad de obezitate. Conform studiului efectuat obezitatea de gr.1 s-a înregistrat la 7 paciente, obezitate de gr.2 la 3 paciente şi obezitate gr.3 la o pacienta. S-a cercetat în cadrul studiului şi mediul de trai al femeilor cu sarcină multiplă. În 59 cazuri (53%) femeile provin din mediul urban. Luînd în consideraţie raportul aproape unitar între pacientele ce provin din mediu urban şi rural, acest criteriu nu se consideră a fi semnificativ. Din cele 111 paciente incluse în studiu în 85 % cazuri s-a înregistrat anamneza obstetrical ginecologică complicată: sterilitatea în căsnicie în 32 (31%) cazuri, avortul medical în 23 (22%) cazuri, avortul spontan în 21 (20%) cazuri, sarcina extrauterină 9(8%) cazuri, cicatriciu pe uter 10 cazuri (9%), sarcină stagnată în evoluţie 4 (3%), mortalitatea antenatală 3 (2%) cazuri, mortalitatea intranatală şi neonatală cîte 1 caz, naşterea prematură 1 caz. Confrom datelor literaturii cu fiecare făt adiţional creşte riscul de întrerupere intempestivă a sarcinii, malformaţii fetale, care sunt de 3 ori mai frecvente (îndeosebi în sarcina monozigotă), naştere prematură, prezentă la fiecare a doua femeie, RDIU, sindrom transfuzat - transfuzor în sarcinile monozigote, monocoriale, biamniotice (apare în 10% cazuri, iar din acestea în 40% cazuri este responsabil de mortalitatea fetală), polihidramnios (10%). Totodată sunt înregistrate gestozele precoce în limitele 10-77%, gestozele tardive prezente la 13-68% gravide cu SG, dezlipirea prematură de placentă, placenta praevia, infecţiile de tract urinar, naşterea prin operaţie cezariana, embolismul pulmonar şi hemoragiile postpartum (atonia uterină), apariţia varicelor, hemoroizilor şi anemiei (30%), precum şi moartea antenatală a unuia sau a ambelor feţi [1,2,4,7]. Datele studiului efectuat denotă, că sarcina a evoluat cu următoarele complicaţii : infecţia intrauterină 14,0 % cazuri, polihdramniosul 6,0 %, hipertensiunea indusă de sarcină 6,0 %, preeclampsia 7,0 %, oligoamniosul 2,0 %. Ruperea prematură a pungii amniotice a avut loc în 53 cazuri (47,0 %). Într-un singur caz perioada alichidiană a constituit 20 de zile. Prematuritatea este factorul primordial în morbiditatea SG, care se întîlneşte de 10 de ori mai frecvent în naşterile la termenul de săptămâni şi de 7 ori mai frecvent la termenul de săptămâni decât în sarcina monofetală [2,11]. Conform datelor studiului efectuat naşterea prematură s-a inregistrat în 55 de cazuri sau 49,5%. Administrarea Sol. Dexametazon cu scop de profilaxie as-a efectuat în 19% în doza deplină şi în 8% s-a efectuat doza parţială. Sindromul transfuzat - transfuzor menţionat mai sus, asociat cu un risc mai mare de complicaţii perinatale, se dezvoltă datorită prezenţei de anastomoze vasculare placentare care leagă cele două circulaţii fetale. Biometria ultrasonografică în combinare cu placentografia permite diagnosticarea prenatală precoce a sindromului hemotransfuziei feto-fetale în sarcinile monocoriale [8]. În studiul nostru sindromul dat s-a înregistrat în 4 cazuri, diferenţa dintre masa feţilor atingînd de la 500 la 1100g. Analiza afecţiunilor extragenitale pe fondul cărora s-a dezvoltat sarcina multiplă demonstrează că predomină maladiile aparatului cardiovascular înregistrate în 21 (18%) cazuri şi anemiile în 49 (44%) cazuri. În 30 de cazuri sarcina multiplă s-a instalat pe fondul patologiei ginecologice inclusiv celei infecţioase preexistente sarcinii ( 27%). Patologia renală infecţioasă în anamneză a fost depistată în 19 (17,0%) cazuri. Travaliul în cazul SG deseori se complică cu ruperea prematură a pungii amniotice în (circa 50,0% cazuri), în 15% cazuri are loc creşterea tensiunii arteriale, 5% cazuri evoluează cu decolarea prematură a placentei normal înserate şi până în 30% cazuri este asociat cu insuficienţa forţelor de contracţie [5]. Conform datelor literaturii contemporane, un număr sporit de sarcini 147
144 multiple se rezolvă pe cale abdominală, indicaţiile primordiale fiind reprezentate de vârsta peste 30 de ani a parturientei, tratamentul îndelungat al infertilităţii prin aplicarea tehnicilor de reproducere asistată, căile de naştere biologic nepregătite şi alte indicaţii din partea fătului [8]. Conform studiului B. Kyлaкoв с соавт. cauzele cele mai frecvente ale naşterii pe cale abdominală în SG au fost ruperea prematură a pungii amniotice (20,5%), vârsta primiparei mai mare de 30 ani (18,1%) şi uterul cicatricial (12,0 %) [11]. În cazul studiului retrospectiv efectuat naşterile per vias naturalis au avut loc în 48,0 % cazuri, operaţiile cezariene au constituit 52,0 %, dintre care 75,0 % efectuate în mod urgent şi 25,0 % în mod planic. Ca indicaţii pentru operaţia cezariană au servit IVF - 32% cazuri, uterul cicatricial - 10% cazuri, insuficienţa forţelor de contracţie - 9% cazuri, placenta previa -3%, prezentatia fătului alta decît craniană -12 %, patologia extragentitala în agravare în 5 cazuri (3,5%). Din numărul total al sarcinilor gemelare s-au înregistrat în 65,0 % cazuri s-au înregistrat sarcini bicoriale biamniotice şi în 33,0 % cazuri sarcini monocoriale biamniotice. În sarcinile trigemelare şi a cvintupleţilor fiecare făt a dispus de placentă şi sac amniotic propriu. Prezentaţia craniană a primului făt s-a întîlnit în 81,0% cazuri, pelviană 12,0%, oblică 1%. Circulara de cordon ombilical în jurul gîtului a fost înregistrată în 9,0 % cazuri. În total s-au născut 228 copii, dintre 3 s-au nascut morti (1,31%). Starea copiilor la naştere a fost apreciată conform scorului Apgar cu 0 puncte în 1,3% cazuri, sub 3 puncte în 1,7%, cu 4-6 puncte în 13,1% cazuri, cu 7-10 puncte în 79,0% cazuri. Din 228 nou născuţi 49,56% copii erau de sex masculin şi, respectiv, 50,44% de sex feminin. Masa copiilor la naştere din SG (duplex) este prezentată în tab.1. Tabelul 1 Masa copiilor la naştere din SG (duplex) Masa nou- I făt II făt născuţilor (g) n % n % ,3 10 9, ,0 9 8, , , , ,4 Peste ,8 - - Total , ,0 Un copil a decedat in perioada intranatală (0,43%) şi 11 în perioada neonatală precoce (4,81%). Pierderea de sînge în timpul naşterii a constituit în 71 cazuri sub 600 ml ; în 33 cazuri volumul de sînge pierdut a constituit ml, în 5 cazuri un volum de ml şi în 2 cazuri hemoragia a constituit peste 1500 ml. Într-un caz, la o hemoragie totală de peste 1600 ml a fost efectuată histerectomia. Concluzii Sarcina gemelară reprezintă un factor de risc înalt pentru complicaţiile perinatale. În SG mai frecvent se dezvoltă aşa complicaţii ca iminenţa de întrerupere, insuficienţa feto-placentară, hipertensiunea indusă de sarcină, retardul de dezvoltare a feţilor, anemiile, etc. Supravegherea antenatală, monitorizarea ecografică a stării intrauterine a feţilor, profilaxia dezvoltării stărilor patologice permit o abordare diferenţiată a conduitei sarcinii şi naşterii în SG cu scopul reducerii morbidităţii şi mortalităţii perinatale. 148
145 Bibliografie 1. Bahlmann F., Monochorionic twin pregnancy and the following problems. // Z Geburtshilfe Neonatol Dec;213(6): p Büscher U, Horstkamp B, Wessel J, Chen FC, Dudenhausen JW. Frequency and significance of preterm delivery in twin pregnancies. // Int J Gynaecol Obstet Apr; 69(1): p Colla F, Alba E., Grio R. Delivery in multiple pregnancies. Minerva Ginecol Apr;53(1): p Jirásek JE, Calda P, Krofta L, Kucera E, Malý Z, Santavý J. Classification of twins and their ultrasonographic diagnosis // Ceska Gynekol Jan; 69(1): p Luo YM, Fang Q, Zhuang GL, Liang RC, Chen YZ, Chen ML. Perinatal outcome of discordant twin pregnancies. // Zhonghua Fu Chan Ke Za Zhi Jul; 40(7): p Skublicki S, Szymański W, Jagielska I, Bernaciak K. The influence of delivery methods for twins on obstetric results. // Ginekol Pol Nov; 71(11):p Taylor MJ. The management of multiple pregnancy. Early Hum Dev Jun; 82(6): p Umur A, van Gemert MJ, Nikkels PG. Monoamniotic-versus diamniotic-monochorionic twin placentas: anastomoses and twin-twin transfusion syndrome.// Am J Obstet Gynecol Nov;189 (5):p Баранов И.И., Токова З.З., Тадевосян А.А. Перинатальные исходы при многоплодных родах // Акушерство и гинекология стр Краснопольский В.И,.Новикова С.В, Капустина М.В, Титченко Л.И., Аксенов А.Н., Жарова А.А. Современные проблемы многоплодной беременности// Российский вестник акушера гинеколога. - Т С Кулаков В.И. Мурашко Л.Е. Преждевременные роды М.: Медицина, с. 12. Сичинава Л.Г., Панина О.Б., Калашников С.А. и др. Многоплодие: диагностика и тактика ведения беременности и родов // Вопр. гинек., акуш. и перинатол том 1, 2. С MANIFESTĂRILE CLINICE ŞI DIAGNOSTICUL APOPLEXIEI OVARIENE Ludmila Tihon Catedra Obstetrică Ginecologie FECMF USMF Nicolae Testemiţanu Summary Clinical manifestations and diagnosis of ovarian apoplexy Ovarian apoplexy is one of the gynecological-obstetrical emergencies. The work presents the results of the diagnosis and treatment of 120 cases of ovarian apoplexy, which were recorded during the period years. It has been established that the ovarian apoplexy is characteristic of young women having in past history a gynecological pathology. Examined the clinical manifestations, methods of diagnosis and treatment of this pathology Rezumat Apoplexia ovariană este una din stările de urgenţă ginecologică. Lucrarea prezintă rezultatele diagnosticului şi tratamentului a 120 cazuri de apoplexie ovariană, care au fost înregistrate pe parcursul anilor S-a stabilit că apoplexia ovariană este caracteristică femeilor tinere, care au în anamneză o patologie ginecologică. Au fost examinate manifestările clinice, metodele de diagnostic şi tratamentul acestei afecţiuni. Apoplexia ovariană este o stare patologică care se întâlneşte la femeile de vârstă reproductivă şi reprezintă o hemoragie spontană în ovar cu dereglarea integrităţii ţesuturilor şi 149
146 instalarea unei hemoragii abdominale. Hemoragia din ovar se dezvoltă la ruptura stromei ovariene, unui chist folicular sau al corpului galben. Frecvenţa acestei patologii este de 0,5-2,5% dintre toate maladiile ginecologice, iar în structura celor acute ocupă circa 17%. Apoplexia ovariană poate apărea în diverse perioade ale ciclului menstrual, dar mai frecvent aceasta se întâmplă în timpul ovulaţiei sau în perioada de vascularizare şi înflorire a corpului galben. Câte o dată poate avea loc şi ruptura corpului galben în timpul sarcinii [1,2,4]. În etiologia factorilor care contribuie la dezvoltarea patologiei date pot fi evidenţiate dereglările neuroendocrine, procesele inflamatoare ale anexelor, care conduc la sclerozarea ţesutului ovarian, dilatarea varicoasă a venelor ovariene, efortul fizic în perioada ovulaţiei sau cu 5-7 zile înainte de menstruaţie, anomaliile de statică a organelor genitale, tumorile pelviene, dereglările de coagulare a sângelui, traumele abdominale, examinările vaginale, sexul violent. Pe tot parcursul ciclului menstrual se formează condiţii favorabile pentru apoplexie ovariană: ovulaţia, vascularizarea corpului galben, hiperemia premenstruală a ovarelor. Totodată la o parte din paciente apoplexia poate avea loc chiar în repaus sau în timpul somnului. Sporeşte riscul de hemoragie internă la pacientele care administrează anticoagulante şi contraceptive orale [2,4]. În funcţie de manifestările clinice se disting două forme ale apoplexiei ovariene: doloră sau pseudoapendiculară, pentru care sunt caracteristice durerile abdominale însoţite de greţuri şi creştere a temperaturii corpului; anemică, care se manifestă prin tabloul clinic de hemoragie internă. Se consideră, că ambele forme se întâlnesc la fel de frecvent. Totodată este descrisă şi a treia formă clinică ( mixtă ) care include simptomele primelor două. În funcţie de cantitatea sângelui pierdut şi manifestarea simptomelor patologice se disting formele: uşoară (hemoragia ml), medie (hemoragia ml) şi severă (hemoragia mai mare de 500 ml). Această clasificare este cea mai adecvată din punct de vedere clinic şi orientează în mod clar medicul la selectarea tacticii de tratament a apoplexiei ovariene [5]. În diagnosticul apoplexiei ovariene o importanţă deosebită are colectarea anamnezei, istoricului bolii, examenul obiectiv, datele ultrasonografiei, determinarea nivelului B-HCG (pentru excluderea sarcinii extrauterine), puncţia fornixului posterior, laparoscopia diagnostică. Examenul ultrasonografic reprezintă o metodă de elecţie în diagnosticul apoplexiei ovariene. Tabloul ecografic al ovarului afectat (dimensiunile, structura) trebuie suprapus cu faza ciclului menstrual şi starea celuilalt ovar. La apoplexie ovarul afectat este de dimensiuni normale sau puţin mărit. Este caracteristică prezenţa unei structuri fluide sau eterogene (corpul galben), al căror diametru nu depăşeşte dimensiunea foliculului preovulator. De rând cu aceasta se vizualizează structurile foliculare normale ale ovarului sub formă de incluziuni lichide 4-8mm în diametru. În funcţie de volumul hemoragiei se depistează lichid liber în spaţiul rectouterin în cantităţi diferite [3,4]. Evaluarea hemoragiei denotă anemie de divers grad la fiecare a 3-4 pacientă, hematocritul redus (18-25), iar câte odată şi o leucocitoză (9,5-15x10 9 /l). Indicatorii de coagulare (nivelul de protrombină, fibrinogen, timpul de recalcificare) la marea majoritate a pacientelor nu suferă transformări serioase. Laparoscopia este o metodă de diagnostic foarte informativă. Tabloul laparoscopic, caracteristic apoplexiei ovariene trebuie să întrunească următoarele criterii: prezenţa sângelui lichid sau cu cheaguri în bazinul mic; uterul de dimensiuni normale de culoare roz-pală; trompele uterine cu aspect de proces inflamator şi aderenţe peritubare; ovarul afectat, de obicei, este de dimensiuni obişnuite; dimensiunea rupturii ţesutului ovarian nu depăşeşte 1,5-2 cm, iar în zona rupturii fie continuă hemoragia, fie este tamponată cu cheaguri de sânge. Dacă apoplexia ovariană este condiţionată de ruptura chistului folicular sau a corpului galben, ovarul este hemoragic schimbat, poate fi mărit în funcţie de mărimea chistului rupt [3,5]. 150
147 Manifestările clinice ale apoplexiei ovariene sunt similare altor boli acute ginecologice cu care trebui de făcut diagnosticul diferenţiat: sarcina tubară întreruptă, apendicita acută, torsiunea pedunculului chistului ovarian, ocluzia intestinală, ulcerul perforat, pancreatită acută, colică renală, piosalpinx. La diagnosticul diferenţiat trebuie de luat în consideraţie faptul, că forma anemică a apoplexiei este identică după manifestările clinice cu sarcina tubară întreruptă, iar cea doloră cu apendicita acută. Cu privire la diagnosticul diferenţiat în raport cu piosalpinxul, ultimul se dezvoltă, de obicei, după un proces inflamator acut suportat al anexelor şi are semne clinice ale unui proces septic (febră, frisoane etc.). Scopul tratamentului apoplexiei ovariene constă în stoparea hemoragiei ovariene, restabilirea integrităţii ovarului şi lichidarea consecinţelor hemoragiei. La suspectarea apoplexiei ovariene este indicată spitalizarea urgentă. În elaborarea tacticii tratamentului trebuie de ţinut cont despre necesitatea păstrării organului ovarului. Pacientele cu hemodinamica stabilă în lipsa simptomelor de excitare a peritoneului şi o pierdere nesemnificativă de sânge sunt pasibile unui tratament conservator cu o supraveghere strictă a funcţiilor vitale. Terapia conservatoare include repaus la pat şi administrare de hemostatice. Deosebit de indicat este tratamentul conservator pacientelor care suferă de dereglări de hemostază ca trombocitopenia autoimună, boala Wilebrandt etc. De rând cu tratamentul hemostatic după consultaţia hematologului este indicată administrarea de corticosteroizi, imunodepresanţi în trombocitopenia autoimună şi infuzia de crioprecipitat sau plasmă congelată în boala Wilebrandt. Totodată în cazul unei hemoragii interne masive este necesară ovarioectomia pentru asigurarea hemostazei. Agravarea stării generale a pacientei cu apoplexie ovariană, prezenţa simptomelor de hemoragie internă, creşterea anemiei sunt indicaţii pentru tratamentul operatoriu al acestei maladii. De menţionat, că tratamentul conservator nu este chiar atât de avantajos faţă de cel operatoriu, deoarece nu permite, chiar şi în formele neagravate, de a evacua cheagurile de sânge, drena cavitatea bazinului mic (ceea ce se poate efectua în cadrul laparoscopiei). Astfel, în aceste cazuri, după datele diferitor cercetări, se dezvoltă un proces aderenţial în bazinul mic în 85,7% cazuri, sterilitate în 42,8% cazuri şi apoplexia ovariană recurentă în 16,3% cazuri [1,3,5]. Ca indicaţii pentru tratamentul operatoriu servesc durerea în regiunea inferioară a abdomenului şi prezenţa lichidului liber în cavitatea bazinului mic, confirmate la examenul ecografic. Implementarea în practica medicală a metodelor endoscopice de diagnostic şi tratament a sporit posibilitatea de păstrare sau reabilitare a funcţiei reproductive. S-a schimbat radical şi tactica de tratament operatoriu a patologiilor organelor genitale interne la pacientele de vârstă reproductivă. Dacă înainte scopul tratamentului operator consta în înlăturarea organului afectat sau a unei formaţiuni patologice, atunci în prezent scopul tratamentului constă în lichidarea schimbărilor patologice, păstrând integritatea organului şi funcţia reproductivă [5]. În prezent este elaborată o tactică de tratament cât mai menajantă a ovarului. Motivul unei astfel de abordări constă în aprecierea importanţei vitale a ovarului ca organ reproductiv şi deci a necesităţii de păstrare a unei porţiuni cât mai mare a ţesutului ovarian. Ovarul va fi înlăturat numai atunci când persistă o hemoragie masivă şi destrucţia totală a ţesutului ovarian [3,5]. Tratamentul operatoriu laparoscopic al apoplexiei ovariene va include câteva etape: stoparea hemoragiei din zona rupturii ovariene prin coagulare, suturare sau rezecţie ovariană; înlăturarea cheagurilor de sânge din cavitatea abdominală; drenarea cavităţii abdominale. Este strict interzisă administrarea de vasoconstrictori în timpul intervenţiei chirurgicale, dat fiind faptul unui posibil recidiv de hemoragie la expirarea duratei lor de acţiune. În cazurile când apoplexia ovariană se asociază cu o altă stare patologică cum ar fi torsiunea pedunculului chistului ovarian, dereglările de microcirculaţie în trompa ovariană, se va efectua anexectomia. 151
148 Luând în consideraţie faptul, că apoplexia ovariană adesea se asociază cu o sarcină extrauterină sau apendicita acută, în timpul laparoscopiei este indicată examinarea ambelor ovare, trompelor uterine şi zonei apendiculare. Materiale şi metode A fost efectuat un studiu retrospectiv în temeiul a 120 fişe de observaţie ale pacientelor cu apoplexie ovariană, care au fost internate în secţiile de ginecologie a instituţiilor medico sanitare municipale şi raionale în perioada de timp şi alcătuiesc circa 4,0% din toate urgenţele ginecologice. Rezultate şi discuţii Circa 89,7% din numărul total de paciente s-au încadrat în limita de vărstă ani, apoplexia ovariană fiind o stare patologică care afectează preponderent pacientele de vîrstă reproductivă. După mediul de trai 67,0% din paciente provineau din mediul urban, iar celelalte 33,0% - din mediul rural. Toate pacientele au fost internate în mod urgent. Dintre ele au fost îndreptate pentru internare de către serviciul AMU 61,0% paciente, medicul de familie-5,0% paciente, medicul specialist de profil-10,0 % paciente, iar 24% din tot numărul de ginecopate cu patologia vizată s-au adresat sinestătător în staţionarul ginecologic. Prezintă interes durata perioadei de la debutul maladiei pînă la internare, care la 43,0% paciente a fost pînă la 6 ore, de la 6 la 24 ore la 48,0% paciente, iar 9,0% din numărul ginecopatelor cu AO s-au internat după 24 ore de la debutul apoplexiei. La internare diagnosticul a fost confirmat numai în 56.0% cazuri, iar în celelalte cazuri pacientele au fost internate pentru torsiunea chistului ovarian, apendicita acută, sarcina extrauterină întreruptă etc. Dintre femeile cu AO 8,0% erau virgo, 31,0% - nuligeste, 31,0% aveau cîte o naştere în anamneză, iar 30,0% femei erau multipare. Debutul vieţii sexuale pînă la vîrsta de 15 ani au menţionat 0,3 % paciente, de la 15 la 18 ani - 13,5% şi după vîrsta de 18 ani - 86,2% paciente. Dintre cele 60,0% femei cu AO, care utilizau contracepţia ca metodă de reglare a natalităţii 6,0% aveau DIU, 3,0% foloseau contraceptive orale, iar 51,0% utilizau aşa metode de contracepţie ca actul sexual întrerupt, contracepţia orală etc. În antecedente au menţionat sarcina ectopică întreruptă 0,8% paciente, apoplexia ovariană-1,2% paciente, patologie inflamatorie acută - 44,0%, avorturi medicale - 21,0 %, avorturi spontane -12,0% paciente. Ca factor de declanşare a AO a fost menţionat actul sexual în 37,0% cazuri, efortul fizic-în 12,0% cazuri, iar în restul cazurilor cauza nu a putut fi stabilită. La internare sindromul dolor a fost prezent în 100% cazuri, durerea avînd un caracter permanent cu localizarea cea mai frecventă în regiunea suprapubiană. Eliminările sanguinolente au fost prezente la 85,0% din tot numărul de paciente. Puncţia fornixului posterior a fost efectuată la circa jumătate din numărul de femei incluse în studiu, rezultatul fiind pozitiv în 33,0% cazuri. Cu scop de apreciere a diagnosticului laparoscopia diagnostic-curativă a fost efectuată numai în 10% cazuri, iar în celelalte cazuri a fost efectuată laparotomia. Procedeul operator de bază folosit a fost rezecţia şi suturarea ovarului în 73,0% cazuri. Concomitent intraoperator au fost depistate următoarele patologii ca procesul aderenţial în 13,0% cazuri, chistul ovarian- 11,0%, procesul inflamator-4,0%, hidrosalpinxul tubar-2,6%, polichistoza ovariană-7,5% cazuri. Hemoperitoneul a constituit pînă la 500 ml - 51,0% cazuri, ml - 26,0% cazuri, mai mult de 700 ml- 23,0% cazuri. Aşadar, apoplexia ovariană este una din stările de urgenţă ginecologică. Această afecţiune este caracteristică femeilor tinere, care au în anamneză o patologie ginecologică. În apoplexia ovariană se recomandă o tactică de tratament orientată spre păstrarea ovarului ca organ reproductiv. 152
149 Bibliografie 1. K.P. Abel, M.A., M.Chir. Cantab. Ovarian apoplexy// Lancet V P Айламазян Э.К. и др. Неотложная помощь при экстремальных состояниях в акушерской практике СПб.: СпецЛит, с. 3. Гаспаров A.C., Радзинский В.Е., Тер- Овакимян и др // Апоплексии яичника и разрывы кист яичников. - М.: "МИА" с. 4. Неотложная помощь в акушерстве и гинекологии. Краткое руководство.// Под ред. акад. РАМН В.НСерова. - М.:"ГЭОТАР-МЕДИА" с. 5. Элибекова О.С., Тер-Овакимян А.Э., Косаченко А.Г. Клинические формы, методы и отдаленные результаты лечения больных с апоплексией яичника // Материалы VII Российского форума «Мать и дитя», М С.515. SARCINA ŞI NAŞTEREA LA GRAVIDELE HIV SIDA INFECTATE Tatiana Belousova, Elena Mecineanu, Beatrice Gherman, Ion Bologan Catedra Obstetrică şi Ginecologie USMF Nicolae Testemiţanu Summary Pregnancy and childbirth at HIV-infected pregnant women HIV/AIDS infection continues to remain a major problem of public health. The proportion of women among HIV positive persons has increased from 25,24 % in 2001 to 49,11 % in cases of HIV infection were registered among pregnant women in 2003 and 38 in 2004, but in cases. The National Programme is oriented towards promoting a healthy lifestyle in society, in parallel with the expansion of activities and prevention interventions, early diagnosis and treatment of people infected with HIV/AIDS, including among pregnant women infected. Rezumat Infecţia HIV / SIDA continuă să rămână o problemă majoră de sănătate publică. Proporţia femeilor în rândul persoanelor HIV pozitive a crescut de la 25,24% în 2001 la 49,11% în cazuri de infectare cu HIV au fost înregistrate în rândul femeilor gravide în 2003 şi 38 în 2004, dar în de cazuri. Programul Naţional este orientat spre promovarea unui stil de viaţă sănătos în societate, în paralel cu extinderea activităţilor şi intervenţiilor de prevenire, diagnostic precoce şi tratamentul persoanelor infectate cu HIV/SIDA, inclusiv şi în rîndul gravidelor infectate. Actualitatea Prevalenţa şi incidenţa infecţiei cu HIV în rîndul femeilor în Republica Moldova se află în creştere. Astfel, ponderea femeilor implicate în epidemia infecţiei cu HIV a constituit: în anul ,3%, în 2008 deja-43,67%. Ponderea înaltă a femeilor infectate cu HIV atrage dupa sine creşterea numărului gravidelor infectate şi ca urmare intervine problema transmiterii maternofetale a infecţiei cu HIV. Astfel, după cum urmează, în anul 2003 au fost depistate 12 femei gravide infectate cu HIV, iar în Scopul studiului constă în evaluarea corectitudinii sarcinii şi naşterii la gravidele HIV pozitive. Materiale şi metode A fost efectuat un studiu retrospectiv, pe un lot de 36 de paciente, vîrsta medie a 153
150 pacientelor a constituit 28 ± 0.5 ani, cu extreme cuprinse între 20 şi 45 ani, care au fost internate la naştere IMSP SCM Nr. 1 în perioada anilor , cu diagnosticul de infecţia HIV/SIDA confirmată la momentul internării. Pentru realizarea scopului lucrării şi obiectivelor a fost elaborat un chestionar. În investigaţii au fost folosite următoarele metode de examinare a pacientelor şi de prelucrare a datelor experimentale: clinice - anamneză, examen obiectiv general şi ginecologic; paraclinice - testul HIV/SIDA pozitiv; statistice de programare a înregistrărilor şi de prelucrare a rezultatelor obţinute. Rezultate şi discuţii Infecţia HIV/SIDA se înregistrează în rîndul persoanelor tinere de vîrstă reproductivă, apte de muncă (vîrsta ani 79,5%). De către noi a fost efectuată analiza pacientelor HIV - infectate în funcţie de vîrstă. În baza cercetărilor efectuate s-a constatat, că cota cea mai mare 55,6% din cazuri (20 paciente) - revine pentru grupul de vîrstă de ani (tabelul 1), ceea ce corespunde datelor literaturii de specialitate. În 25% din cazuri (9 paciente) au vîrsta cuprinsă între ani, iar în 19,4% din cazuri (7 paciente) au o vîrtsă mai 41 ani. Tabelul 1 Structura pacientelor HIV infectate în funcţie de vîrstă (%) Vîrsta (ani) Total Nr. cazuri % 55, ,4 100 În cadrul studiului retrospectiv, din cele 36 paciente incluse in studiu, 94,5% din cazuri (34 paciente) proveneau din mediu urban, iar în 5,5% din cazuri (2 paciente) din mediu rural. În scopul prevenirii transmiterii infecţiei HIV/SIDA de la mamă la făt gravidele sunt testate în prima şi în a doua perioadă de sarcină. În urma analizei efectuate în cadrul studiului retrospectiv, în 13,9% din cazuri (5 paciente) infecţia HIV/SIDA a fost depistată pe parcursul sarcinii actuale şi în 86,1% din cazuri (31 paciente) infecţia HIV/SIDA depistată anterior sarcinii actuale. Modalitatea de transmitere a infecţiei HIV/SIDA la pacientele respective nu a fost posibil de elucidat. La repartizarea gravidelor, incluse în studiul retrospectiv, conform termenului sarcinii am obţinut următoarea divizare (tabelul 2): gravidele cu termenul sarcinii 37 săptămîni le - a revenit 13,9% din cazuri (5 paciente), 37+1 zi 39 săptămîni în 52,7% din cazuri (19 paciente), 39+1 zi 40 săptămîni în 11,1% din cazuri (4 paciene) şi cu termenul sarcinii mai mare de 40 săptămîni în 22,3% din cazuri (8 paciente). Tabelul 2 Repartizarea pacientelor în funcţie de termenul de gestaţie Termenul de gestaţie 37 sp 37+1 zi 39sp 39+1 zi 40sp 40sp Total Abs % 13,9 52,7 11,1 22,3 100 Primipare, în număr de 20 gestante, le-a revenit 55,6% din cazuri, secundipare, în număr de 9 gestante, le-a revenit 25% din cazuri, iar multipare, în număr de 7, respectiv 19,4% din 154
151 cazuri. La momentul internării în IMSP SCM Nr. 1, diagnosticul de infecţia HIV/SIDA a fost prezent în 86,1% din cazuri (31 paciente) şi doar în 13,9% din cazuri (5 paciente) diagnosticul de infecţia HIV/SIDA a fost suspectat şi confirmat la momentul internării pacientei (figura 1). Acest lucru a fost posibil prin utilizarea metodelor rapide de testare, testarea primară (de screening), cu o sensibilitate şi specificitate înaltă ,1% diagnostic confirmat diagnostic suspectat 13,9% Figura 1. Diagnosticul infecţiei HIV/SIDA la momentul internării Conform rezultatelor studiului nostru, structura AOC a fost următoarea: s-a înregistrat rata cea mai înaltă de avorturi medicale - 33,4±% din cazuri (12 paciente), dintre care la 7 femei au prezentat 1 avort medical şi 5 femeii au prezentat mai mult de 2 avorturi medicale. Acestea sunt urmate de avorturile spontane cu o rată de 19,4±% din cazuri (7 paciente). Sarcinile stagnate se întîlnesc cu o incidenţă de 8,4±% din cazuri (3 paciente). Moartea antenatală a fătului a fost înregistrată în 11,1±% din cazuri (4 paciente). În structura AGC cea mai înaltă rată a avut-o TORCH infecţiile cu o rată de 16,6% din cazuri (6 paciente). A urmat boala inflamatorie pelvină cu 8,4% din cazuri (3 pciente), chist ovarian a fost înregistrat cu o rată de 5,5±% din cazuri (2 paciente). Miomul uterin a fost înregistrat în 2,7±% din cazuri (1 pacientă). Studierea patologiei extragenitale a pacientelor incluse în studiul nostru s-a caracterizat printr-un procent relativ înalt de asociere a acestora. Astfel, rata cea mai mare printre patologiile extragenitale au avut-o maladiile tractului respirator cu o incidenţă în ansamblu de 16,6±% din cazuri (6 paciente). Pe locul al 2-lea s-au situat patologiile sistemului renal cu o rată totală de 1113±% din cazuri (4 paciente). O rată destul de înaltă au avut şi patologiile tractului digestiv şi sitemului venos periferic, ambele cu o incidenţă de 5,5±% din cazuri (2 paciente). Patologia sistemului cardiovascular s-a înregistrat cu o rată de 2,7±% din cazuri (1 pacientă) şi patologia sistemului endocrin cu o rată de 2,7±% din cazuri (1 pacientă). Din totalul pacientelor incluse în studiu, în 19,4±% din cazuri (7 paciente) prezintă deprinderi nocive ca tabacism cronic. Din datele anamnestice obţinute de la pacientele incluse în studiul nostru am determinat că majoritatea sarcinilor au evoluat pe un fundal de gestaţie patologică, astfel în 22,2±% din cazuri (8 paciente) sarcina actuală a debutat pe un fundal de gestoză precoce de diferit grad de severitate. În 8,4±% din cazuri (3 paciente), sarcina a evoluat pe fundal de iminenţa de avort spontan precoce (tabelul 3). La fel, s-a constatat că fiecare a 5-a pacientă din lotul de studiu a suferit de anemie de diferit grad în timpul sarcinii, aceasta fiind înregistrată în 19,4±% din cazuri (7 paciente). Patologia lichidului amniotic: polihidroamnios şi oligoamnios a fost înregistrat în ambele 155
152 cazuri, polihidroamniosul cu o incidenţă de 8,4±% din cazuri (3 paciente) şi oligoamniosul cu o rată de 2,7±% din cazuri (1 pacientă). Tabelul 3 Frecvenţa patologiilor pe fundalul cărora a evoluat sarcina prezentă la paciente Evoluţia sarcinii prezente Nr. absolut de cazuri % Iminenţă de avort precoce 3 8,4% Polihidroamnios 3 8,4% Oligoamnios 1 2,7% RDIU 2 5,5% Anemie 7 19,4% Gestoză precoce 8 22,2% Gestoza tardivă 1 2,7% Medicul trebuie sa indice tuturor gravidelor HIV pozitive TARV. TARV la gravida HIV pozitiva se indica în primul rând pentru preventia transmiterii verticale (şi este oprită la scurt timp după naştere) şi în al doilea rând, pentru împiedicarea evolutiei bolii materne (caz în care este continuată indefinit). TARV este adaptat unui beneficiu matern maxim, dar luându-se în consideratie si beneficiul fetal. În cadrul studiului respectiv, pacientele au administrat TARV cu o rată de 86,1% din cazuri (31 paciente) şi doar în 13,9% din cazuri (5 paciente) la momentul internării a fost suspectat şi ulterior confirmat infecţia HIV/SIDA. TARV la gravida seropozitivă a constituit Zidovudinum monoterapie mg/zi de la săptămâni de amenoree. Cel mai important factor predictiv al transmiterii verticale este încarcătura virala HIV plasmatică maternă. Alţi factori de risc pergestaţionali sunt boala avansată maternă (SIDA) şi nivelul plasmatic matern scăzut al limfocitelor CD4 T (CD4T). La gravidele HIV pozitive, incluse în cadrul studiului retrospectiv, încărcătura virală HIV-RNA < 1000 copii/ml a fost înregistrată cu o rată de 97,3% din cazuri (35 paciente) şi în 2,7% din cazuri (1 pacientă) încărcătura virală HIV-RNA > 1000 copii/ml (figura 2) ,3% ,7% 0 HIV-RNA > 1000 HIV-RNA < 1000 Figura 2. Încărcătura virală HIV-RNA la gestantele incluse în studiu 156
153 Nivelul plasmatic al limfocitelor CD4 T nu a fost posibil de elucidat, gestantele HIV pozitive prezentînd la momentul internării doar încărcătura virală. Principalii factori de risc obstetricali sunt nasterea pe cale vaginala, durata perioadei de membrane rupte şi naşterea prematură. În urma studiului efectuat am constatat că la gestantele HIV pozitive naşterea s-a finalizat pe cale naturală în 33 de cazuri, ceea ce constituie 91,7%, iar prin operaţie cezariană în 3 de cazuri, ceea ce constituie 8,3% (figura 9). Din totalul naşterilor per vias naturalis (33 cazuri), în 27,3% din cazuri (9 paciente) - naşterea per vias naturalis pretermen şi în 72,7% din cazuri (24 paciente) - naşterea per vias naturalis la termen. Indicaţiile către operaţia cezariană la gestantele HIV pozitive incluse în studiu au servit: într-un caz (1 pacientă) încărcătura virală > 1000 copii/ml şi în 2 cazuri (2 paciente) prezentaţia pelviană incompletă, încărcătura virală constituind < 400 copii/ml. Conform rezultatelor obţinute în studiul nostru, se poate remarca că naşterea per vias naturalis s-au soldat cu ruperea prematură a membranelor amniotice la termen în 27,7±% din cazuri (9 paciente), hipoxie acută a fătului în 12,1±% din cazuri (4 paciente), defect de ţesut placentar în 9±% din cazuri (3 paciente), circulară de cordon ombilical în jurul gîtului în 33,4±% din cazuri (11 paciente), cordon ombilical scurt în 6±% din cazuri (2 paciente), înserarea membranoasă a cordonului ombilical în 3±% din cazuri (1 pacientă). Din manipulaţiile efectuate în timpul naşterii s-a constatat: aplicarea ventuzei obstetricale în 15,2±% din cazuri (5 paciente), controlul instrumental al cavităţii uterine în 9±% din cazuri (3 pacinte), amniotomie în 6±% din cazuri (2 paciente), analgezia travaliului în 24,2±% din cazuri (8 cazuri), epizitomie/epiziorafie în 12,1±% din cazuri (4 paciente). Pentru o constatare evolutivă mai amplă a studiului nostru, ne-am propus, de asemenea, să analizăm şi datele despre nou-născuţi. Menţionăm faptul că toţi copiii s-au născut vii. Starea nou născutului a fost apreciată prin evaluarea masa fătului estimată la naştere şi scorul Apgar, precum şi administrarea TARV nou-nascuţilor proveniţi din mame HIV pozitive, precum şi administrarea alimentaţiei artificiale. Primul criteriu pe care ni l-am propus să-l studiem a fost masa fătului la naştere. Conform rezultatelor obţinute, în studiul nostru s - a constatat că noi născuţii cu masa cea mai mare o constituie cei cu cei cu masa g (figura 3). 19,4% 5,5% 5,5% 16,7% < 2500 g g g g > 4001 g 52,7% Figura 3. Masa estimată la naştere a nou-născuţilor din lotul de studiu 157
154 Nu am putut trece cu vederea nou-născuţii cu retard de dezvoltare intrauterină, care chiar dacă s-au întâlnit într-un număr mic (în total 2, ceea ce constituie 5,5% din cazuri) în studiul nostru, majoritatea dintre ei au primit la naştere punctaj minim, deoarece se cunoaşte importanţa fondului premorbid grav în care se dezvoltă această complicaţie. Starea copiilor la naştere s-a apreciat prin scorul Apgar la primul minut de viaţă şi la cinci minute. Vom remarca faptul că un puntaj minim de 6p 7p a fost apreciat la 2 copii, ceea ce constituie 5,5% din cazuri (figura 4). 19,4% 5,5% 36,1% 6p-7p 7p-7p 7p-8p 8p-8p 39% Figura 4. Repartizarea nou-născuţilor din lotul de studiu după scorul Apgar Nou născuţilor din lotul de studiu s a evitat alaptarea cu laptele matern, aceştia fiind trecuţi la alimentaţia artificială, ceea ce corespunde standardelor, principiilor şi aspectelor fundamentale ale conduitei particularizate acestor cazuri clinice. Concluzii 1. La momentul internării în IMSP SCM Nr. 1, diagnosticul de infecţia HIV/SIDA a fost prezent în 86,1% din cazuri (31 paciente) şi doar în 13,9% din cazuri (5 paciente) diagnosticul de infecţia HIV/SIDA a fost suspectat şi confirmat la momentul internării pacientei (figura 1). Acest lucru a fost posibil prin utilizarea metodelor rapide de testare, testarea primară (de screening), cu o sensibilitate şi specificitate înaltă. 2. În cadrul studiului respectiv, pacientele au administrat TARV cu o rată de 86,1% din cazuri (31 paciente). Acest demonstrează o bună practică medicală a cadrelor medicale implicare în îngrijirea şi tratamentul pacientelor HIV pozitive. 3. În urma studiului efectuat am constatat că la gestantele HIV pozitive naşterea s-a finalizat pe cale naturală în 33 de cazuri, ceea ce constituie 91,7%, iar prin operaţie cezariană în 3 de cazuri, ceea ce constituie 8,3%. Indicaţiile către operaţia cezariană la gestantele HIV pozitive incluse în studiu au servit: într-un caz (1 pacientă) încărcătura virală > 1000 copii/ml şi în 2 cazuri (2 paciente) prezentaţia pelviană incompletă, încărcătura virală constituind < 400 copii/ml. Aceasta denotă corectitudinea conduitei naşterii unei gravide HIV pozitive în scopul reducerii riscului transmiterii verticale a infecţiei HIV/SIDA de la mama la copil. 4. Conform rezultatelor obţinute în studiul nostru, se poate remarca că naşterea per vias naturalis s-au soldat cu ruperea prematură a membranelor amniotice la termen în 27,7±% din cazuri (9 paciente), hipoxie acută a fătului în 12,1±% din cazuri (4 paciente) şi aplicarea ventuzei obstetricale în 15,2±% din cazuri (5 paciente), defect de ţesut placentar şi efectuarea controlului intrumental al cavităţii uterine în 9±% din cazuri (3 paciente), 158
155 circulară de cordon ombilical în jurul gîtului în 33,4±% din cazuri (11 paciente), amniotomie în 6±% din cazuri (2 paciente), analgezia travaliului în 24,2±% din cazuri (8 cazuri), epizitomie/epiziorafie în 12,1±% din cazuri (4 paciente). 5. Nou născuţilor din lotul de studiu s a evitat alaptarea cu laptele matern, aceştia fiind trecuţi la alimentaţia artificială şi la toţi noi născuţii a fost administrat TARV cu sirop Zidovudinum în primele 6 12 ore de la momentul naşterii, ceea ce corespunde standardelor, principiilor şi aspectelor fundamentale ale conduitei particularizate acestor cazuri clinice. Bibliografie Report on the global AIDS epidemic. Geneva, UNAIDS, 2006 ( accessed 12 July 2006). 2. Questions & Answers (November 2005). Geneva, UNAIDS, 2005 ( accessed 12 July 2006). 3. De Cock KM et al. Prevention of mother-to-child HIV transmission in resource-poor countries: translating research into policy and practice. Journal of the American Medical Association, 2000, 283(9): Read J et al. A prospective cohort study of HIV-1-infected pregnant women and their infants in Latin America and the Caribbean: the NICHD International Site Development Initiative Perinatal Study. 12th Conference on Retroviruses and Opportunistic Infections. Boston, MA, USA February 2005 (Abstract 790). 5. Mother-to-child transmission of HIV infection in the era of highly active antiretroviral therapy. Clinical Infectious Diseases, 2005, 40(3): Dorenbaum A et al. Two-dose intrapartum/newborn nevirapine and standard antiretroviral therapy to reduce perinatal HIV transmission: a randomized trial. Journal of the American Medical Association, 2002, 288(2): IMPACTUL TRATAMENTULUI CHIRURGICAL LAPARASCOPIC ASUPRA REZERVEI OVARIENE ÎN SINDROMUL OVARELOR POLICHISTICE Victoria Grejdian Voloceai, Valentin Friptu Catedra Obstetrică şi Ginecologie USMF Nicolae Testemiţanu Summary The impact of laparoscopic treatment on ovarian reserve PCOS In this state are deseribed some particulaties of PCOS and the notion of ovarian reserve and it simpatance in establishement of optimal tratament of PCOS. The issue of the study is to compare the impact of ovarian drieling and argon laserotherapy an ovarian reserve and implimentation of a new method of suegical treatment. Rezumat În lucrare se descrie unele particularităţi a ovarelor polichistice şi a noţiunii de rezervă ovariană şi importanţa ei pentru alegerea tratamentului optimal în cazul polichistozei ovariene, dar şi al altor patologii care determină infertilitatea. Esenţa lucrării va fi estimarea comparativă a impactului drillingului ovarian laparoscopoc cu laseroterapia cu argon asupra rezervei ovariene şi implementarea unei noi metodologii de tratament chirurgical. 159
156 Actualitatea În ultimii ani se discută pe larg noţiunea de rezervă ovariană şi importanţa ei pentru alegerea tratamentului optimal în cazul polichistozei ovariene, dar şi a altor patologii care determină infertilitate. Rezerva ovariană apreciază starea funcţională a sistemului repoductiv, integritatea căreia asigură creşterea, dezvoltarea foliculului, maturizarea oocitului în foliculul dominant, ovulaţia şi fecundarea celului. Boala ovarelor polichistice (PCOS) rămâne a fi o entitate incomplet înţeleasă care apare cu regularitate în practica majorităţii ginecologilor. PCOS este caracterizată de prezenţa unor ovare mărite în dimensiuni cu multiple formaţiuni chistice într-o stromă hipervascularizată androgen secretoare (hirsutism, acnee) şi dereglări ale ciclului menstrual (oligomenoree / amenoree) (1). Prin prezenţa acestor simptome, la paciente se constată infertilitatea de origine endocrină, determinată de o anovulaţie cronică, restabilirea funcţiei ovulatorii şi a celei fertile fiind de importanţă majoră. Incidenţa PCOS, după datele autorilor străini, variază de la 5-15% în grupul femeilor de vârstă fertilă. (2,3). Deasemenea ea este asociată cu aproximativ 75% din femeile care suferă de infertilitate datorită anovulaţiei (4,5) Actualitatea problemei se datorează numeroaselor controverse referitoare atât la diagnostic cît şi la tratament. Necesitatea stabilirii unor criterii universale a condus la convocarea conferinţei de la Rotterdam în anul 2003, la care experţii PCOS din lumea întreagă au ajuns la un consens referitor la diagnostic şi tratament. Şedinţa a fost condusă de Societatea Europeană de Reproducere Umană şi Embriologie şi de Societatea Americană de Medicină Reproductivă, iar concluziile au fost publicate în ghidul Fertilitate, Sterilitate şi Reproducere Umană asistată. Criteriile propuse la Rotterdam au fost stabilite cu scop de a defini fenotipuri variate ale sindromului, în definirea originii genetice, în evaluarea unor consecinţe de durată şi descrierea tratamentului optimal. Avantajele şi dezavantajele acestor criterii şi în special variaţiile fenotipice, au fost discutate în publicaţiile (Azziy et al., 2006; Franks, 2006). Deşi progrese semnificative au fost făcute referitoare la definirea unor criterii de diagnostic universal acceptabile pentru PCOS, tactica curativă şi tratamentul femeilor infertile cu PCOS încă nu a fost definit. Au fost propuse diferite căi de tratament de la modificarea modului de viaţă, administrarea preparatelor farmaceutice (precum clomifen citrat, agenţi insulin senzitivi, gonadotropine şi gonadotropin realeasing hormon), drillingul ovarian, şi aplicarea reproducerii umane asistate. Recunoaşterea controverselor referitoare la tratamentul acestui enigmatic sindrom a condus la organizarea unei conferinţe secundare în Thesaloniki, Grecia, 2007, care a avut ca scop determinarea tratamentului optim al acestui grup de femei, eficacitatea lui, dar şi siguranţa. Totuşi, nici aici, nu s-a ajuns nici la un consens. În prezent, scheme aplicabile de tratament sunt numeroase, majoritatea constând din stimularea ovariană cu FSH, reducerea concentraţiei insulinice, descreşterea nivelului de FSH ca bază a principiilor terapeutice. Clomifen- Citratul reprezintă până în prezent prima linie de tratament, iar dacă este inefectiv este de obicei urmat de stimulare directă a FSH. Acesta ar trebui administrat în doze mici cu scop de a preîntâmpina alte complicaţii precum ar fi sindromul de hiperstimulare ovariană şi sarcina multiplă. GnRh deşi foarte utilizaţi pe parcursul FIV sunt mult mai costisitori, iar rolul lor 100% încă nu este clar. Hiperinsulinemia este cel mai cunoscut contribuitor la starea de anovulaţie şi reducerea ei, prin scăderea masei corporale sau agenţilor insulin senzitivi precum ar fi metforminul, va restabili de multe ori, de sine stătător, ovulaţia sau va îmbunătăţi rezultatele în comparaţie cu alte preparate. Drillingul ovarian laparascopic este foarte satisfăcător în stimularea ovulaţiei, în particular la pacientele cu niveluri înalte de LH. Inhibitorii aromatazei sunt în prezent examinaţi şi posibil vor înlocui Clomifen citrat pe viitor. Când toate acestea nu dau nici un rezultat procedura de IVF/FIV va asigura rezultate excelente în cazul unei rezerve ovariene satisfăcătoare, dar oare nu va fi prea târziu. Se acordă atenţie studierii inhibinei B, ca indicator al rezervei ovariene. Se consideră că, aprecierea nivelului inhibinei B este mai informativ, decât aprecierea FSH. Inhibina B, inhibă secreţia de FSH.Prin urmare inhibina B reprezintă un predictor, al eficacităţii stimularii ovulaţiei la femeile cu PO. Mai informativ în aprecierea 160
157 rezervei ovariene şi a potenţialului reproductiv este hormonul anti-mullerian. Odată cu înaintarea în vârstă nivelul AMH scade continuu la femei în corelaţie cu rezerva ovariană.scăderea sa este semnificativă cu mult înainte de o creştere evidentă a FSH.Din acest motiv AMH poate identifica femeile a căror fertilitate este în scădere.(te Velde 2002; Burger 1999).Acestea fiind spuse o deosebită importanţă ştiinţifică o are starea rezervei ovariene în cadrul PCOS, care ne permite nu doar alegerea tacticii curative cea mai favorabilă, dar şi confirmarea mecanismelor patogenetice ale patologiei. Scopul Estimarea comparativă a impactului drillingului ovarian laparascopic cu laseroterapia cu argon asupra rezervei ovariene şi implementarea unei noi metodologii de tratament chirurgical. Obiectivele 1.Determinarea particularităţilor factorilor de risc, a nivelului hormonal, în evoluţie a polichistozei ovariene şi a tratamentului urmat, cu evidenţierea survenirii unei eventuale sarcini prin efectuarea unui studiu retrospectiv. 2. Aprecierea rezervei ovariene pre/post operator şi eficacităţii tratamentului chirurgical în PCOS. 3. Determinarea în dinamică a parametrilor hormonali în sângele periferic în ciclul indus în dependenţă de starea rezervei ovariene şi caracterul foliculogenezei. 4. Elaborarea unui algoritm complex în tratamentul pacientelor cu polichistoză ovariană în dependenţă de rezerva ovariană, în scopul obţinerii condiţiilor favorabile pentru obţinerea în cît mai scurt timp a unei sarcini. Materiale şi metode de studiu 1.Metode clinice 2. Metode paraclinice 3. Metode matematice 4. Metoda comparativă 5. Calcularea riscului relativ (RR) 6. Intervalul de încredere (IÎ) 7. Riscul atribuabil (RA,%) 8. Riscul atribuabil populaţional (RAP) Metode de investigaţie Complexul diagnostic de selectare a pacientelor a inclus aplicarea următoarelor metode: Clinice: culegerea datelor clinico-anamnestice, examenul obiectiv general şi ginecologic. Paraclinice instrumentale: examenul USG. Paraclinice de laborator: Nivelul hormonal al LH, FSH, prolactina, E2, T, DHAS,17- OHprogesteron, raportul LH/FSH, aprecierea nivelului glucozei în sânge, aprecierea hormonului AMH, inhibina B. Criteriile de includere în studiu 1. Vârsta pacientei între 20 şi 35 ani. 2. Datele anamnestice care confirmă cele 3 criterii de şa Rotterdam oligomenoree şi /sau anovulaţie, hiperandrogenie, semne echografice ale polichistozei ovariene. 3. Investigaţiile hormonale necesare pentru diagnostic (Nivelul hormonal al LH, FSH, prolactina, E2, T, DHAS,17- OH-progesteron, raportul LH/FSH, aprecierea nivelului glucozei în sânge, aprecierea hormonului AMH, inhibina B). 161
158 4. Excluderea altor cauze ale hiperandrogeniei (tumorile ovariene androgensecretoare, hipoterioza primară, patologia ficatului cu dereglarea sintezei de proteine, hirsutism idiopatic,etc). 5. Acordul pacientei pentru participarea în studiu. 6. Eşecul tratamentului cu stimulatori ai ovulaţiei Alegerea volumului eşantionului a implicat echilibrarea necesităţii analizei cu capacitatea de culegere a datelor din statistica oficială a Direcţiei Sănătatea femeii şi copilului a Ministerului Sănătăţii şi a Biroului naţional de statistică. Conform datelor de la 1 ianuarie 2012, în republica Moldova au fost înregistrate femei de vârstă fertilă (15-49 ani), totodată din sursele internaţionale polichistoza ovariană constituie până la 15% din patologia femeilor de vârstă fertilă. Conform calculelor se constată că fiecare a 8 femeie suferă de polichistoză ovariană. În calcularea volumului eşantionului a fost utilizată formula din manualul metode matematice în analiza stării de sănătate autor Petru Mureşanu,Editura Medicală, Bucureşti, 1989, p.574 unde: n volumul eşantionului reprezentativ: numărul de femei de vîrstă fertilă cu polichistoză ovarian care alcătuiesc eşantionul de cercetare t 1,96 criteriu student pentru atingerea nivelului de confidenţialitate de 95% p şi q probabilitatea şi contra - probabilitatea de apariţie a fenomenului cercetat Δ este eroarea limită admisă: aceeptăm eroarea de 0,05 N volumul total general (1) Calculînd conform formulei de mai sus volumul eşantionului necesar studiului va constitui 124 femei de vîrstă fertilă cu polichistoză ovariană. Loturile de studiu Studiul asupra tezei va fi efectuat în două etape: retrospectiv şi prospectiv. Studiul retrospectiv va fi efectuat în incinta IMSP SCM nr.1 pe perioada de timp cuprinsă între anii Studiul va avea ca scop studierea cazurilor de polichistoză ovariană, aprecierea eficacităţii tratamentului chirurgical, stabilirea eventualelor complicaţii intra /postoperatorii. Studiul prospectiv va fi efectuat pe perioada de timp cuprinsă între anii ,pe un eşantion de 248 de paciente. Studiul de cercetare prezentat este unul randomizat simplu-orb, iar numărul de paciente a fost determinat conform formulei statistice de calculare a eşantionului de cercetare. Pacientele incluse în studiu au fost divizate în două loturi: lotul de paciente care au fost supuse tratamentului chirurgical laparascopic prin metoda drillig ovarian, cel de-al II lea lot de 124 paciente care vor fi supuse tratamentului chirurgical prin laseroterpie cu Argon, la care la toate va fi determinată rezerva ovariană, în baza căreia se va aprecia un nou algoritm şi conduită curativă. Noutatea ştiinţifică În lucrare pentru prima dată va fi efectuată aprecierea comparativă a stării rezervei ovariene la pacientele care a au fost supuse tratamentului chirurgical prin metoda laparascopică 162
159 vis-a vis de metoda nouă de laseroterapie cu argon. Se va aprecia tactica curativă mai eficientă în dependenţă de rezerva ovariană. Problema ştiinţifică soluţionată în teză: Vor fi stabilite caracteristicile epidemiologice, clinice şi de laborator al pacientelor cu PCOS, cărora este indicată terapie chirurgicală cu scop de a obţine o sarcină, în dependenţă de AMT. Va fi apreciată grupa de paciente, la care este posibil de restabilit fertilitatea prin metoda de tratament chirurgical. Valoarea aplicativă a lucrării Pentru practica clinică va fi propusă utilizarea laseroterapiei cu Argon în tratamentul chirurgical laparascopic al pacientelor cu PO. Vor fi apreciate grupele de paciente la care este posibilă restabilirea fertilităţii prin metoda chirurgicală, vor fi evidenţiate şi caracterizate pacientele la care este mai indicată efectuarea FIV de la etapele iniţiale ale tratamentului infertilităţii. Vor fi stabilite criteriile epidemiologice, clinice şi de laborator a pacientelor cu PCOS, la care este indicat tratamentul chirurgical cu scop de a obţine o sarcină, scăderea AMT de 2 ori şi mai mult ce va permite o prognoza eficientă a intervenţiei efectuate. Concluzii 1. Se va studia metodele moderne de tratament al pacientelor cu PCOS la nivel naţional şi internaţional. 2. Vor fi stabilite caracteristicile epidemiologice, clinice şi de laborator al pacientelor cu PCOS, cărora este indicată terapie chirurgicală cu scop de a obţine o sarcină, în dependenţă de AMT. 3. Se va apreciată grupa de paciente, la care este posibil de restabilit fertilitatea prin metoda de tratament chirurgical. 4. Va fi elaborat un algoritm complex în tratamentul pacientelor cu polichistoză ovariană în dependenţă de rezerva ovariană, în scopul obţinerii condiţiilor favorabile pentru obţinerea în cît mai scurt timp a unei sarcini Bibliografie 1. Donesky BW, Adashi EY: Surgical ovulation induction: the role of ovarian diathermy in polycystic ovary syndrome. Baillieres Clin Endocrinol Metab 1996, 10:293-31Farquhar C, Vandekerkhove P, Lilford R: Laparoscopic "drilling" by diathermy or laser for ovulation induction in anovulatory polycystic ovary syndrome. Cochrane Database Syst Rev 2001, 4:CD0 2. Abdel Gadir A, Mowafi RS, Alnaser HMI, Alonezi OM, Shaw RW: Ovarian electrocautery versus human gondotrophins and pure follicle stimulating hormone therapy in the treatment of patients with polycystic ovarian disease. Clin Endocrinol 1990, 33: Lunde O, Djoseland O, Grottum P: Polycystic ovary syndrome: a follow-up study on fertility and menstrual pattern in 149 patients years after ovarian wedge resection. Hum Reprod Gjonnaess H: Ovarian electrocautery in the teatment of women with polycystic ovary syndrome. Factors affecting results. Acta Obstet Gynecol Scand 1994, 73:
160 AVORTUL CA PROBLEMĂ MEDICO-SOCIALĂ ÎN REPUBLICA MOLDOVA Ludmila Tăutu, Aliona Bogdan, Viorica Roşu Catedra de Obstetrică şi Ginecologie FECMF,USMF Nicolae Testemiţanu Summary Abortion as a medical and social problem in Republic of Moldova This article presents some results of implementation of family planning in Republic of Moldova, the main influence on reproductive health indicators and relationship between levels of contraceptive use and the incidence of induced abortion and demographic phenomena. Rezumat În această lucrare sunt prezentate unele rezultate ale implementării noţiunii de planificare a familiei, folosirea noilor metode de contracepţie şi influenţa lor asupra fenomenului demografic şi a evoluţiei avortului în Republica Moldova. În anii '50 ai secolului XX populaţia mondială a atins cifra de 2,5 miliarde. Pentru a atinge această cifră a fost nevoie de întreaga perioadă istorică a omenirii, iar pentru a dubla numărul populaţiei între anii au fost suficienţi 25 ani. Astfel, în 1975 pe glob erau înregistraţi deja 5 miliarde de locuitori. Anume în acest interval de douăzeci şi cinci de ani a fost formulat conceptul de planificare a familiei. Una din premisele pentru crearea acestuia au servit necesitatea stringentă de a controla natalitatea. În 1968 apare în tipar renumita carte a lui Paul Ehrlich The Population Bomb în care autorul face comparaţie între resursele naturale ale planetei (epuizabile până la urmă) şi numărul populaţiei. Discuţii controversate a trezit teoria lui Thomas Maltus despre suprapopularea globului. În opinia lui, dacă populaţia se va reproduce liber, numărul ei se va dubla la fiecare 25 ani, cu alte cuvinte - în progresie geometrică. În acelaşi timp, resursele necesare prentru menţinerea vieţii cresc doar în progresie aritmetică. Rezultă deci că dacă populaţia se va dubla la fiecare 25 ani, situaţia poate deveni catastrofală. Lui Maltus îi aparţine şi afirmaţia: Nu trebuie aduşi pe lume copii, dacă ei nu pot fi hrăniţi.credem că astăzi această ipoteză nu poate fi ignorată. La moment, graţie progreselor ştiinţifice şi implementării tehnologiilor moderne, acest pericol e mai puţin important, cu toate acestea, necesitatea controlului natalităţii nu e mai puţin actuală. Astfel, conform prognozei Organizaţiei Naţiunilor Unite elaborate pe baza a trei scenarii ale ratei totale ale fertilităţii (joase, medii şi înalte), populaţia globului către anul 2100 va fi de 6,2 miliarde în cazul unei fertilităţi joase, sau va atinge o valoare de 15,8 miliarde la o fertilitate sporită ( fig 1). Implementarea pe larg a planificării familiale permite reducerea numărului de sarcini nedorite şi de avorturi, conduce la micşorarea ratei mortalităţii materne şi perinatale, precum şi a morbidităţii şi mortalităţii infantile. De asemenea ea reduce incidenţa infecţiilor cu transmitere sexuală, inclusiv a infecţiei cu HIV/SIDA. Planificarea familiei e un algoritm cost-eficient prin care se urmăreşte îmbunătăţirea sănătăţii reproductive a populaţiei în general şi a tinerei generaţii în particular. În timp ce în ţările Europei de Vest, începând cu anii 1960, noţiunea de planificare a familiei a fost pe larg implementată, în Europa de Est această noţiune este discutată şi aplicată în practică după anii 90 ai secolului trecut (vezi fig 2). Programul de planificare a familiei includea unul din principalii factori: folosind metodele moderne de contracepţie, reducerea avorturilor, rata cărora în deosebi în ţările ex-sovietice depăşea numărul de naşteri. În republicile fostei Uniuni Sovietice avorturile erau larg răspândite. În 1965 numai în Rusia la 100 naşteri reveneau 274,5 avorturi, în aceeaşi perioadă de timp în Republica Moldova la 100 naşteri se înregistrau 130,3 avorturi. Cultura avortului a fost ulterior moştenită şi de ţările CSI (fig.3). 164
161 Fig 1. Prognoza Organizaţiei Naţiunilor Unite privind evoluţia populaţiei în raport cu cele trei scenarii ale ratei totale de fertilitate, până în Sursă: United Nations Department of Economic and Social Affairs, În Republica Moldova pe parcursul ultimilor 20 ani ( ) se constată o scădere bruscă a ratei natalităţii. Începând cu anul 1998 şi până în prezent, sporul natural al populaţiei semnalează valori negative. Din 1994, rata totală de fertilitate (1,9 copii per femeie) nu permite înlocuirea generaţiilor viitoare. Pentru anul 2011 acest indicator a constituit 1,3 copii pentru o femeie de vârstă reproductivă. Implementarea pe teritoriu Republicii Moldova a noţiunilor de planificarea familiei a micşorat numărul de avorturi la cerere, a ratei morbidităţii şi mortalităţii perinatale şi infantile. Considerăm totuşi că, deşi datele statistice din ultimii ani arată o scădere a numărului de avorturi în Republica Moldova, cu regret, cifra avorturilor nu reflectă numărul real de întreruperi ale sarcinilor din cauza că multe din ele nu se înregistrează şi că o mare parte din femeile de vârsta reproductivă sunt plecate peste hotarele ţării. E alarmant faptul că se semnalează o creştere dublă, pe parcursul a 16 ani, a întreruperilor de sarcină la femeile primigeste şi o creştere a avorturilor în grupa de vârstă de ani, de la 8,9% la 13,6% (tabelul. 1). Tabelul 1. Evoluţia numărului de avorturi în perioada anilor , Republica Moldova Indicatorul La 1000 femei în vârstă de ani La 100 născuţi-vii 116, ,2 36,2 36,2 40 Ponderea avorturilor la primigeste (%) 8,4 9,5 11,9 12,8 12,5 12,9 14,4 17,1 16,4 19,7 18,2 18,2 19,2 Ponderea avorturilor la grupa de vârstă ani (%) 8,9 10,6 10,6 11,1 10,7 9,5 9,7 9,2 9,5 8,3 10, ,6 Sursă: Biroul Naţional de Statistică 165
162 Marea Britanie Ungaria Germania Grecia Danemarca Irlanda Spania Italia Latvia Lituania Moldova Olanda Norvegia Polonia Portugalia Rusia Romania Finlanda Franta Elvetia Estonia Fig 2.Rata avorturilor la 100 nou-născuţi vii pentru unile ţări europene, inclusiv R.Moldova, Sursă: www. demoscope.ru 250,0 200,0 150,0 100,0 50,0 0, Azerbaligian Armenia Belorusia Giorgia Cazacstan Cirghizia Latvia Lituania R. Moldova Rusia Tadjichistan Turcmenia Uzbechistan Ucraina Estonia Fig 3. Rata avorturilor la 100 nou-născuţi vii , ţările CSI. Sursă: www. demoscope.ru 166
163 Analizând dinamica avorturilor la cerere, am constatat mari diferenţe în raport teritorial (fig. 4). Fig. 4.Repartizarea teritorială a avorturilor la cerere în Republica Moldova, Sursă: Biroul Naţional de Statistică Aşadar, în acest context demografic orice copil devine extrem de preţios, iar sănătatea reproductivă e privită ca un subiect de securitate naţională. Pe parcursul ultimelor decenii organele de stat au întreprins un şir de măsuri orientate spre ameliorarea situaţiei în domeniul sănătăţii reproductive. În 1995, au fost deschise 47 cabinete de planificare a familiei, patru centre-model de sănătate pentru femei ( ), a fost aprobată prin hotărâre de guvern strategia naţională a sănătăţii reproducerii (2005). Deşi există unele realizări atât organizatorice cât şi terapeutico-profilactice, cu regret starea sănătăţii reproductive din an în an se înrăutăţeşte, creşte numărul cuplurilor sterile, al ginecopatelor ce influenţează la rândul lui indicatorii principali ai reproducerii umane. Ţinând cont de cele expuse, noi am efectuat un studiu orientat spre aprecierea eficacităţii măsurilor de planificare familială asupra evoluţiei numărului de avorturi, precum şi am analizat factorii care au determinat luarea deciziei de a întrerupe sarcina la cerere în Republica Moldova. Cu acest scop au fost intervievate 193 femei gravide internate în secţiile de patologie a sarcinii (lotul I) şi 200 paciente ce s-au adresat pentru întreruperea sarcinii la cerere (lotul II). Studiul s-a desfăşurat în cadrul ICŞDOMC, al Spitalului Clinic nr 1 şi al Spitalului Raional Cahul pe parcursul anilor În ceea ce priveşte caracteristica socio-demografică a pacientelor incluse în studiu, vârsta medie a pacientelor din lotul I a constituit 26,1 ani cu extreme cuprinse între 22 şi 31 ani, în lotul doi vârsta medie a pacientelor a fost de 25 ani, cu extreme între 16 şi 43 ani. Ţinem să menţionăm că, în cazul pacientelor ce au recurs la întreruperea sarcinii, 11% aveau ani. 167
164 11% 11% 78% Am constatat diferenţe semnificative statistic în ceea ce priveşte gradul de instruire al pacientelor din cele două loturi. Astfel în lotul I de studiu, 69 paciente (35,7%) aveau studii superioare, iar în 81 cazuri (41,9%) studii medii profesionale. În lotul doi, pacientele cu studii superioare constituiau doar 28% - 56 cazuri, iar cele cu studii medii profesionale doar 37% - 74 femei. Analizând pacientele incluse în studiu după mediul de reşedinţă, am constatat că în primul lot pacientele din mediul rural au constituit 51%, iar în lotul doi de studiu - 63%. Din punctul de vedere al stării civile în cazul pacientelor gravide din lotul I, în 179 cazuri (92,7%) am constatat căsătorii înregistrate, iar pentru 16 femei (8,2%) uniuni nonmaritale. Ponderea pacientelor căsătorite în cel de al doilea lot a constituit 52% (104 cazuri), iar a celor din concubinaj 42%(84 cazuri). Cel mai frecvent în lotul II de studiu recurg la avort la cerere femeile căsătorite cu doi copii - 31% urmate de cele cu un copil - 25%. La prima sarcină nu a fost înregistrat nici un avort în cazul pacientelor căsătorite, acest indicator fiind 19% la necăsătorite şi 11% la cele ce trăiesc în concubinaj. Primiparele au constituit 47% din pacientele din lotul I de studiu şi 33% din lotul II. Practic, fiecare a treia pacientă care se adresează pentru întreruperea sarcinii e primipară. Cel mai frecvent femeile se adresează la medicul de familie cu scopul de a întrerupe sarcina la termenul de gestaţie săptămâni (57%). Cele cu termenul de gestaţie 9-11 săptăpmâni au constituit 11% (43). Prezintă interes datele privind metodele de contracepţie utilizate de către pacientele incluse în studiu.(tab.2) Rezultatele studiului au demonstrat de asemenea şi cauzele ce predomină în luarea deciziei de întrerupere a sarcinii (vezi tabelul 3). Dacă e să analizăm metoda de întrerupere a sarcinii, atunci vacuum-aspiraţia manuală s-a întrebuinţat în 78%, metoda medicamentoasă în 11%, chiuretajul în 11%. Ponderea crescută a metodelor chirurgicale de întrerupere a sarcinii reflectă faptul că femeile ce recurg la avort se adresează la medic târziu, când metodele medicamentoase mult mai puţin agresive sunt deja neeficiente. Rezultatele studiului nostru au demonstrat că implementarea noţiunii de planificare a familiei a contribuit la reducerea numărului de avorturi la cerere, micşorarea ratei morbidităţii şi mortalităţii perinatale şi infantile. În acelaşi timp, se remarcă o discordanţă a numărului de avorturi în raport teritorial care fluctuează de la 7,1 la 100 naşteri în Teleneşti până la 132,6 la 100 naşteri în Taraclia. Este de menţionat şi folosirea până în prezent a metodelor chirurgicale agresive (chiuretajul uterin) pentru întreruperea sarcinii. chiuretaj medicamentoasă vacuum aspitaţia manuală 0% 10% 20% 30% 40% 50% 60% 70% 80% 90% Ряд1 Fig. 5. Utilizarea metodelor de întrerupere a sarcinii 168
165 Tabelul 2. Ponderea utilizării contraceptivelor la pacientele incluse în studiu în raport cu metoda utilizată, %. Lot I (gravide) Prima sarcină 1 copil 2 copii >3 copii Lot II (au întrerupt sarcina) Prima A doua sau sarcină mai mult sarcină, având minimum un copil Prezervativ 19,3 12,7 14,8 1,3 31,2 7,6 21,3 Metoda 5,4 1,8 2, ,8 7,1 1,8 calendarului Coitus întrerupt 8,4 3,2 19,1 15,7 9,6 23,1 16,8 Contracepţie 23,1 18,5 4,7 5,9 2,6 8,3 10,9 orală hormonală Contracepţie intramusculară Implant contraceptiv DIU 2,07 36,2 45,6 43,2 0 1,2 0 Sterilizarea chirurgicală feminină Vasectomia Nici o metodă 40,7 27,6 33,4 33,4 40,8 52,7 44,2 A doua sau mai mult sarcină, toate terminate prin avort Tabelul 3. Factorii ce au determinat pacientele din lotul II de studiu să recurgă la întreruperea sarcinii. Nr. copii născuţi de femeie Nici un copil Un copil Doi copii Probleme financiare 51,2 55,7 51,9 în familie Căsătorii 49,9 6,1 - neînregistrate Dorinţa de a face studii, carieră 23,4 13,5 9,7 Lipsa soţului, 21,3 12,8 3,1 partenerului Probleme de sănătate 12,4 11,5 17,3 169
166 Totodată, datele studiului ne demonstrează un nivel scăzut de informare în ceea ce priveşte prevenirea sarcinii prin implementarea metodelor moderne de contracepţie. Rezultatele intervievării pacientelor au arătat că printre cauzele importante ce le-au determinat să recurgă la avort se numără: starea socio-economică precară, degradarea instituţiei familiei şi statutul femeii contemporane. Bibliografie 1. Безопасный аборт: Рекомендации для систем здравоохранения по вопросам политики и практики., Всемирная Организация Здравоохранения.,2004., 2. Paladi Gh., Cerneţchi O., Obstetrică patologică, Centrul editorial poligrafic (Medicina), 2007, 744 p; manual. 3. World Health Statistics 2010., Publications of the World Health Organization., Department of Health Statistics and Informatics of the Information.,2010., 4. Unsafe abortion: Global and regional estimates of the incidence of unsafe abortion and associated mortality in 2008., 6th ed. World Health Organization.,ISBN STATE OF WORLD POPULATION 2004: Maternal Health., UNICEF, 2004., 6. Paladi Gh., Particularităţile în timp a unor procese demografice pe teritoriul Republicii Moldova., Centrul Editorial-Poligrafic Medicina., Chişinău., Сакевич Виктория., Денисов Борис., Перейдет ли Россия от аборта к планированию семьй? Письмо МЗСР РФ от 2 июля 2008 г РX Об абортах и материнской смертности после абортов в Российской Федерации в 2007 году., ob abortah.doc. 9. Munteanu Ioan., Tratat de obstetrică., Editura Academiei Române., Bucureşti., Usatîi Andrei., Teza de doctor în ştiinţe medicale Particularităţile planificării familiale în condiţii rurale., Chişinău., Cавич В. Аборт кривое зеркало демографической политики Marie-Louise H. Hansen., Ditte Moolgard-Nielsen., Lisbeth B. Knudsen., Rates of induced abortion in Danemark according to previous births, and previous abortions., Demographic Research., Vol. 21., Article 22., p , Şalaru Otilia., Paladi Gheorghe., Avortul provocat la primigeste., Chişinău., Şalaru Otilia., Reabilitarea sănătăţii reproductive la primigeste cu avort provocat., Chişinău., Nathalie Bajos., Caroline Moreau., Henri Leridon., Why has the number of abortions not declined in France over the past 30 years?., Population and Societies., No.407., Buciuceanu-Vrabie Mariana., Particularităţile actuale ale comportamentului reproductiv al femeilor de vîrstă fertilă din municipiul Chişinău., Al V-lea Congres de Obstetrică şi Ginecologie cu participare Internaţională., Chişinău, 7-8 octombrie Tomas Frejka., Birth regulation in Europe: Completing the contraceptive revolutions., Demographic Research., Vol. 19., Article 5., p , Здравоохранение Российской Федерации 2006., Нр. 5., ст , Аборт у женщин из сельской местности. 170
167 19. Center for Reproductive Law and Policy., Making abortion safe, legal and accessible: a tool kitfor action., New-York., World Abortion Policies 2011., United Nations., Departament of Economic and Social Affairs., Population Devision., IMPLEMENTAREA SCANĂRII FETALE ÎN PRIMA PERIOADĂ DE GESTAŢIE Hristiana Caproş Catedra Obstetrică şi Ginecologie, USMF N.Testemiţanu Summary Implementation of fetal scan in first period of gestation The implementation of nuchal translucency measurement of digital acquisition and accuracy of fetal scanning during the first 11 to 14 weeks of gestation was studied. Nuchal translucency measurement should include an established protocol of examination of ultrasound markers. Rezumat A fost studiată implementarea achiziţiei digitale în măsurarea translucenţei nucale şi acurateţei scanării fetale în primele între 11 şi 14 săptămâni de gestaţie. Măsurarea translucenţei nucale va include un protocol instituit pentru evaluarea markerilor ecografici. Actualitate Depistarea riscului de anomalie cromozomială este unul dintre obiectivele medicale în primul trimestru de sarcină. Precizia metodei de testare Fetal Medicine Foundation (FMF) combinată cu bitestul ( ß-hCG liber si PAPP-A) de trimestrul I de sarcină conduc la The Gold Standard în depistarea riscului de anomalie cromozomială cu o acurateţe de 97%, inlăturand astfel recomandarea unei amniocentezei inutile. Scopul studiului a fost implementarea achiziţiei digitale în măsurarea translucenţei nucale şi conturarea acurateţei scanării fetale în primele între 11 şi 14 săptămâni de sarcină. Material şi metodă Au fost efectuate 30 de scanări în primele săptămâni de sarcină şi selectate 25 de cazuri, care au fost delimitate prin acurateţă în măsurarea translucenţei nucale. Calitatea ecografiei a fost certificată de Fetal Medicine Foundation. Rezultate şi discuţii Măsurarea translucenţei nucale este prima etapă în depistarea trisomiei 21, cardiopatiilor congenitale şi anomaliilor de circulaţie limfatică. Măsurarea clarităţii nucale depistează până la de 80% din cazurile de trisomie 21,5% se dovedesc o fi false. Acest examen necesită tehnici de măsurare foarte precise. Rezultatul ecografic poate fi alterat de o serie de motive, iar pentru creşterea acurateţei acestei metode Fundaţia Medicinei Fetale a conturat protocolul pentru măsurarea pliului nucal, validat în majoritatea ţărilor europene Nicolaides K.H. et al. (2001), Muller F. et al. (2003). Conform lui Babbur V. et al. (2005) şi Rozenberg P.et al. (2007) este important ca examenul să se realizeze într-o perioadă, deoarece după trei luni claritatea dispare. Translucenţa nucală poate fi măsurată doar între 11 şi 171
168 14 săptămâni de gestaţie, în cazul în care sistemul limfatic este în curs de dezvoltare fetală şi rezistenţa periferică a placentei este mare. După 14 săptămâni, sistemul limfatic este bine dezvoltat şi suficient pentru a elimina orice exces de lichid, şi modificări în circulaţia placentară va duce la o scădere a rezistenţei vasculare periferice. Deci, după acest moment orice anomalii care cauzează acumularea de fluid poate dispărea şi deci nu pot fi detectate prin urmare, prin scanarea pliului nucal. Screeningul translucentei nucale este un marker ecografic de diagnostic prenatal, care masoara spatiul 'translucent' al regiunii cefei fătului (regiune anatomică cuprinsă între tegument şi coloana vertebrală cervicală). Fetusii cu anomalii congenitale tind să acumuleze mai mult lichid în regiunea cervicală posterioară pe parcursul primului trimestru de sarcină. Mărirea imaginii ar trebui să fie astfel încât capul şi toracele fătului să ocupe tot ecranul. Imaginea trebuie să fie obţinută cu punctul de vedere în mijlocul-sagital al feţei. Aceasta este definită prin prezenţa vârfului nasului fetal anterior şi a formei dreptunghiulare a palatului, diencefalului în centru şi membrana nucală- posterior. Abateri minore de la planul de linia mediană exactă împiedică vizualizarea vârfului nasului şi a procesului zigomatic al maxilarului. Fătul ar trebui să fie într-o poziţie neutră, cu capul în conformitate cu coloana vertebrală. Atunci când gâtul fetal este în hiperextensie dimensiunea poate fi fals mărită şi invers când gâtul este flexat. Translucenţa nucală trebuie să fie întotdeauna măsurată în cea mai mare parte a ei. 172
169 Măsurările ar trebui să fie luate de la bordura interioară a liniei orizontale care defineşte grosimea pliului nucal- bara transversală de etriere ar trebui să fie de aşa natură încât să se contopeşte cu linia albă a frontierei. Aceasta evită greşala de a subevalua dimensiunea translucenţei nucale. În timpul scanării mai multe măsurări trebuie să fie efectuate şi dimensiunea maximă care îndeplineşte toate criteriile de mai sus ar trebui să fie înregistrate în baza de date. O nouă abordare pentru măsurarea translucenţei nucale care îmbunătăţeşte acurateţea măsurărilor, este utilizarea unei tehnici semiautomate, care utulizează un algoritm actual. Concluzii Pentru depistarea riscului de anomalie cromozomială, se efectuează un screening de prim trimestru. Grosimea translucenţei nucale fetale are rolul primordial şi informativ în standardul pentru un screening de prim trimestru de sarcină corect. Testarea performantă a translucenţei nucale este indispensabilă în cursul acreditării unui specialist în domeniul scanării fetale în prima perioadă de gestaţie. Utilizarea unui protocol instituit pentru evaluarea markerilor ecografici şi tehnicii semiautomate poate creşte acurateţea aprecierii translucenţei nucale. Bibliografie 1. Nicolaides KH, Sebire NJ, Snijders RJM, "Diploma in Fetal Medicine & ISUOG Educational Series: weeks scan: Introduction". Centrus. ( ). 2. Eddleman, K. Obstetrics & Gynecology, November 2006; vol 108: pp Babbur V, Lees CC, Goodburn SF, Morris N, Breeze AC, Hackett GA (2005). "Prospective audit of a one-centre combined nuchal translucency and triple test programme for the detection of trisomy 21". Prenat. Diagn. 25 (6): Muller F, Benattar C, Audibert F, Roussel N, Dreux S, Cuckle H (2003). "First-trimester screening for Down syndrome in France combining fetal nuchal translucency measurement and biochemical markers". Prenat. Diagn. 23 (10): Rozenberg P, Bussières L, Chevret S, et al. (2007). "[Screening for Down syndrome using first-trimester combined screening followed by second trimester ultrasound examination in an unselected population]" (in French). Gynecol Obstet Fertil 35 (4): Borrell A, Casals E, Fortuny A, et al. (2004). "First-trimester screening for trisomy 21 combining biochemistry and ultrasound at individually optimal gestational ages. An interventional study". Prenat. Diagn. 24 (7):
170 HEMORAGIA POSTPARTUM URGENȚĂ MAJORĂ ÎN OBSTETRICĂ Igor Munteanu, Irina Burlac, Anastasia Ganța (Conducător științific conf.univ.dr.în medicină Sârbu Zinaida) Summary Postpartum bleeding major emergency in obstetrics The retrospective study evaluated causes of postpartum bleeding of more than 999 ml from the peuerperium period at 237 female patients which gave birth at the SCM nr.1 Hospital during The results of the study showed that the causes of massive bleedings after natural birth were the same as those after the births via Cesarean section surgery. Also all the patients with risk factors must give birth in specialized institutions,having all the necessary resources for massive bleeding treatment.it is also stated that it is absolutely necessary to respect the order of all steps for treating and stoping the bleeding, because it decreases the risk of massive hemorrhage and the necessity of performing a hysterectomy. Thereby for preventing the severe complications and maternal mortality it is necessary to respect the national protocol for treating obstetrical bleedings. Rezumat Studiul retrospectiv a evaluat cauzele hemoragiei postpartum (HP) - mai mult de 999 ml din perioada de lauzie precoce care s-a inregistrat la 237 lauze ce au născut în incinta SCM nr.1 în perioada anilor Rezultatele studiului au constatat că cauzele hemoragiilor masive atât după nașterea " per vias naturalis" cât și după operația cezariană sunt aceleași. Totodată pacientele cu prezența factorilor de risc trebuie să nască în instituţii specializate, înzestrate cu toate necesarele pentru tratamentul hemoragiei masive. Menționăm că este absolut obligatoriu de respectat ordinea etapelor si masurilor necesare pentru stoparea hemoragiei, deoarece scade riscul unei hemoragii masive și necesitatea efectuării histerectomii. Astfel, pentru a preveni camplicațiile severe și mortalitatea maternă este necesar de a respecta protocolul național pentru tratamentul hemoragiilor obstetricale. Actualitatea Hemoragiile postpartum reprezintă una din cele mai severe și mai frecvent întălnite complicații a perioadei de lăuzie precoce circa 5-15% din numarul total de nașteri [6]. Conform datelor Colegiului American de Obstetrică și Ginecologie incidența hemoragiilor hipotone după nașteri per vias naturalis reprezintă 3,9% [2] pe cînd în cazul acelor prin operație cezariana constituie 6,4 % [4]. În Marea Britanie probabilitatea apariției hemoragiei hipotone cu potențial fatal în perioada de lauzie precoce este de circa 6,7 la 1000 de nasteri[8]. Manifestarea complicațiilor la distanță cauzate de hemoragiile hipotone sunt direct proporționale cu volumul de sînge pierdut: anemie; hipotensiune postpartum; infecții puerperale pînă la sindroamele Sheehan; Simens; sterilitate cauzată de histerectomie; și complicații posttransfuzionale. Rata înaltă a mortalităţii ce însoţeşte hemoragia postpartum, face ca ea să fie factorul etiologic de bază a mortalităţii materne globale, provocând 25% sau 430 de decese materne / nou-născuţi vii în întreaga lume [5;6.]. Ea rămâne a fi cauza de bază a mortalităţii materne în SUA, chiar dacă rata ei a scăzut la 7,5/ [1;7]. Astfel, conform datelor de literatură, hemoragiile sunt direct responsabile de primele şase locuri în decesul matern în lume, iar în Republica Moldova Hemoragiile ocupă locul I în decesul matern și reprezintă una din cele mai serioase complicaţii ale perioadei de gestaţie, naşterii şi perioadei puerperale. Severitate hemoragiilor în obstetrică este dependentă de acțiunele corecte la momentul apariției lor deoarece deseori sursa hemoragiei este cunoscută, dar nu întotdeauna 174
171 putem prognoza finalul acestei patologii; deseori hemoragia este combinată cu sindrom algic pronunţat, care chiar în hemoragii neînsemnate provoacă consumul rapid al mecanismelor de compensare şi protecţie; în hemoragie, de regulă suferă şi fătul, astfel apărând necesitatea naşterii de urgenţă; hemoragia în naştere deseori apare pe fondalul evoluţiei agravate a actului naşterii, extenuării parturientei, când rezistenţa la hemoragie este considerabil diminuată. De acea aprecierea la timp a cauzelor probabile ce pot provoca hemoragii ne face să fim mai vigilenți cu așa parturiente și să ne pregătim din tim pentru acordarea ajutorului în caz de apariția hemoragiilor. De acea ne-am pus drept scop ca în acest studiul retospectiv să evaluăm cauzele hemoragiilor mai mari de 999 ml. Pentru a realiza scopul dat ne-am propus să rezolvăm următoarele obiective: 1. Aprecierea factorilor de risc obstetricali și neobstetricali. 2. Aprecierea conduitei gravidelor cu factori de risc. 3. Particularitățile în conduita nașterii pentru prevenirea hemoragiei masive. Materiale și metode Drept materiale de studiu au servit foile de observație clinică din 3 secții obstetricale din incinta SCM Nr.1 cuprinzînd perioada anilor în care au fost înregistrate 237 cazuri în care perioada de lăuzie precoce s-a complicat cu hemoragie postpartum cu volum mai mare de 999 ml. Statistice: Rezultatele aprecierilor cantitative ale valorilor parametrilor studiaţi au fost supuse analizei statistice după metoda cercetării selective cu aprecierea mediilor aritmetice, valorilor relative şi a erorilor lor: Datele obţinute au fost prelucrate computerizat, cu aplicarea setului de programe statistice Microsoft Excel. Medicale: extragerea din foaia de naștere a datelor despre vârsta pacientelor, AOC, AGC, complicațiilor în sarcină, naștere și aprecierea tabloului clinic și a managmentului în caz de hemoragii masive. În studiu au fost selectate 2 loturi: I-ul lot au fost incluse 163 cazuri de hemoragii mai mult de 999 ml., care s-au dezvoltat dupa operații cezariene. Lotul II include 74 cazuri de hemoragii mai mult de 999 ml., din perioada de lauzie precoce după "nașterea per vias naturalis". Criteriile de includere în studiu: hemorogiile posparum în volum mai mare de 999 ml la parturientele după operația cezaiană și după nașterile "per vias naturalis". Definiţia OMS - Hemoragia postpartum - pierderea a 500 ml de sange si mai mult, in primele 24 ore dupa nastere fiziologica si 1000 ml dupa operatia cezariana. Rezultatele În perioada anilor în SCM nr.1, au fost înregistrate nașteri, dintre care cu hemoragii în volum mai mare de 999 ml s-au înregistrat în 237 cazuri, ceea ce constitue 0,58%. Conform datelor literaturii hemoragiile cu risc letal matern în volumul mai mare de 1000 de ml reprezinta 1% din numarul total de nașteri [6;10;11]. Repartizarea pacientelor incluse în studiu în funcție de vîrstă a variat în limitele ani, în mediu 26±10 ani, mai frecvent s-a înregistrat pacientele cu vârsta cuprinsă între 18 și 29 ani 166 (70 ±2,76 %) cazuri, urmată de pacientele cu vârsta mai mult de 30 ani 69 (29,1± 175
172 2,5%) cazuri și foarte rar sau înregistrat pacientele cu vârsta mai puțin de16 ani în 2 (0,84±0,78%) cazuri. Totodată menționăm faptul că din cele nașteri, în (84±1,57%) cazuri s-au înreegistrat nașteri "per vias naturalis", iar în 7374 (16±1,73%) cazuri - prin operație cezariană. La fel, este important de evidențiat faptul că, din cele 7374 operații cezariene au fost înregistrate ca fiind operații de urgență în 127 (75±1,73%) cazuri și de plan 36 (25±1,73%) cazuri. Astfel, din cele 7374 de operații cezariene s-au soldat cu hemoragie în volum mai mare de 999 ml în 163 (2,28 ±1,73%) cazuri, iar din cele nașteri "per vias naturalis" în 74 (0,20±1,73%) cazuri. Rezultatele obținute evidențiază că riscul hemoragiilor masive în cadrul operației cezariene este de 11 ori mai mare ca în cazul "per vias naturalis". Totodată datele obținute relatează că hemoragii în volum mai mare de 999 ml au fost înregistrate în 127 (1,7±1,48%) cazuri în operațiile urgente vizavi de 36 (0.5 ± 0,72%) cazuri în operațiile cezariene efectuate în mod planic. Pentru a aprecia posibilele cauze a hemoragiilor masive s-a analizat anamnesticul funcției reproductive. Astfel s-a constatat că hemoragiile masive s-au produs la femeile care au născut "per vias naturalis" pentru prima dată în 25 (33,78 ±0,1%) cazuri, la cele cu prima naștere dar a doua sarcină în 13 (17,56 ±0,09%) cazuri, la pacientele cu nașterea a doua în 10 (13,51±0,02%) cazuri, la cele care a avut a doua naștere dar a treia sarcină 7 (9,45 ±0,07%) cazuri, pacientele care au avut a treia naștere în 9 (12,16 ±0,08%) cazuri, la cele care au avut a treia naștere dar a patra sarcină în 10 (13,51 ±0,02%) cazuri. La pacientele care au născut prin operația cezariană anamneza reproductivă are următoarea structură: prima sarcină prima naștere în 25 (15,33 ±0,36%) cazuri, la cele cu prima naștere dar a doua sarcină în 20 (12,26 ±0,6%) cazuri, la pacientele cu nașterea a doua în 30 (18,4 ±0,74%) cazuri, la cele care a avut a doua naștere dar a treia sarcină 31 (19,01±0,75%) cazuri, pacientele care au avut a treia naștere în 32 ( 19,63±0,64%) cazuri, la cele care au avut a treia naștere dar a patra sarcină în 25 ( 15,33±0,67%) cazuri. Astfel analizând rezultatele obținute s-a constatat că avortul a fost prezent în anameza la 83 (35±1,73%) paciente, din ele avorturi spontane - 37 cazuri (36,95%); avorturi medicale - 46 cazuri (63,04%). În lotul I avorturi spontane s-au înregistrat în 17 (36,95%) cazuri și avorturi medicale - 29 (63,04%) cazuri. În lotul doi de studiu s-a determinat avotrturi spontane în 20 (54,05%) cazuri și avorturi medicale - 17 (45,94%) cazuri. Analiza datelor obținute ne-au permis să constatăm ca sarcina la cele 237 paciente incluse în studiu s-a complicat cu: Polihidramnios în 16 (6,75 ±6,29%) cazuri, dintre care la pcientele din lotului I în 6 (37,5±4,7%) cazuri și la cele din lotul II în 10 (62,5±9,7%) cazuri. Macrosomie s-a determinat în 19 (8,01±7,6%) cazuri dintre care la cele din lotul I în 11 (57,89±9,62%) cazuri și la cele din lotului II în 8 (42,1±36,06%) cazuri. Sarcina multiplă s-a determinat în - 17 (7,17±6,68 %) cazuri dintre care la pacientele din lotul I în 12 (70,58%±7,44%) cazuri și la pacientele din lotul II în 5 (29,41±9,05%) cazuri. Prezența unuia sau a mai multor noduli miomatoși s-a apreciat în 68 (28,69±9,35%) cazuri dintre care în lotul I în 57 (83,82%) cazuri și lotul II în 11 (16,17±1,62%) cazuri. Placenta praevia s-a determinat în 41 (17,29±4,51%) cazuri dintre care în lotul I în 37 (90,24±1,62%) cazuri și în lotul II s-a apreciat în 4 (9,75±1,62%) cazuri. Anomalii de dezvoltare a uterului s-au constatat în 14 (5,9±4,51%) cazuri, dintre care în lotul I în 12 (85,71±4,51%) în cadrul lotului II în 2 (16,66±4,51%) cazuri. Uter cicatricial s-a determinat în - 33 (13,92±2,47 ) cazuri, dintre care în lotul I în 25 (75,75±2,47%) cazuri, iar în lotul II - în 8 (24,24±4,51%) cazuri. Astfel, anliza datelor expuse mai sus, permit concluzia că polihidramnioza, miomul uterin se întâlnesc de 2 ori mai frecvent ca cauză a hemoragieie masive la pacientele după naștera "per vias naturalis" iar macrosomia, placenta previa, sarcina multiplă, uterul cicatrizat 176
173 sunt de 2 ori mai frecvent întâlnite la pacientele din lotul I - cele care au finisat sarcina prin operația cezariană. Pentru a aprecia dacă cele expuse mai sus sunt date veridice, sau nu au o susținere statistică s-a apreciat indicele de verosomilitate care a confirmat statistic ipoteza expusă mai suus cu o precizie de p-0,05. Totoodată analiza datelor obținute a permis aprecierea cauzelor ce ar fi putut fi considerate ca factori de risc a hemoragiilor masive. Astfel, în timpul nașterii s-au determinat următoarele complicații ca: insuficiența forțelor de contracție care s-a tratat su stimulare cu oxitocină în 17 (7,17±0,8 %) cazuri dintre care în lotul I în 4 (23,52±0,27%) cazuri în la pacientele din lotul II în 13 (76,47±0,3%) cazuri. Totodată menționăm că indicații pentru operația cezariană la cele 168 de paciente din lotul I au fost: placenta previa totală în 37 (32,02±0,81%) cazuri, insuficiența forțelor de contracții care nu s-a corejat medicamentos - 4 (2,38±0,27%) cazuri, Clinic, conform datelor obținute, hemoragiile mai mult de 999 ml, sa manifestat prin paliditatea tegumentelor în 124 (70,07± 3,45%) cazuri la pacientele din lotul I și în 66 (89,18± 0,99%) cazuri la cele din lotul II. Tahicardie s-a înregistrat la 115 (70,55± 5,68 %) paciente din lotul I și la 45 (60,81± 5,74 %) paciente din lotul II. Hipotonie s-a apreciat în 119 (73±4,76) cazuri la pacientele din lotul I și în 52 (70,27± 3,07 %) cazuri la cele din lotul II. Anemie posthemoragică s-a constata la toate pacientele din lotul I și II. Menționăm că la pacientele din lotul I (168), la care nașterea s-a finalizat prin operația cezariană, hemoragia totală a constituit până la 1300 ml în 46 (27,38±9,12%) cazuri, până la 1500 ml în 37 (22,69±2,75%) cazuri, până la 1800 ml în 41 (25,15±3,91%) cazuri iar în toate aceste cazuri hemoragia s-a stopat conservativ, și mai mult de 1800 ml în 17 (10,42±3,90 %) cazuri, deoarece hemoragia nu se stopa s-a efectuat histerectomia subtotală, iar în 27 (16,56±1,71%) cazuri hemoragia fiind mai mult de 2000 ml în timp foarte scurt de acea operația s-a finalizat cu histerectomia totală. Totodată analiza rezultatelor despre volumul de sânge pierdut la pacientele din lotul II s-a constatat că hemoragia a fost de la 1000 ml până la 1500 ml în 43 (58±7,33%) cazuri, mai mult de 1500 ml în 31 (41,89±5,33%) cazuri, din ele s-a stopat conservativ până la 2000 ml în 71 (95,94± 23,05%) cazuri și numai în 3 (4,05±2,33%) cazuri nu s-a reușit de a stopa hemoragia masivă și s-a recurs la tratament chirurgical histerectomie subtotal. Analizând rezultatele managmentului practicat în cazul pacientelor incluse în lotul I (n=163) pentru oprirea hemoragiei și restabilirea volumului de sînge circulant s-au aplicat următoarele masuri: Administrare de uterotonice (oxitocina/metilergometrină) în 163 (100%) cazuri. S-a efectuat terapie infuzională în 163 (100%). În 37 (22,69±2,75%) cazuri a fost nevoie de peruzat cristaloizi cît și de transfuzat PPC pentru restabilirea volumului de sînge cieculant, iar în 41 (25,15±3,91%) cazuri a fost nevoie de perfuzat și masă eritrocitară (ME). Totodată în final deoarece nu au fost efective măsurile terapeutice sus menționate în 17 (10,42±3,90 %) cazuri s-a efectuat histerectomie subtotal, iar în 27 (16,56±1,71%) cazuri s-a efectuat histerectomie totală. Este necesar de menționat faptul că la pacientele din lotul II (n=74) s-a constatat următoarea tactic medicală: Control manual al cavității uterine, urmat de masaj combinat al uterului s-a efectuat în 29 (39,18± 5,72%) cazuri, iar în 31 (41,89±5,33 %) cazuri s-a efectuat numai masajul extern al uterului. Manipulațiile descries mai sus au fost urmate de administrare de uterotonice 74 (100%) cazuri și restabilirea volumului de sînge cirulant, Restabilirea volumului de sânge circulant s-a efectuat cu administrare de cristaloizi în 74 (100%) cazuri, la care în 43 (58±7,37 % ) cazuri s-a adăugat plasmă proaspăt congelată, iar în 31 (41,89± 5.30 %) cazuri și masă eritrocitară. 177
174 Discutii Rezultatele studiului ca şi datele literaturii de specialitate au constatat că cauzele hemoragiilor masive atât după nașterea " per vias naturalis" cât și după operația cezariană sunt 1.Decolarea precoce de placentă (RR13), 2.Placenta previa (RR12), 3.Multiparitatea (RR5), 4.Preeclampsie-eclampsie (RR4), 5.Nuliparitatea, 6.HP în anamneză, 7.Obezitatea (RR3). 8.Operaţia cezariană urgentă (RR9), 9.Retenţia placentei (RR5), 10.Aplicarea forcepsului, naşterea prelungită (RR12),11.Făt macrosom, 12.Febra în naştere (RR2), 13.Epiziotomia lateromediană, 14.Anomaliile de placentaţie, 15.Anestezia generală, 16.Infecţia. De aceea se recomandă ca Pacientele cu primii patru factori de risc trebuie să nască în instituţii specializate, înzestrate cu toate necesarele pentru tratamentul hemoragiei masive. Cele cu factorul 5-7 necesită o atenţie sporită. Conform datelor literarurii de specialitate, cât și a rezultatelor studiului dat restabilirea deficitului volumului de sâmge pierdut se v-a efectua ținând cont de deficitul VSC. Astfel dacă deficitul este de 10-12% ( ml), atunci volumul total al infuziei v-a fi % coloizi către cristaloizi în proporţia 1,2:1, iar dacă deficitul VSC este de 15-20% ( ml), atunci volumul total v-a fi de % al celui pierdut, din el coloizi către cristaloizi în proporţia 2:1, plasmă proaspăt congelată 50% a celui pierdut sau masa eritrocitară 25%. Dacă deficitul VSC este de 25-40% ( ml), atunci volumul total restabilit v-a fi 300%, coloizi către cristaloizi 2,4:1, masa eritrocitară 80% a volumului pierdut.atunci când VSC este în dificit cu 50-60% ( ml), volumul total restabilit v-a întrece cu 300% cel pierdut coloizi către cristaloizi 3,4:1, masa eritrocitară, plasmă congelată [2;4;6;9]. Depistarea la timp a hemoragiei și intervenția imediata scade riscul unei hemoragii masive si necesitatea efectuarii histerectomiei. Este apsolut obligatoriu de respectat ordinea etapelor si masurilor necesare pentru stoparea hemoragiei: Asigurarea unui abord venos. Caterizarea vezicii urinare. Controlul manual al cavității uterine pentru excluderea persistenței resturilor de țesut placentar sau membrane. Perfuzie i/v de sol. Sol. Oxitocina 50,0 UI iar per rectum până la 800 mg de Misoprostol. Terapia infuzionala pentru compensarea volumului de sînge pierdut [10;11]. În cazul hemoragiei rebele cu volum peste 1000 ml este necesar de pregatit sala de operație și informarea echipei despre o posibilă histerecomie de urgență. Amputația supravaginală sau extirparea uterului cu sau fară anexe cu drenarea cav. peritoneale.terapia infuzional transfuzională [4,7,10;11]. Concluzii 1. Cauzele hemoragiilor masive atât după nașterea " per vias naturalis" cât și după operația cezariană sunt aceleași: 1.Decolarea precoce de placentă (RR13), 2. Placenta previa (RR12), 3. Multiparitatea (RR5), 4. Preeclampsie-eclampsie (RR4), 5. Nuliparitatea, 6. Obezitatea (RR3), 7. Operaţia cezariană urgentă (RR9), 8. Retenţia placentei (RR5), 9. Aplicarea forcepsului, naşterea prelungită (RR12), 10.Febra în naştere (RR2). 2. Pacientele cu primii patru factori de risc trebuie să nască în instituţii specializate, înzestrate cu toate necesarele pentru tratamentul hemoragiei masive. Cele cu factorul 5-10 necesită o atenţie sporită. 3. Este absolut obligatoriu de respectat ordinea etapelor si masurilor necesare pentru stoparea hemoragiei, deoarece scade riscul unei hemoragii masive si necesitatea efectuarii histerectomiei. Respectarea protocolului național v-a permite prevenirea cazurilor severe și a mortalității materne. Bibliografie 1. Berg CJ, Atrash HK, Koonin LM, Tucker M. Pregnancy-related Mortality in the United States, Obstet Gynecol 2003;88: (Level II-3) 178
175 2. Combs CA, Murphy EL, Laros RK. Factors Associated with Postpartum Hemorrhage with Vaginal Birth.Obstet Gynecol 1991;77:69. (Level II-2) 3. Combs C, Murphy E, Laros Jr R. Factors associated with postpartum haemorrhage with vaginal birth. Obstetrics and Gynecology 1999; 4. Thaddeus S, Maine D. Too Far to Walk. Maternal mortality in context. Center for Population and Health,Columbia University, New York, (Level III) 5. Revised 1990 Estimates of Maternal Mortality: A New Approach by WHO and UNICEF. WHO, Geneva,1996. (Level II-3) 6. Maternal Mortality - United States, MMWR. 2006;47(34):2,3. (Level II-3) 7. Schuurmans N, MacKinnon C, Lane C, Etches D. Prevention and management of postpartum haemorrhage. J Soc Obstet Gynaecol Canada 2007;22: Waterstone M, Bewley S, Wolfe C. Incidence and predictors of severe obstetric morbidity:case control study. BMJ 2001;322: Акушерство: Учебник/ Г.М.Савельева, В.И.Кулаков, А.Н.Стрижаков и др.; Под ред. ПМ.Савельевой. М.: Медицина, с: ил. (Учеб. лит. Для студентов медицинских вузов) 10. Акушерство Руководство к практическим занятиям по акушерству - Радзинский В.Е. - Учебное пособие Москва Издательская группа «ГЭОТАР-Медиа» И.С. СИДОРОВА, В.И. КУЛАКОВ, И.О. МАКАРОВ РУКОВОДСТВО по АКУШЕРСТВУ Москва «Медицина» 2006 PARTICULARITĂŢILE EVOLUŢIEI SARCINII ŞI NAŞTERII COMPLICATE CU RUPEREA PREMATURĂ A MEMBRANELOR AMNIOTICE (RPMA) ÎNTRE TERMENII DE GESTAŢIE SĂPTĂMÎNI Aliona Bogdan Catedra Obstetrică şi Ginecologie FECMF, USMF Nicolae Testemiţanu Summary Features course of pregnancy and delivery complicated by premature rupture of membranes (PROM) between the terms of gestation week This article reflects the results of incidence and management of pregnancy and labor in women with premature rupture of membranes (PROM) at weeks of gestation. Viability of these children was by gestational age, body weight at birth and managment of pregnancy and delivery (active or expectant tactics). It was also studied the effectiveness of caesarean section in prolonged premature rupture of membranes (PROM). Rezumat În acest articol sunt reflectate rezultatele studiului consacrat incidenţei şi conduitei sarcinii şi naşterii la gravidele cu RPMA între termenii de gestaţie săptămîni. A fost apreciată rata viabilităţii acestor copii dependent de termenul de gestaţie, masa corporală la naştere şi tactica de conduită a sarcinii şi naşterii (tactica activă sau expectativă). Deasemenea a fost studiată eficacitatea operaţiei cezariene în caz de perioada alichidiană îndelungată. 179
176 Naşterea prematură prezintă un sindrom clinic, care se caracterizează prin apariţia contracţiilor uterine, schimbări structurale a colului uterin şi ruperea prematură a membranelor amniotice(rpma) între termenii de gestaţie săptămîni [17,22]. Este bine cunoscut faptul că prematuritatea în mare măsură depinde de starea sistemului reproductiv. Cu regret în condiţiile vieţii moderne, a progresului şi noilor realizări în domeniul ştiinţei, culturii şi sănătăţii, multiplilor factori socio-economici, modificărilor comportamentului familial, social, moral şi sexual, funcţia de procreare astăzi suportă schimbări semnificative de înrăutăţire [16]. În procesul patologic al naşterilor premature mai des sunt incluşi factorii infecţioşi, ischemia utero- placentară, supraextinderea uterului, alogrefa patologică, reacţiile alergice, schimbările structurale congenitale sau dobîndite ale colului uterin. Deasemenea patologia generală maternă este implicată în geneza naşterilor premature îndeosebi cele asociate cu insuficienţa cardiacă, hipertensiune arterială, schimbări metabolice, infecţiile tractului urogenital [1,2]. Astăzi mai mulţi copii născuţi înainte de termen, aşa zişi prematuri, sunt responsabili de 60-70% din pierderile neonatale, 50% din cele perinatale şi 1/3 din mortalitatea infantilă. Naşterea prematură continuă să fie una din cele mai mari provocări ale obstetricii contemporane şi medicinii perinatale, dacă luăm în considerare că pe parcursul ultimilor 30 ani, nu de observă o tendinţă de scădere a acestor naşteri, rata lor menţinîndu-se la cifrele de 10-15%, dependent de nivelul socio-economic al ţării [1,3,6,16]. (fig.1,2) Ponderea naşterilor premature pe plan mondial,2010. Figura 1 Sursa: World Health Organization., The Global Action Report on Preterm Birth.,
177 Figura 2 Sursa: World Health Organization., The Global Action Report on Preterm Birth.,2012 Astăzi în lume se nasc 13 milioane copii prematuri dintre care cu masa sub 1000gr [4,6]. Tratamentul şi îngrijirea copiilor prematuri prezintă o problemă destul de complicată, dacă luăm în consideraţie că aceşti copii se nasc cu o patologie polisistemică şi în majoritatea cazurilor, cu o patologie maternă preexistentă sarcinii. Ei consumă imense resurse materiale pentru îngrijire, tratament şi reabilitarea îndelungată a deficienţelor tardive des întîlnite. În SUA costurile determinate de asistenţa medicală acordată nou-născuţilor cu greutatea foarte mică se ridică la sute de mii de dolari pe caz, valoare care nu semnifică un prognostic neuropsihic obligator favorabil [17,19]. Aşa dar, problema prematurităţii genereză multe dileme ca urmări a schimbării vieţii şi existenţei umane. Pînă în anii 60 ai sec XX-lea, limita inferioară a viabilităţii era considerată masa corporală a nou-născutului mai mare de 1000g şi termenul de gestaţie peste 28 săptămîni [2,17]. În rezultatul progresului ştiinţific, îndeosebi în domeniul neonatologiei, limita inferioară a masei nou-născutului a scăzut datorită organizării centrelor perinatale şi implimentării noilor tehnologii şi formării noilor condiţii pentru îngrijirea acestor copii. Toate acestea au contribuit la sporirea ratei viabilităţii copiilor prematuri, inclusiv a celor născuţi cu masa extrem de mică g [16,18]. După datele unor autori viabilitatea copiilor născuţi cu masa extrem de mică pe parcursul ultimilor decenii a ajuns cifra de 60-70%. Astăzi aceşti copii numiţi de unii autori microprematuri trataţi în secţiile de reanimare şi terapie intensivă, reflectă realitatea în domeniul neonatologiei moderne [11,12,21]. Principalii factori care au contribuit la diminuarea mortalităţii şi morbidităţii copiilor prematuri au fost: 181
Titlul lucrării propuse pentru participarea la concursul pe tema securității informatice
 Titlul lucrării propuse pentru participarea la concursul pe tema securității informatice "Îmbunătăţirea proceselor şi activităţilor educaţionale în cadrul programelor de licenţă şi masterat în domeniul
Titlul lucrării propuse pentru participarea la concursul pe tema securității informatice "Îmbunătăţirea proceselor şi activităţilor educaţionale în cadrul programelor de licenţă şi masterat în domeniul
Reflexia şi refracţia luminii. Aplicaţii. Valerica Baban
 Reflexia şi refracţia luminii. Aplicaţii. Sumar 1. Indicele de refracţie al unui mediu 2. Reflexia şi refracţia luminii. Legi. 3. Reflexia totală 4. Oglinda plană 5. Reflexia şi refracţia luminii în natură
Reflexia şi refracţia luminii. Aplicaţii. Sumar 1. Indicele de refracţie al unui mediu 2. Reflexia şi refracţia luminii. Legi. 3. Reflexia totală 4. Oglinda plană 5. Reflexia şi refracţia luminii în natură
Versionare - GIT ALIN ZAMFIROIU
 Versionare - GIT ALIN ZAMFIROIU Controlul versiunilor - necesitate Caracterul colaborativ al proiectelor; Backup pentru codul scris Istoricul modificarilor Terminologie și concepte VCS Version Control
Versionare - GIT ALIN ZAMFIROIU Controlul versiunilor - necesitate Caracterul colaborativ al proiectelor; Backup pentru codul scris Istoricul modificarilor Terminologie și concepte VCS Version Control
Structura și Organizarea Calculatoarelor. Titular: BĂRBULESCU Lucian-Florentin
 Structura și Organizarea Calculatoarelor Titular: BĂRBULESCU Lucian-Florentin Chapter 3 ADUNAREA ȘI SCĂDEREA NUMERELOR BINARE CU SEMN CONȚINUT Adunarea FXP în cod direct Sumator FXP în cod direct Scăderea
Structura și Organizarea Calculatoarelor Titular: BĂRBULESCU Lucian-Florentin Chapter 3 ADUNAREA ȘI SCĂDEREA NUMERELOR BINARE CU SEMN CONȚINUT Adunarea FXP în cod direct Sumator FXP în cod direct Scăderea
GHID DE TERMENI MEDIA
 GHID DE TERMENI MEDIA Definitii si explicatii 1. Target Group si Universe Target Group - grupul demografic care a fost identificat ca fiind grupul cheie de consumatori ai unui brand. Toate activitatile
GHID DE TERMENI MEDIA Definitii si explicatii 1. Target Group si Universe Target Group - grupul demografic care a fost identificat ca fiind grupul cheie de consumatori ai unui brand. Toate activitatile
Semnale şi sisteme. Facultatea de Electronică şi Telecomunicaţii Departamentul de Comunicaţii (TC)
 Semnale şi sisteme Facultatea de Electronică şi Telecomunicaţii Departamentul de Comunicaţii (TC) http://shannon.etc.upt.ro/teaching/ssist/ 1 OBIECTIVELE CURSULUI Disciplina îşi propune să familiarizeze
Semnale şi sisteme Facultatea de Electronică şi Telecomunicaţii Departamentul de Comunicaţii (TC) http://shannon.etc.upt.ro/teaching/ssist/ 1 OBIECTIVELE CURSULUI Disciplina îşi propune să familiarizeze
Metrici LPR interfatare cu Barix Barionet 50 -
 Metrici LPR interfatare cu Barix Barionet 50 - Barionet 50 este un lan controller produs de Barix, care poate fi folosit in combinatie cu Metrici LPR, pentru a deschide bariera atunci cand un numar de
Metrici LPR interfatare cu Barix Barionet 50 - Barionet 50 este un lan controller produs de Barix, care poate fi folosit in combinatie cu Metrici LPR, pentru a deschide bariera atunci cand un numar de
Curriculum vitae. 36 ani România Nationalitate: română Mobil:
 Curriculum vitae Adina Elena Ceobanu Sos. Pacurari, nr. 7, Iași 36 ani România Nationalitate: română Mobil: 0040744666467 Email: adice01@yahoo.com Educatie: Septembrie 2014- până în prezent: doctorat în
Curriculum vitae Adina Elena Ceobanu Sos. Pacurari, nr. 7, Iași 36 ani România Nationalitate: română Mobil: 0040744666467 Email: adice01@yahoo.com Educatie: Septembrie 2014- până în prezent: doctorat în
Aspecte controversate în Procedura Insolvenţei şi posibile soluţii
 www.pwc.com/ro Aspecte controversate în Procedura Insolvenţei şi posibile soluţii 1 Perioada de observaţie - Vânzarea de stocuri aduse în garanţie, în cursul normal al activității - Tratamentul leasingului
www.pwc.com/ro Aspecte controversate în Procedura Insolvenţei şi posibile soluţii 1 Perioada de observaţie - Vânzarea de stocuri aduse în garanţie, în cursul normal al activității - Tratamentul leasingului
Procesarea Imaginilor
 Procesarea Imaginilor Curs 11 Extragerea informańiei 3D prin stereoviziune Principiile Stereoviziunii Pentru observarea lumii reale avem nevoie de informańie 3D Într-o imagine avem doar două dimensiuni
Procesarea Imaginilor Curs 11 Extragerea informańiei 3D prin stereoviziune Principiile Stereoviziunii Pentru observarea lumii reale avem nevoie de informańie 3D Într-o imagine avem doar două dimensiuni
Subiecte Clasa a VI-a
 (40 de intrebari) Puteti folosi spatiile goale ca ciorna. Nu este de ajuns sa alegeti raspunsul corect pe brosura de subiecte, ele trebuie completate pe foaia de raspuns in dreptul numarului intrebarii
(40 de intrebari) Puteti folosi spatiile goale ca ciorna. Nu este de ajuns sa alegeti raspunsul corect pe brosura de subiecte, ele trebuie completate pe foaia de raspuns in dreptul numarului intrebarii
ANTICOLLISION ALGORITHM FOR V2V AUTONOMUOS AGRICULTURAL MACHINES ALGORITM ANTICOLIZIUNE PENTRU MASINI AGRICOLE AUTONOME TIP V2V (VEHICLE-TO-VEHICLE)
 ANTICOLLISION ALGORITHM FOR VV AUTONOMUOS AGRICULTURAL MACHINES ALGORITM ANTICOLIZIUNE PENTRU MASINI AGRICOLE AUTONOME TIP VV (VEHICLE-TO-VEHICLE) 457 Florin MARIAŞIU*, T. EAC* *The Technical University
ANTICOLLISION ALGORITHM FOR VV AUTONOMUOS AGRICULTURAL MACHINES ALGORITM ANTICOLIZIUNE PENTRU MASINI AGRICOLE AUTONOME TIP VV (VEHICLE-TO-VEHICLE) 457 Florin MARIAŞIU*, T. EAC* *The Technical University
Modalitǎţi de clasificare a datelor cantitative
 Modalitǎţi de clasificare a datelor cantitative Modul de stabilire a claselor determinarea pragurilor minime şi maxime ale fiecǎrei clase - determinǎ modul în care sunt atribuite valorile fiecǎrei clase
Modalitǎţi de clasificare a datelor cantitative Modul de stabilire a claselor determinarea pragurilor minime şi maxime ale fiecǎrei clase - determinǎ modul în care sunt atribuite valorile fiecǎrei clase
TEZĂ DE DOCTORAT. anomalie cromozomială numerică fetală, screening prenatal, diagnostic prenatal, tehnică FISH.
 UNIVERSITATEA DE MEDICINĂ ŞI FARMACIE GRIGORE T. POPA IAŞI FACULTATEA DE MEDICINĂ CUVINTE CHEIE: anomalie cromozomială numerică fetală, screening prenatal, diagnostic prenatal, tehnică FISH. TEZĂ DE DOCTORAT
UNIVERSITATEA DE MEDICINĂ ŞI FARMACIE GRIGORE T. POPA IAŞI FACULTATEA DE MEDICINĂ CUVINTE CHEIE: anomalie cromozomială numerică fetală, screening prenatal, diagnostic prenatal, tehnică FISH. TEZĂ DE DOCTORAT
INFLUENŢA CÂMPULUI MAGNETIC ASUPRA DINAMICII DE CREŞTERE"IN VITRO" LA PLANTE FURAJERE
 INFLUENŢA CÂMPULUI MAGNETIC ASUPRA DINAMICII DE CREŞTERE"IN VITRO" LA PLANTE FURAJERE T.Simplăceanu, C.Bindea, Dorina Brătfălean*, St.Popescu, D.Pamfil Institutul Naţional de Cercetere-Dezvoltare pentru
INFLUENŢA CÂMPULUI MAGNETIC ASUPRA DINAMICII DE CREŞTERE"IN VITRO" LA PLANTE FURAJERE T.Simplăceanu, C.Bindea, Dorina Brătfălean*, St.Popescu, D.Pamfil Institutul Naţional de Cercetere-Dezvoltare pentru
REEVALUAREA METODELOR BIOFIZICE DE SUPRAVEGHERE FETALĂ ÎN SARCINA CU RISC CRESCUT PRIN HIPERTENSIUNE ARTERIALĂ
 REEVALUAREA METODELOR BIOFIZICE DE SUPRAVEGHERE FETALĂ ÎN SARCINA CU RISC CRESCUT PRIN HIPERTENSIUNE ARTERIALĂ REASSESSMENT OF BIOPHYSICAL METHODS IN FETAL MONITORING HIGH- RISK PREGNANCY BY HYPERTENSION
REEVALUAREA METODELOR BIOFIZICE DE SUPRAVEGHERE FETALĂ ÎN SARCINA CU RISC CRESCUT PRIN HIPERTENSIUNE ARTERIALĂ REASSESSMENT OF BIOPHYSICAL METHODS IN FETAL MONITORING HIGH- RISK PREGNANCY BY HYPERTENSION
Mecanismul de decontare a cererilor de plata
 Mecanismul de decontare a cererilor de plata Autoritatea de Management pentru Programul Operaţional Sectorial Creşterea Competitivităţii Economice (POS CCE) Ministerul Fondurilor Europene - Iunie - iulie
Mecanismul de decontare a cererilor de plata Autoritatea de Management pentru Programul Operaţional Sectorial Creşterea Competitivităţii Economice (POS CCE) Ministerul Fondurilor Europene - Iunie - iulie
2. Setări configurare acces la o cameră web conectată într-un router ZTE H218N sau H298N
 Pentru a putea vizualiza imaginile unei camere web IP conectată într-un router ZTE H218N sau H298N, este necesară activarea serviciului Dinamic DNS oferit de RCS&RDS, precum și efectuarea unor setări pe
Pentru a putea vizualiza imaginile unei camere web IP conectată într-un router ZTE H218N sau H298N, este necesară activarea serviciului Dinamic DNS oferit de RCS&RDS, precum și efectuarea unor setări pe
Auditul financiar la IMM-uri: de la limitare la oportunitate
 Auditul financiar la IMM-uri: de la limitare la oportunitate 3 noiembrie 2017 Clemente Kiss KPMG in Romania Agenda Ce este un audit la un IMM? Comparatie: audit/revizuire/compilare Diferente: audit/revizuire/compilare
Auditul financiar la IMM-uri: de la limitare la oportunitate 3 noiembrie 2017 Clemente Kiss KPMG in Romania Agenda Ce este un audit la un IMM? Comparatie: audit/revizuire/compilare Diferente: audit/revizuire/compilare
Catedra Anatomia Omului
 Prolapsul uterin mai este numit hernie a diafragmului pelvian sau insufic - pro Concluzii 1. 2. 3. Bibliografie 1. - 2. - 3. - 4. - 5. -. 6. - 7. http://dnevnik.bigmir.net/view_article/dnevnik/597958/
Prolapsul uterin mai este numit hernie a diafragmului pelvian sau insufic - pro Concluzii 1. 2. 3. Bibliografie 1. - 2. - 3. - 4. - 5. -. 6. - 7. http://dnevnik.bigmir.net/view_article/dnevnik/597958/
INSTRUMENTE DE MARKETING ÎN PRACTICĂ:
 INSTRUMENTE DE MARKETING ÎN PRACTICĂ: Marketing prin Google CUM VĂ AJUTĂ ACEST CURS? Este un curs util tuturor celor implicați în coordonarea sau dezvoltarea de campanii de marketingși comunicare online.
INSTRUMENTE DE MARKETING ÎN PRACTICĂ: Marketing prin Google CUM VĂ AJUTĂ ACEST CURS? Este un curs util tuturor celor implicați în coordonarea sau dezvoltarea de campanii de marketingși comunicare online.
ARBORI AVL. (denumiti dupa Adelson-Velskii si Landis, 1962)
 ARBORI AVL (denumiti dupa Adelson-Velskii si Landis, 1962) Georgy Maximovich Adelson-Velsky (Russian: Гео ргий Макси мович Адельсо н- Ве льский; name is sometimes transliterated as Georgii Adelson-Velskii)
ARBORI AVL (denumiti dupa Adelson-Velskii si Landis, 1962) Georgy Maximovich Adelson-Velsky (Russian: Гео ргий Макси мович Адельсо н- Ве льский; name is sometimes transliterated as Georgii Adelson-Velskii)
VALOAREA METODELOR BIOFIZICE DE SUPRAVEGHERE FETALÅ ÎN SARCINA CU RISC CRESCUT PRIN HIPERTENSIUNE ARTERIALÅ INDUSÅ SAU ASOCIATÅ SARCINII
 8 PROBLEME DE DIAGNOSTIC VALOAREA METODELOR BIOFIZICE DE SUPRAVEGHERE FETALÅ ÎN SARCINA CU RISC CRESCUT PRIN HIPERTENSIUNE ARTERIALÅ INDUSÅ SAU ASOCIATÅ SARCINII Value of biophysical metods of fetal monitoring
8 PROBLEME DE DIAGNOSTIC VALOAREA METODELOR BIOFIZICE DE SUPRAVEGHERE FETALÅ ÎN SARCINA CU RISC CRESCUT PRIN HIPERTENSIUNE ARTERIALÅ INDUSÅ SAU ASOCIATÅ SARCINII Value of biophysical metods of fetal monitoring
Preţul mediu de închidere a pieţei [RON/MWh] Cota pieţei [%]
![Preţul mediu de închidere a pieţei [RON/MWh] Cota pieţei [%] Preţul mediu de închidere a pieţei [RON/MWh] Cota pieţei [%]](/thumbs/74/70592442.jpg) Piaţa pentru Ziua Următoare - mai 217 Participanţi înregistraţi la PZU: 356 Număr de participanţi activi [participanţi/lună]: 264 Număr mediu de participanţi activi [participanţi/zi]: 247 Preţ mediu [lei/mwh]:
Piaţa pentru Ziua Următoare - mai 217 Participanţi înregistraţi la PZU: 356 Număr de participanţi activi [participanţi/lună]: 264 Număr mediu de participanţi activi [participanţi/zi]: 247 Preţ mediu [lei/mwh]:
Ghid identificare versiune AWP, instalare AWP şi verificare importare certificat în Store-ul de Windows
 Ghid identificare versiune AWP, instalare AWP 4.5.4 şi verificare importare certificat în Store-ul de Windows Data: 28.11.14 Versiune: V1.1 Nume fişiser: Ghid identificare versiune AWP, instalare AWP 4-5-4
Ghid identificare versiune AWP, instalare AWP 4.5.4 şi verificare importare certificat în Store-ul de Windows Data: 28.11.14 Versiune: V1.1 Nume fişiser: Ghid identificare versiune AWP, instalare AWP 4-5-4
Cristina ENULESCU * ABSTRACT
 Cristina ENULESCU * REZUMAT un interval de doi ani un buletin statistic privind cele mai importante aspecte ale locuirii, în statele perioada 1995-2004, de la 22,68 milioane persoane la 21,67 milioane.
Cristina ENULESCU * REZUMAT un interval de doi ani un buletin statistic privind cele mai importante aspecte ale locuirii, în statele perioada 1995-2004, de la 22,68 milioane persoane la 21,67 milioane.
INFLUENŢA CÂMPULUI MAGNETIC ASUPRA GERMINĂRII "IN VITRO" LA PLANTE FURAJERE
 INFLUENŢA CÂMPULUI MAGNETIC ASUPRA GERMINĂRII "IN VITRO" LA PLANTE FURAJERE T.Simplăceanu, Dorina Brătfălean*, C.Bindea, D.Pamfil*, St.Popescu Institutul Naţional de Cercetere-Dezvoltare pentru Tehnologii
INFLUENŢA CÂMPULUI MAGNETIC ASUPRA GERMINĂRII "IN VITRO" LA PLANTE FURAJERE T.Simplăceanu, Dorina Brătfălean*, C.Bindea, D.Pamfil*, St.Popescu Institutul Naţional de Cercetere-Dezvoltare pentru Tehnologii
ISBN-13:
 Regresii liniare 2.Liniarizarea expresiilor neliniare (Steven C. Chapra, Applied Numerical Methods with MATLAB for Engineers and Scientists, 3rd ed, ISBN-13:978-0-07-340110-2 ) Există cazuri în care aproximarea
Regresii liniare 2.Liniarizarea expresiilor neliniare (Steven C. Chapra, Applied Numerical Methods with MATLAB for Engineers and Scientists, 3rd ed, ISBN-13:978-0-07-340110-2 ) Există cazuri în care aproximarea
Mods euro truck simulator 2 harta romaniei by elyxir. Mods euro truck simulator 2 harta romaniei by elyxir.zip
 Mods euro truck simulator 2 harta romaniei by elyxir Mods euro truck simulator 2 harta romaniei by elyxir.zip 26/07/2015 Download mods euro truck simulator 2 harta Harta Romaniei pentru Euro Truck Simulator
Mods euro truck simulator 2 harta romaniei by elyxir Mods euro truck simulator 2 harta romaniei by elyxir.zip 26/07/2015 Download mods euro truck simulator 2 harta Harta Romaniei pentru Euro Truck Simulator
Managementul Proiectelor Software Metode de dezvoltare
 Platformă de e-learning și curriculă e-content pentru învățământul superior tehnic Managementul Proiectelor Software Metode de dezvoltare 2 Metode structurate (inclusiv metodele OO) O mulțime de pași și
Platformă de e-learning și curriculă e-content pentru învățământul superior tehnic Managementul Proiectelor Software Metode de dezvoltare 2 Metode structurate (inclusiv metodele OO) O mulțime de pași și
METODE DE EVALUARE A IMPACTULUI ASUPRA MEDIULUI ŞI IMPLEMENTAREA SISTEMULUI DE MANAGEMENT DE MEDIU
 UNIVERSITATEA POLITEHNICA BUCUREŞTI FACULTATEA ENERGETICA Catedra de Producerea şi Utilizarea Energiei Master: DEZVOLTAREA DURABILĂ A SISTEMELOR DE ENERGIE Titular curs: Prof. dr. ing Tiberiu APOSTOL Fond
UNIVERSITATEA POLITEHNICA BUCUREŞTI FACULTATEA ENERGETICA Catedra de Producerea şi Utilizarea Energiei Master: DEZVOLTAREA DURABILĂ A SISTEMELOR DE ENERGIE Titular curs: Prof. dr. ing Tiberiu APOSTOL Fond
INFORMAȚII DESPRE PRODUS. FLEXIMARK Stainless steel FCC. Informații Included in FLEXIMARK sample bag (article no. M )
 FLEXIMARK FCC din oțel inoxidabil este un sistem de marcare personalizată în relief pentru cabluri și componente, pentru medii dure, fiind rezistent la acizi și la coroziune. Informații Included in FLEXIMARK
FLEXIMARK FCC din oțel inoxidabil este un sistem de marcare personalizată în relief pentru cabluri și componente, pentru medii dure, fiind rezistent la acizi și la coroziune. Informații Included in FLEXIMARK
Candlesticks. 14 Martie Lector : Alexandru Preda, CFTe
 Candlesticks 14 Martie 2013 Lector : Alexandru Preda, CFTe Istorie Munehisa Homma - (1724-1803) Ojima Rice Market in Osaka 1710 devine si piata futures Parintele candlesticks Samurai In 1755 a scris The
Candlesticks 14 Martie 2013 Lector : Alexandru Preda, CFTe Istorie Munehisa Homma - (1724-1803) Ojima Rice Market in Osaka 1710 devine si piata futures Parintele candlesticks Samurai In 1755 a scris The
SAG MITTIGATION TECHNICS USING DSTATCOMS
 Eng. Adrian-Alexandru Moldovan, PhD student Tehnical University of Cluj Napoca. REZUMAT. Căderile de tensiune sunt una dintre cele mai frecvente probleme care pot apărea pe o linie de producţie. Căderi
Eng. Adrian-Alexandru Moldovan, PhD student Tehnical University of Cluj Napoca. REZUMAT. Căderile de tensiune sunt una dintre cele mai frecvente probleme care pot apărea pe o linie de producţie. Căderi
earning every day-ahead your trust stepping forward to the future opcom operatorul pie?ei de energie electricã și de gaze naturale din România Opcom
 earning every day-ahead your trust stepping forward to the future opcom operatorul pie?ei de energie electricã și de gaze naturale din România Opcom RAPORT DE PIA?Ã LUNAR MARTIE 218 Piaţa pentru Ziua Următoare
earning every day-ahead your trust stepping forward to the future opcom operatorul pie?ei de energie electricã și de gaze naturale din România Opcom RAPORT DE PIA?Ã LUNAR MARTIE 218 Piaţa pentru Ziua Următoare
CHAMPIONS LEAGUE 2017 SPONSOR:
 NOUA STRUCTURĂ a Ch League Pe viitor numai fosta divizie A va purta numele Champions League. Fosta divizie B va purta numele Challenger League iar fosta divizie C se va numi Promotional League. CHAMPIONS
NOUA STRUCTURĂ a Ch League Pe viitor numai fosta divizie A va purta numele Champions League. Fosta divizie B va purta numele Challenger League iar fosta divizie C se va numi Promotional League. CHAMPIONS
The First TST for the JBMO Satu Mare, April 6, 2018
 The First TST for the JBMO Satu Mare, April 6, 08 Problem. Prove that the equation x +y +z = x+y +z + has no rational solutions. Solution. The equation can be written equivalently (x ) + (y ) + (z ) =
The First TST for the JBMO Satu Mare, April 6, 08 Problem. Prove that the equation x +y +z = x+y +z + has no rational solutions. Solution. The equation can be written equivalently (x ) + (y ) + (z ) =
MS POWER POINT. s.l.dr.ing.ciprian-bogdan Chirila
 MS POWER POINT s.l.dr.ing.ciprian-bogdan Chirila chirila@cs.upt.ro http://www.cs.upt.ro/~chirila Pornire PowerPoint Pentru accesarea programului PowerPoint se parcurg următorii paşi: Clic pe butonul de
MS POWER POINT s.l.dr.ing.ciprian-bogdan Chirila chirila@cs.upt.ro http://www.cs.upt.ro/~chirila Pornire PowerPoint Pentru accesarea programului PowerPoint se parcurg următorii paşi: Clic pe butonul de
ACTA TECHNICA NAPOCENSIS
 273 TECHNICAL UNIVERSITY OF CLUJ-NAPOCA ACTA TECHNICA NAPOCENSIS Series: Applied Mathematics, Mechanics, and Engineering Vol. 58, Issue II, June, 2015 SOUND POLLUTION EVALUATION IN INDUSTRAL ACTIVITY Lavinia
273 TECHNICAL UNIVERSITY OF CLUJ-NAPOCA ACTA TECHNICA NAPOCENSIS Series: Applied Mathematics, Mechanics, and Engineering Vol. 58, Issue II, June, 2015 SOUND POLLUTION EVALUATION IN INDUSTRAL ACTIVITY Lavinia
Printesa fluture. Мобильный портал WAP версия: wap.altmaster.ru
 Мобильный портал WAP версия: wap.altmaster.ru Printesa fluture Love, romance and to repent of love. in romana comy90. Formular de noastre aici! Reduceri de pret la stickere pana la 70%. Stickerul Decorativ,
Мобильный портал WAP версия: wap.altmaster.ru Printesa fluture Love, romance and to repent of love. in romana comy90. Formular de noastre aici! Reduceri de pret la stickere pana la 70%. Stickerul Decorativ,
PROCEDURA PRIVIND DECONTURILE. 2. Domeniu de aplicare Procedura se aplică în cadrul Universităţii Tehnice Cluj-Napoca
 PROCEDURA PRIVIND DECONTURILE 1. Scpul: Descrie structura si mdul de elabrare si prezentare a prcedurii privind dcumentele care trebuie intcmite si cursul acestra, atunci cind persana efectueaza un decnt.
PROCEDURA PRIVIND DECONTURILE 1. Scpul: Descrie structura si mdul de elabrare si prezentare a prcedurii privind dcumentele care trebuie intcmite si cursul acestra, atunci cind persana efectueaza un decnt.
Updating the Nomographical Diagrams for Dimensioning the Concrete Slabs
 Acta Technica Napocensis: Civil Engineering & Architecture Vol. 57, No. 1 (2014) Journal homepage: http://constructii.utcluj.ro/actacivileng Updating the Nomographical Diagrams for Dimensioning the Concrete
Acta Technica Napocensis: Civil Engineering & Architecture Vol. 57, No. 1 (2014) Journal homepage: http://constructii.utcluj.ro/actacivileng Updating the Nomographical Diagrams for Dimensioning the Concrete
MANAGEMENTUL CALITĂȚII - MC. Proiect 5 Procedura documentată pentru procesul ales
 MANAGEMENTUL CALITĂȚII - MC Proiect 5 Procedura documentată pentru procesul ales CUPRINS Procedura documentată Generalități Exemple de proceduri documentate Alegerea procesului pentru realizarea procedurii
MANAGEMENTUL CALITĂȚII - MC Proiect 5 Procedura documentată pentru procesul ales CUPRINS Procedura documentată Generalități Exemple de proceduri documentate Alegerea procesului pentru realizarea procedurii
Februarie Stimate Profesionist din domeniul sănătăţii,
 Februarie 2016 Mirena 20 micrograme/ 24 ore sistem cu cedare intrauterină și Jaydess 13,5 mg sistem cu cedare intrauterină: Riscul de perforaţie uterină asociat cu utilizarea contraceptivelor intrauterine
Februarie 2016 Mirena 20 micrograme/ 24 ore sistem cu cedare intrauterină și Jaydess 13,5 mg sistem cu cedare intrauterină: Riscul de perforaţie uterină asociat cu utilizarea contraceptivelor intrauterine
CAIETUL DE SARCINI Organizare evenimente. VS/2014/0442 Euro network supporting innovation for green jobs GREENET
 CAIETUL DE SARCINI Organizare evenimente VS/2014/0442 Euro network supporting innovation for green jobs GREENET Str. Dem. I. Dobrescu, nr. 2-4, Sector 1, CAIET DE SARCINI Obiectul licitaţiei: Kick off,
CAIETUL DE SARCINI Organizare evenimente VS/2014/0442 Euro network supporting innovation for green jobs GREENET Str. Dem. I. Dobrescu, nr. 2-4, Sector 1, CAIET DE SARCINI Obiectul licitaţiei: Kick off,
Eficiența energetică în industria românească
 Eficiența energetică în industria românească Creșterea EFICIENȚEI ENERGETICE în procesul de ardere prin utilizarea de aparate de analiză a gazelor de ardere București, 22.09.2015 Karsten Lempa Key Account
Eficiența energetică în industria românească Creșterea EFICIENȚEI ENERGETICE în procesul de ardere prin utilizarea de aparate de analiză a gazelor de ardere București, 22.09.2015 Karsten Lempa Key Account
REVISTA NAŢIONALĂ DE INFORMATICĂ APLICATĂ INFO-PRACTIC
 REVISTA NAŢIONALĂ DE INFORMATICĂ APLICATĂ INFO-PRACTIC Anul II Nr. 7 aprilie 2013 ISSN 2285 6560 Referent ştiinţific Lector univ. dr. Claudiu Ionuţ Popîrlan Facultatea de Ştiinţe Exacte Universitatea din
REVISTA NAŢIONALĂ DE INFORMATICĂ APLICATĂ INFO-PRACTIC Anul II Nr. 7 aprilie 2013 ISSN 2285 6560 Referent ştiinţific Lector univ. dr. Claudiu Ionuţ Popîrlan Facultatea de Ştiinţe Exacte Universitatea din
La fereastra de autentificare trebuie executati urmatorii pasi: 1. Introduceti urmatoarele date: Utilizator: - <numarul dvs de carnet> (ex: "9",
 La fereastra de autentificare trebuie executati urmatorii pasi: 1. Introduceti urmatoarele date: Utilizator: - (ex: "9", "125", 1573" - se va scrie fara ghilimele) Parola: -
La fereastra de autentificare trebuie executati urmatorii pasi: 1. Introduceti urmatoarele date: Utilizator: - (ex: "9", "125", 1573" - se va scrie fara ghilimele) Parola: -
PACHETE DE PROMOVARE
 PACHETE DE PROMOVARE Școala de Vară Neurodiab are drept scop creșterea informării despre neuropatie diabetică și picior diabetic în rândul tinerilor medici care sunt direct implicați în îngrijirea și tratamentul
PACHETE DE PROMOVARE Școala de Vară Neurodiab are drept scop creșterea informării despre neuropatie diabetică și picior diabetic în rândul tinerilor medici care sunt direct implicați în îngrijirea și tratamentul
Propuneri pentru teme de licență
 Propuneri pentru teme de licență Departament Automatizări Eaton România Instalație de pompare cu rotire în funcție de timpul de funcționare Tablou electric cu 1 pompă pilot + 3 pompe mari, cu rotirea lor
Propuneri pentru teme de licență Departament Automatizări Eaton România Instalație de pompare cu rotire în funcție de timpul de funcționare Tablou electric cu 1 pompă pilot + 3 pompe mari, cu rotirea lor
USING SERIAL INDUSTRIAL ROBOTS IN CNC MILLING PROCESESS
 BULETINUL INSTITUTULUI POLITEHNIC DIN IAŞI Publicat de Universitatea Tehnică Gheorghe Asachi din Iaşi Tomul LXI (LXV), Fasc. 3, 2015 Secţia CONSTRUCŢII DE MAŞINI USING SERIAL INDUSTRIAL ROBOTS IN CNC MILLING
BULETINUL INSTITUTULUI POLITEHNIC DIN IAŞI Publicat de Universitatea Tehnică Gheorghe Asachi din Iaşi Tomul LXI (LXV), Fasc. 3, 2015 Secţia CONSTRUCŢII DE MAŞINI USING SERIAL INDUSTRIAL ROBOTS IN CNC MILLING
Textul si imaginile din acest document sunt licentiate. Codul sursa din acest document este licentiat. Attribution-NonCommercial-NoDerivs CC BY-NC-ND
 Textul si imaginile din acest document sunt licentiate Attribution-NonCommercial-NoDerivs CC BY-NC-ND Codul sursa din acest document este licentiat Public-Domain Esti liber sa distribui acest document
Textul si imaginile din acest document sunt licentiate Attribution-NonCommercial-NoDerivs CC BY-NC-ND Codul sursa din acest document este licentiat Public-Domain Esti liber sa distribui acest document
Fenomene electrostatice şi materiale dielectrice. Modelare experimentală şi numerică şi aplicaţii industriale.
 REZUMAT Fenomene electrostatice şi materiale dielectrice. Modelare experimentală şi numerică şi aplicaţii industriale. Lucrarea de faţă prezintă succint, dar argumentat, activitatea profesională desfăşurată
REZUMAT Fenomene electrostatice şi materiale dielectrice. Modelare experimentală şi numerică şi aplicaţii industriale. Lucrarea de faţă prezintă succint, dar argumentat, activitatea profesională desfăşurată
INFLUENZA ACTIVITY UNITED STATES AND WORLDWIDE, SEASON *
 INFLUENZA ACTIVITY UNITED STATES AND WORLDWIDE, 2007-08 SEASON * 3 Abstract * Articol preluat din: Morbidity and Mortality Weekly Report. www.cdc.gov/mmwr. Vol. 57, No. 25, June 2008 REVISTA ROMÂNÅ DE
INFLUENZA ACTIVITY UNITED STATES AND WORLDWIDE, 2007-08 SEASON * 3 Abstract * Articol preluat din: Morbidity and Mortality Weekly Report. www.cdc.gov/mmwr. Vol. 57, No. 25, June 2008 REVISTA ROMÂNÅ DE
Olimpiad«Estonia, 2003
 Problema s«pt«m nii 128 a) Dintr-o tabl«p«trat«(2n + 1) (2n + 1) se ndep«rteaz«p«tr«telul din centru. Pentru ce valori ale lui n se poate pava suprafata r«mas«cu dale L precum cele din figura de mai jos?
Problema s«pt«m nii 128 a) Dintr-o tabl«p«trat«(2n + 1) (2n + 1) se ndep«rteaz«p«tr«telul din centru. Pentru ce valori ale lui n se poate pava suprafata r«mas«cu dale L precum cele din figura de mai jos?
În continuare vom prezenta unele dintre problemele de calcul ale numerelor Fibonacci.
 O condiţie necesară şi suficientă ca un număr să fie număr Fibonacci Autor: prof. Staicu Ovidiu Ninel Colegiul Economic Petre S. Aurelian Slatina, jud. Olt 1. Introducere Propuse de Leonardo Pisa în 1202,
O condiţie necesară şi suficientă ca un număr să fie număr Fibonacci Autor: prof. Staicu Ovidiu Ninel Colegiul Economic Petre S. Aurelian Slatina, jud. Olt 1. Introducere Propuse de Leonardo Pisa în 1202,
Excel Advanced. Curriculum. Școala Informală de IT. Educație Informală S.A.
 Excel Advanced Curriculum Școala Informală de IT Tel: +4.0744.679.530 Web: www.scoalainformala.ro / www.informalschool.com E-mail: info@scoalainformala.ro Cuprins 1. Funcții Excel pentru avansați 2. Alte
Excel Advanced Curriculum Școala Informală de IT Tel: +4.0744.679.530 Web: www.scoalainformala.ro / www.informalschool.com E-mail: info@scoalainformala.ro Cuprins 1. Funcții Excel pentru avansați 2. Alte
D în această ordine a.î. AB 4 cm, AC 10 cm, BD 15cm
 Preparatory Problems 1Se dau punctele coliniare A, B, C, D în această ordine aî AB 4 cm, AC cm, BD 15cm a) calculați lungimile segmentelor BC, CD, AD b) determinați distanța dintre mijloacele segmentelor
Preparatory Problems 1Se dau punctele coliniare A, B, C, D în această ordine aî AB 4 cm, AC cm, BD 15cm a) calculați lungimile segmentelor BC, CD, AD b) determinați distanța dintre mijloacele segmentelor
CONTRIBUŢII PRIVIND MANAGEMENTUL CALITĂȚII PROIECTULUI ÎN INDUSTRIA AUTOMOTIVE
 UNIVERSITATEA POLITEHNICA TIMIŞOARA Școala Doctorală de Studii Inginerești Ing. Daniel TIUC CONTRIBUŢII PRIVIND MANAGEMENTUL CALITĂȚII PROIECTULUI ÎN INDUSTRIA AUTOMOTIVE Teză destinată obținerii titlului
UNIVERSITATEA POLITEHNICA TIMIŞOARA Școala Doctorală de Studii Inginerești Ing. Daniel TIUC CONTRIBUŢII PRIVIND MANAGEMENTUL CALITĂȚII PROIECTULUI ÎN INDUSTRIA AUTOMOTIVE Teză destinată obținerii titlului
Rolul sarcinii și al nașterii în apariţia tulburărilor de statică pelvică
 ginecologie Rolul sarcinii și al nașterii în apariţia tulburărilor de statică pelvică The role of pregnancy and childbirth on pelvic static disorders Elvira Brătilă 1, Simona Vlădăreanu 2, Costin Berceanu
ginecologie Rolul sarcinii și al nașterii în apariţia tulburărilor de statică pelvică The role of pregnancy and childbirth on pelvic static disorders Elvira Brătilă 1, Simona Vlădăreanu 2, Costin Berceanu
REZUMAT CONDUITA ACTUALĂ LA NAȘTERE ȘI POSTPARTUM A FEȚILOR HIPOTROFICI ÎN RELAȚIE CU ETIOPATOGENIA RCIU
 UNIVERSITATEA DE MEDICINA SI FARMACIA CRAIOVA SCOALA DOCTORALA REZUMAT CONDUITA ACTUALĂ LA NAȘTERE ȘI POSTPARTUM A FEȚILOR HIPOTROFICI ÎN RELAȚIE CU ETIOPATOGENIA RCIU CONDUCATOR STIINTIFIC: PROF.UNIV.DR.
UNIVERSITATEA DE MEDICINA SI FARMACIA CRAIOVA SCOALA DOCTORALA REZUMAT CONDUITA ACTUALĂ LA NAȘTERE ȘI POSTPARTUM A FEȚILOR HIPOTROFICI ÎN RELAȚIE CU ETIOPATOGENIA RCIU CONDUCATOR STIINTIFIC: PROF.UNIV.DR.
Update firmware aparat foto
 Update firmware aparat foto Mulţumim că aţi ales un produs Nikon. Acest ghid descrie cum să efectuaţi acest update de firmware. Dacă nu aveţi încredere că puteţi realiza acest update cu succes, acesta
Update firmware aparat foto Mulţumim că aţi ales un produs Nikon. Acest ghid descrie cum să efectuaţi acest update de firmware. Dacă nu aveţi încredere că puteţi realiza acest update cu succes, acesta
Lungimea colului uterin factor predictiv în naşterea prematură
 10 PRACTICA MEDICALÅ REFERATE GENERALE Lungimea colului uterin factor predictiv în naşterea prematură The length of the cervix a predictor in preterm birth Dr. SORIN IONESCU 1, Dr. CLAUDIA MEHEDINŢU 1,
10 PRACTICA MEDICALÅ REFERATE GENERALE Lungimea colului uterin factor predictiv în naşterea prematură The length of the cervix a predictor in preterm birth Dr. SORIN IONESCU 1, Dr. CLAUDIA MEHEDINŢU 1,
EPIDEMIOLOGIE GENERALĂ. Dr. Cristian Băicuş Medicală Colentina, 2005
 EPIDEMIOLOGIE GENERALĂ Dr. Cristian Băicuş Medicală Colentina, 2005 metodologia cercetării (validitate) = EPIDEMIOLOGIA CLINICĂ cercetare clinică ŞI BIOSTATISTICA articol, prezentare evaluarea critică
EPIDEMIOLOGIE GENERALĂ Dr. Cristian Băicuş Medicală Colentina, 2005 metodologia cercetării (validitate) = EPIDEMIOLOGIA CLINICĂ cercetare clinică ŞI BIOSTATISTICA articol, prezentare evaluarea critică
REZUMAT CRAIOVA 2013
 REZUMAT CRAIOVA 2013 CUPRINS Pag. I. PARTEA I STADIUL CUNOAȘTERII 3 I.1. Definiții 3 I.2. Clasificarea preeclampsiei 3 I.3. Incidență 4 I.4. Factori de risc 4 I.5. Fiziopatologie 4 II. PARTEA II CONTRIBUȚII
REZUMAT CRAIOVA 2013 CUPRINS Pag. I. PARTEA I STADIUL CUNOAȘTERII 3 I.1. Definiții 3 I.2. Clasificarea preeclampsiei 3 I.3. Incidență 4 I.4. Factori de risc 4 I.5. Fiziopatologie 4 II. PARTEA II CONTRIBUȚII
A NOVEL ACTIVE INDUCTOR WITH VOLTAGE CONTROLLED QUALITY FACTOR AND SELF-RESONANT FREQUENCY
 BULETINUL INSTITUTULUI POLITEHNIC DIN IAŞI Publicat de Universitatea Tehnică Gheorghe Asachi din Iaşi Tomul LX (LXIV), Fasc. 4, 2014 Secţia ELECTROTEHNICĂ. ENERGETICĂ. ELECTRONICĂ A NOVEL ACTIVE INDUCTOR
BULETINUL INSTITUTULUI POLITEHNIC DIN IAŞI Publicat de Universitatea Tehnică Gheorghe Asachi din Iaşi Tomul LX (LXIV), Fasc. 4, 2014 Secţia ELECTROTEHNICĂ. ENERGETICĂ. ELECTRONICĂ A NOVEL ACTIVE INDUCTOR
EN teava vopsita cu capete canelate tip VICTAULIC
 ArcelorMittal Tubular Products Iasi SA EN 10217-1 teava vopsita cu capete canelate tip VICTAULIC Page 1 ( 4 ) 1. Scop Documentul specifica cerintele tehnice de livrare pentru tevi EN 10217-1 cu capete
ArcelorMittal Tubular Products Iasi SA EN 10217-1 teava vopsita cu capete canelate tip VICTAULIC Page 1 ( 4 ) 1. Scop Documentul specifica cerintele tehnice de livrare pentru tevi EN 10217-1 cu capete
ARE THE STATIC POWER CONVERTERS ENERGY EFFICIENT?
 ARE THE STATIC POWER CONVERTERS ENERGY EFFICIENT? Ion POTÂRNICHE 1,, Cornelia POPESC, Mina GHEAMALINGA 1 Corresponding member of the Academy of Technical Sciences of Romania ICPE ACTEL S.A. Abstract: The
ARE THE STATIC POWER CONVERTERS ENERGY EFFICIENT? Ion POTÂRNICHE 1,, Cornelia POPESC, Mina GHEAMALINGA 1 Corresponding member of the Academy of Technical Sciences of Romania ICPE ACTEL S.A. Abstract: The
ON THE TRANSIENTS OPTIMIZATION AND THE POWER FACTOR CORRECTION OF THE STATIC CONVERTERS
 U.P.B. Sci. Bull., Series C, Vol. 70, No. 1, 2008 ISSN 1454-234x ON THE TRANSIENTS OPTIMIZATION AND THE POWER FACTOR CORRECTION OF THE STATIC CONVERTERS N. FULGA 1, M. O. POPESCU 2, Claudia POPESCU 3 Obiectivul
U.P.B. Sci. Bull., Series C, Vol. 70, No. 1, 2008 ISSN 1454-234x ON THE TRANSIENTS OPTIMIZATION AND THE POWER FACTOR CORRECTION OF THE STATIC CONVERTERS N. FULGA 1, M. O. POPESCU 2, Claudia POPESCU 3 Obiectivul
A Die-Linked Sequence of Dacian Denarii
 PHILLIP DAVIS A Die-Linked Sequence of Dacian Denarii Sometime prior to mid-january 2002, probably but not certainly in 2001, a large coin hoard was found in Romania. This consisted of approximately 5000
PHILLIP DAVIS A Die-Linked Sequence of Dacian Denarii Sometime prior to mid-january 2002, probably but not certainly in 2001, a large coin hoard was found in Romania. This consisted of approximately 5000
Compania. Misiune. Viziune. Scurt istoric. Autorizatii şi certificari
 Compania Misiune. Viziune. Misiunea noastră este de a contribui la îmbunătăţirea serviciilor medicale din România prin furnizarea de produse şi servicii de cea mai înaltă calitate, precum şi prin asigurarea
Compania Misiune. Viziune. Misiunea noastră este de a contribui la îmbunătăţirea serviciilor medicale din România prin furnizarea de produse şi servicii de cea mai înaltă calitate, precum şi prin asigurarea
THE IMPACT OF SEVERAL PARAMETERS ON RECEIVED SIGNAL STRENGTH IN INDOOR ENVIRONMENT
 THE IMPACT OF SEVERAL PARAMETERS ON RECEIVED SIGNAL STRENGTH IN INDOOR ENVIRONMENT Ancuţa DOBÎRCĂU 1, Daniela BORDENCEA 1, Honoriu VĂLEAN 1, Matteo CYPRIANI 2, François SPIES 2 1 Technical University of
THE IMPACT OF SEVERAL PARAMETERS ON RECEIVED SIGNAL STRENGTH IN INDOOR ENVIRONMENT Ancuţa DOBÎRCĂU 1, Daniela BORDENCEA 1, Honoriu VĂLEAN 1, Matteo CYPRIANI 2, François SPIES 2 1 Technical University of
Competence for Implementing EUSDR
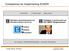 Competence for Implementing EUSDR 14 Countries! 11 Priority areas! Many partner! Link to about 1,000 Steinbeis Enterprises + more than 5,500 experts 08.03.2013 slide 1 Steinbeis Innovation Center Steinbeis
Competence for Implementing EUSDR 14 Countries! 11 Priority areas! Many partner! Link to about 1,000 Steinbeis Enterprises + more than 5,500 experts 08.03.2013 slide 1 Steinbeis Innovation Center Steinbeis
Evoluția pieței de capital din România. 09 iunie 2018
 Evoluția pieței de capital din România 09 iunie 2018 Realizări recente Realizări recente IPO-uri realizate în 2017 și 2018 IPO în valoare de EUR 312.2 mn IPO pe Piața Principală, derulat în perioada 24
Evoluția pieței de capital din România 09 iunie 2018 Realizări recente Realizări recente IPO-uri realizate în 2017 și 2018 IPO în valoare de EUR 312.2 mn IPO pe Piața Principală, derulat în perioada 24
LIDER ÎN AMBALAJE EXPERT ÎN SISTEMUL BRAILLE
 LIDER ÎN AMBALAJE EXPERT ÎN SISTEMUL BRAILLE BOBST EXPERTFOLD 80 ACCUBRAILLE GT Utilajul ACCUBRAILLE GT Bobst Expertfold 80 Aplicarea codului Braille pe cutii a devenit mai rapidă, ușoară și mai eficientă
LIDER ÎN AMBALAJE EXPERT ÎN SISTEMUL BRAILLE BOBST EXPERTFOLD 80 ACCUBRAILLE GT Utilajul ACCUBRAILLE GT Bobst Expertfold 80 Aplicarea codului Braille pe cutii a devenit mai rapidă, ușoară și mai eficientă
DECLARAȚIE DE PERFORMANȚĂ Nr. 101 conform Regulamentului produselor pentru construcții UE 305/2011/UE
 S.C. SWING TRADE S.R.L. Sediu social: Sovata, str. Principala, nr. 72, judetul Mures C.U.I. RO 9866443 Nr.Reg.Com.: J 26/690/1997 Capital social: 460,200 lei DECLARAȚIE DE PERFORMANȚĂ Nr. 101 conform Regulamentului
S.C. SWING TRADE S.R.L. Sediu social: Sovata, str. Principala, nr. 72, judetul Mures C.U.I. RO 9866443 Nr.Reg.Com.: J 26/690/1997 Capital social: 460,200 lei DECLARAȚIE DE PERFORMANȚĂ Nr. 101 conform Regulamentului
Introducere. Rezecţia prostatică transuretrală (TURP) reprezintă principala modalitate terapeutică
 COMPLICAŢII PRECOCE DUPĂ TUR-P C Catarig 1, R Boja 2, V Oşan 2, L Schwartz 1, S Nedelcu 1, O Golea 1, A Chiujdea 1, O Mălău 1, I Muntoi 1, L Vass 2, B Uzun 1 1 Spitalul Clinic de Urgenţă, Tg. Mureş; 2
COMPLICAŢII PRECOCE DUPĂ TUR-P C Catarig 1, R Boja 2, V Oşan 2, L Schwartz 1, S Nedelcu 1, O Golea 1, A Chiujdea 1, O Mălău 1, I Muntoi 1, L Vass 2, B Uzun 1 1 Spitalul Clinic de Urgenţă, Tg. Mureş; 2
Standardul ISO 9001: 2015, punct şi de la capat! ( 13 )
 Standardul ISO 9001: 2015, punct şi de la capat! ( 13 ) Abordarea bazata pe proces, comentarii, riscuri si consecinte Comentarii Din septembrie 2015 avem și versiunea oficială a lui ISO 9001 cât și alui
Standardul ISO 9001: 2015, punct şi de la capat! ( 13 ) Abordarea bazata pe proces, comentarii, riscuri si consecinte Comentarii Din septembrie 2015 avem și versiunea oficială a lui ISO 9001 cât și alui
INPUT MODELLING USING STATISTICAL DISTRIBUTIONS AND ARENA SOFTWARE
 Annals of the Academy of Romanian Scientists Online Edition Series on Engineering Sciences ISSN 2066 8570 Volume 7, Number 1/2015 63 INPUT MODELLING USING STATISTICAL DISTRIBUTIONS AND ARENA SOFTWARE Elena
Annals of the Academy of Romanian Scientists Online Edition Series on Engineering Sciences ISSN 2066 8570 Volume 7, Number 1/2015 63 INPUT MODELLING USING STATISTICAL DISTRIBUTIONS AND ARENA SOFTWARE Elena
Metode de ierarhizare utilizate în analiza statistică a întreprinderilor mici şi mijlocii în profil regional
 Metode de ierarhizare utilizate în analiza statistică a întreprinderilor mici şi mijlocii în profil regional Lect.univ.dr. Florin Paul Costel LILEA florin.lilea@gmail.com Conf.univ.dr. Elena BUGUDUI Lect.univ.dr.
Metode de ierarhizare utilizate în analiza statistică a întreprinderilor mici şi mijlocii în profil regional Lect.univ.dr. Florin Paul Costel LILEA florin.lilea@gmail.com Conf.univ.dr. Elena BUGUDUI Lect.univ.dr.
X-Fit S Manual de utilizare
 X-Fit S Manual de utilizare Compatibilitate Acest produs este compatibil doar cu dispozitivele ce au următoarele specificații: ios: Versiune 7.0 sau mai nouă, Bluetooth 4.0 Android: Versiune 4.3 sau mai
X-Fit S Manual de utilizare Compatibilitate Acest produs este compatibil doar cu dispozitivele ce au următoarele specificații: ios: Versiune 7.0 sau mai nouă, Bluetooth 4.0 Android: Versiune 4.3 sau mai
Implicaţii practice privind impozitarea pieţei de leasing din România
 www.pwc.com Implicaţii practice privind impozitarea pieţei de leasing din România Valentina Radu, Manager Alexandra Smedoiu, Manager Agenda Implicaţii practice în ceea ce priveşte impozitarea pieţei de
www.pwc.com Implicaţii practice privind impozitarea pieţei de leasing din România Valentina Radu, Manager Alexandra Smedoiu, Manager Agenda Implicaţii practice în ceea ce priveşte impozitarea pieţei de
ACTA TECHNICA NAPOCENSIS
 143 TECHNICAL UNIVERSITY OF CLUJ-NAPOCA ACTA TECHNICA NAPOCENSIS Series: Applied Mathematics, Mechanics, and Engineering Vol. 59, Issue I, March, 2016 AUTOMATED EQUIPMENT FOR STAMPED SHEET METAL PARTS
143 TECHNICAL UNIVERSITY OF CLUJ-NAPOCA ACTA TECHNICA NAPOCENSIS Series: Applied Mathematics, Mechanics, and Engineering Vol. 59, Issue I, March, 2016 AUTOMATED EQUIPMENT FOR STAMPED SHEET METAL PARTS
THE MEASUREMENT OF MAGNETIC FIELD IN TWO POWER DISTRIBUTION SUBSTATIONS
 BULETINUL INSTITUTULUI POLITEHNIC DIN IAŞI Publicat de Universitatea Tehnică Gheorghe Asachi din Iaşi Volumul 62 (66), Numărul 4, 2016 Secţia ELECTROTEHNICĂ. ENERGETICĂ. ELECTRONICĂ THE MEASUREMENT OF
BULETINUL INSTITUTULUI POLITEHNIC DIN IAŞI Publicat de Universitatea Tehnică Gheorghe Asachi din Iaşi Volumul 62 (66), Numărul 4, 2016 Secţia ELECTROTEHNICĂ. ENERGETICĂ. ELECTRONICĂ THE MEASUREMENT OF
Managementul referinţelor cu
 TUTORIALE DE CULTURA INFORMAŢIEI Citarea surselor de informare cu instrumente software Managementul referinţelor cu Bibliotecar Lenuţa Ursachi PE SCURT Este gratuit Poţi adăuga fişiere PDF Poţi organiza,
TUTORIALE DE CULTURA INFORMAŢIEI Citarea surselor de informare cu instrumente software Managementul referinţelor cu Bibliotecar Lenuţa Ursachi PE SCURT Este gratuit Poţi adăuga fişiere PDF Poţi organiza,
DEZVOLTAREA NEUROPSIHICĂ ÎN FENILCETONURIE - STUDIU CLINIC
 Cercetare clinică DEZVOLTAREA NEUROPSIHICĂ ÎN FENILCETONURIE - STUDIU CLINIC Monica Alina Berecki¹, Ileana Benga², Steluţa Palade², Romana Vulturar³ ¹Spitalul Clinic de Urgenţă pentru Copii Cluj, Secţia
Cercetare clinică DEZVOLTAREA NEUROPSIHICĂ ÎN FENILCETONURIE - STUDIU CLINIC Monica Alina Berecki¹, Ileana Benga², Steluţa Palade², Romana Vulturar³ ¹Spitalul Clinic de Urgenţă pentru Copii Cluj, Secţia
Ghid de utilizare a Calculatorului valorii U
 Ghid de utilizare a Calculatorului valorii U la Apelul de Propuneri de Proiecte Nr.3 pentru Instituțiile din Sectorul Public pentru investiții în Eficiență Energetică și Surse de Energie Regenerabilă Versiunea
Ghid de utilizare a Calculatorului valorii U la Apelul de Propuneri de Proiecte Nr.3 pentru Instituțiile din Sectorul Public pentru investiții în Eficiență Energetică și Surse de Energie Regenerabilă Versiunea
COMPARISON OF PITCH CONTROL SYSTEM FOR AN UNMANNED FREE-SWIMMING SUBMERSIBLE VEHICLE WITH PD CONTROLLER AND LINEAR QUADRATIC REGULATOR USING MATLAB
 BULETINUL INSTITUTULUI POLITEHNIC DIN IAŞI Publicat de Universitatea Tehnică Gheorghe Asachi din Iaşi Tomul LX (LXIV), Fasc. 3-4, 2014 SecŃia AUTOMATICĂ şi CALCULATOARE COMPARISON OF PITCH CONTROL SYSTEM
BULETINUL INSTITUTULUI POLITEHNIC DIN IAŞI Publicat de Universitatea Tehnică Gheorghe Asachi din Iaşi Tomul LX (LXIV), Fasc. 3-4, 2014 SecŃia AUTOMATICĂ şi CALCULATOARE COMPARISON OF PITCH CONTROL SYSTEM
Ce știm și ce nu știm despre consumul dăunător de alcool?
 Studiu privind impactul economic al consumului dăunător de alcool asupra sistemului de sănătate din România Ce știm și ce nu știm despre consumul dăunător de alcool? Consum: UE România Există cel mai înalt
Studiu privind impactul economic al consumului dăunător de alcool asupra sistemului de sănătate din România Ce știm și ce nu știm despre consumul dăunător de alcool? Consum: UE România Există cel mai înalt
Baze de date distribuite și mobile
 Universitatea Constantin Brâncuşi din Târgu-Jiu Facultatea de Inginerie Departamentul de Automatică, Energie şi Mediu Baze de date distribuite și mobile Lect.dr. Adrian Runceanu Curs 3 Model fizic şi model
Universitatea Constantin Brâncuşi din Târgu-Jiu Facultatea de Inginerie Departamentul de Automatică, Energie şi Mediu Baze de date distribuite și mobile Lect.dr. Adrian Runceanu Curs 3 Model fizic şi model
STARS! Students acting to reduce speed Final report
 STARS! Students acting to reduce speed Final report Students: Chiba Daniel, Lionte Radu Students at The Police Academy Alexandru Ioan Cuza - Bucharest 25 th.07.2011 1 Index of contents 1. Introduction...3
STARS! Students acting to reduce speed Final report Students: Chiba Daniel, Lionte Radu Students at The Police Academy Alexandru Ioan Cuza - Bucharest 25 th.07.2011 1 Index of contents 1. Introduction...3
MODELUL UNUI COMUTATOR STATIC DE SURSE DE ENERGIE ELECTRICĂ FĂRĂ ÎNTRERUPEREA ALIMENTĂRII SARCINII
 MODELUL UNUI COMUTATOR STATIC DE SURSE DE ENERGIE ELECTRICĂ FĂRĂ ÎNTRERUPEREA ALIMENTĂRII SARCINII Adrian Mugur SIMIONESCU MODEL OF A STATIC SWITCH FOR ELECTRICAL SOURCES WITHOUT INTERRUPTIONS IN LOAD
MODELUL UNUI COMUTATOR STATIC DE SURSE DE ENERGIE ELECTRICĂ FĂRĂ ÎNTRERUPEREA ALIMENTĂRII SARCINII Adrian Mugur SIMIONESCU MODEL OF A STATIC SWITCH FOR ELECTRICAL SOURCES WITHOUT INTERRUPTIONS IN LOAD
STUDY EVOLUTION OF BIT B ERRORS AND ERRORS OF PACKAGES IN I
 STUDY EVOLUTION OF BIT B ERRORS AND ERRORS OF PACKAGES IN I OFDM TRANSMISSION USING PILOT SYMBOL Ion POPA Societatea Română de Televiziune Studioul Teritorial Iaşi REZUMAT. În această lucrarea este realizat
STUDY EVOLUTION OF BIT B ERRORS AND ERRORS OF PACKAGES IN I OFDM TRANSMISSION USING PILOT SYMBOL Ion POPA Societatea Română de Televiziune Studioul Teritorial Iaşi REZUMAT. În această lucrarea este realizat
I NTRODUCERE M ETODOLOGIE O BIECTIVE CARACTERISTICI PRINCIPALE ALE PREVALENŢEI ŞI SEVERITĂŢII EPISODULUI DEPRESIV MAJOR ÎN N ROMÂNIA CERCETARE
 CERCETARE Management în sănătate XIV/2/2010; pp 28-37 I NTRODUCERE În ultimele decade a crescut interesul pentru măsurarea consecinţelor tulburărilor mintale asupra activităţilor zilnice şi asupra rolurilor
CERCETARE Management în sănătate XIV/2/2010; pp 28-37 I NTRODUCERE În ultimele decade a crescut interesul pentru măsurarea consecinţelor tulburărilor mintale asupra activităţilor zilnice şi asupra rolurilor
POWER AMPLIFIER MODELING FOR MODERN COMMUNICATION SYSTEMS
 U.P.B. Sci. Bull., Series C, Vol. 7, Iss., 010 ISSN 1454-34x POWER AMPLIFIER MODELING FOR MODERN COMMUNICATION SYSTEMS Ovidiu LEULESCU 1, Adrian TOADER, Teodor PETRESCU 3 Lucrarea propune o nouă metodă
U.P.B. Sci. Bull., Series C, Vol. 7, Iss., 010 ISSN 1454-34x POWER AMPLIFIER MODELING FOR MODERN COMMUNICATION SYSTEMS Ovidiu LEULESCU 1, Adrian TOADER, Teodor PETRESCU 3 Lucrarea propune o nouă metodă
JURNAL DE SARCINA. Protejeaza-ti copilul înca din prima luna de sarcina!
 JURNAL DE SARCINA Protejeaza-ti copilul înca din prima luna de sarcina! U nii doctori spun ca viata copilului începe din prima zi de sarcina. Alti specialisti sustin ca din luna a 3-a. Cu totii afirma
JURNAL DE SARCINA Protejeaza-ti copilul înca din prima luna de sarcina! U nii doctori spun ca viata copilului începe din prima zi de sarcina. Alti specialisti sustin ca din luna a 3-a. Cu totii afirma
Normalizarea tăriei sonore şi nivelul maxim permis al semnalelor audio
 EBU Recomandarea R 128 Normalizarea tăriei sonore şi nivelul maxim permis al semnalelor audio Status: Recomandare EBU This informal translation of EBU R 128 into Romanian has been kindly provided by Mr
EBU Recomandarea R 128 Normalizarea tăriei sonore şi nivelul maxim permis al semnalelor audio Status: Recomandare EBU This informal translation of EBU R 128 into Romanian has been kindly provided by Mr
TEZĂ DE DOCTORAT NOI PERSPECTIVE ÎN DETERMINISMUL GENETIC AL CANCERULUI DE PROSTATĂ -- REZUMAT --
 UNIVERSITATEA DE MEDICINĂ ŞI FARMACIE CAROL DAVILA BUCUREŞTI FACULTATEA DE MEDICINĂ GENERALĂ TEZĂ DE DOCTORAT NOI PERSPECTIVE ÎN DETERMINISMUL GENETIC AL CANCERULUI DE PROSTATĂ -- REZUMAT -- Conducător
UNIVERSITATEA DE MEDICINĂ ŞI FARMACIE CAROL DAVILA BUCUREŞTI FACULTATEA DE MEDICINĂ GENERALĂ TEZĂ DE DOCTORAT NOI PERSPECTIVE ÎN DETERMINISMUL GENETIC AL CANCERULUI DE PROSTATĂ -- REZUMAT -- Conducător
Buletinul AGIR nr. 3/2012 iunie-august. Assis. Eng. Ciprian AFANASOV PhD. University "Ştefan cel Mare" Suceava
 STEP-DOWN VOLTAGE CONVERTER FOR STUDENTS STUDY STEP-DOWN VOLTAGE CONVERTER FOR STUDENTS STUDY Assis. Eng. Ciprian AFANASOV PhD University "Ştefan cel Mare" Suceava REZUMAT. În cadrul lucrării s-au s studiat
STEP-DOWN VOLTAGE CONVERTER FOR STUDENTS STUDY STEP-DOWN VOLTAGE CONVERTER FOR STUDENTS STUDY Assis. Eng. Ciprian AFANASOV PhD University "Ştefan cel Mare" Suceava REZUMAT. În cadrul lucrării s-au s studiat
The driving force for your business.
 Performanţă garantată The driving force for your business. Aveţi încredere în cea mai extinsă reţea de transport pentru livrarea mărfurilor în regim de grupaj. Din România către Spania în doar 5 zile!
Performanţă garantată The driving force for your business. Aveţi încredere în cea mai extinsă reţea de transport pentru livrarea mărfurilor în regim de grupaj. Din România către Spania în doar 5 zile!
